O que é Doença de Parkinson?
A Doença de Parkinson (DP) é uma condição neurodegenerativa crônica e progressiva que afeta predominantemente o sistema motor. É a segunda doença neurodegenerativa mais comum no mundo, atrás apenas da doença de Alzheimer.
A doença resulta da degeneração progressiva de neurônios dopaminérgicos na substância negra do mesencéfalo. A perda desses neurônios reduz a disponibilidade de dopamina nos gânglios da base, circuitos cerebrais essenciais para o controle fino do movimento voluntário.
Embora classicamente descrita como um distúrbio motor, a DP é hoje reconhecida como uma doença multissistêmica. Sintomas não motores — como distúrbios do sono, depressão, constipação e perda do olfato — frequentemente precedem os sintomas motores em anos ou até décadas.
Degeneração Dopaminérgica
A perda de neurônios produtores de dopamina na substância negra é o mecanismo central da doença.
Além do Movimento
Sintomas não motores como depressão, constipação e distúrbios do sono são parte integral da doença.
Progressão Gradual
A doença evolui lentamente ao longo de anos. Os sintomas motores surgem quando já há perda de 60-80% dos neurônios dopaminérgicos.
Epidemiologia
A doença de Parkinson afeta aproximadamente 1-2% da população acima de 60 anos, com incidência crescente com a idade. É ligeiramente mais prevalente em homens do que em mulheres, com uma razão de aproximadamente 1,5:1. A idade média de início é entre 55 e 65 anos, embora formas de início precoce (antes dos 40 anos) representem 5-10% dos casos.
Fatores de risco estabelecidos incluem idade avançada, sexo masculino, história familiar e exposição a pesticidas ou herbicidas. Curiosamente, o consumo de caféína e o tabagismo estão associados a menor risco — embora o tabagismo não seja recomendado por seus outros riscos à saúde.
Fisiopatologia
O mecanismo central da DP é a degeneração dos neurônios dopaminérgicos da pars compacta da substância negra. Esses neurônios projetam-se para o estriado (caudado e putâmen), formando a via nigroestriatal, essencial para a modulação do movimento voluntário.
A marca histopatológica da doença são os corpos de Lewy — inclusões citoplasmáticas compostas predominantemente por alfa-sinucleína agregada. A hipótese de Braak propõe que a patologia alfa-sinucleína se dissemina de forma ascendente, iniciando no bulbo olfatório e no sistema nervoso entérico, progredindo para o tronco encefálico e, por fim, atingindo o córtex cerebral.

A dopamina normalmente equilibra a atividade de duas vias nos gânglios da base: a via direta (que facilita o movimento) e a via indireta (que inibe movimentos desnecessários). A depleção dopaminérgica resulta em hipoatividade da via direta e hiperatividade da via indireta, produzindo bradicinesia e rigidez.
Mecanismos celulares envolvidos na neurodegeneração incluem disfunção mitocondrial, estresse oxidativo, neuroinflamação mediada por microglia, disfunção do sistema ubiquitina-proteassoma e agregação patológica de alfa-sinucleína. Fatores genéticos (mutações em SNCA, LRRK2, Parkin, PINK1) e ambientais interagem para determinar o risco individual.
Sintomas
Os sintomas motores clássicos da DP são frequentemente resumidos pelo acrônimo TRAP: Tremor de repouso, Rigidez, Acinesia/bradicinesia e instabilidade Postural. O início é tipicamente assimétrico, afetando um lado do corpo antes do outro.
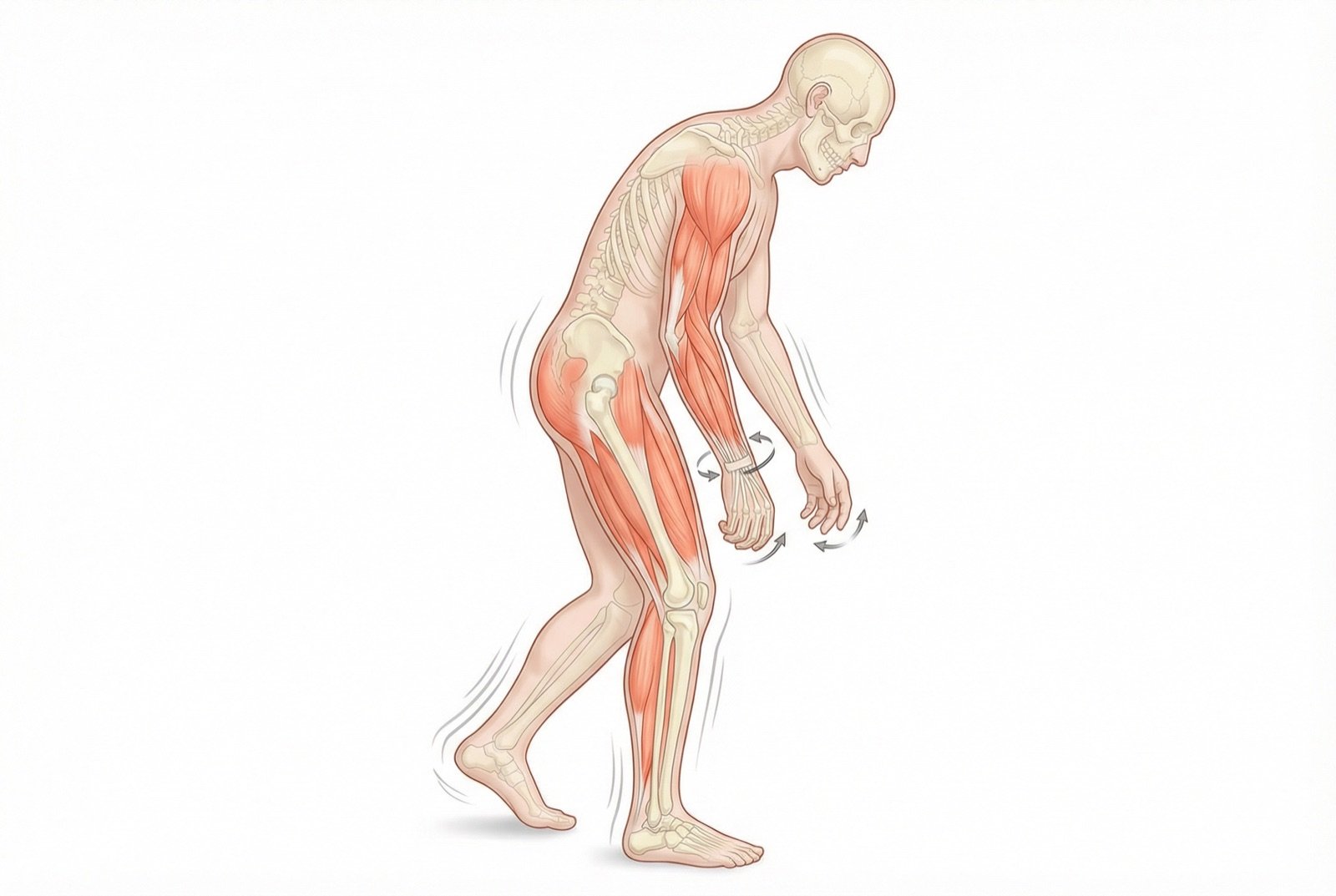
Sintomas Motores Cardinais
- 01
Tremor de repouso
Tremor rítmico de 4-6 Hz, tipicamente em "contar dinheiro" ou "rolar pílula". Começa em uma mão e é mais evidente em repouso, diminuindo com o movimento voluntário.
- 02
Bradicinesia
Lentidão progressiva dos movimentos. Micrografia (letra cada vez menor), hipomimia (redução da expressão facial) e redução do balanço dos braços ao caminhar.
- 03
Rigidez
Aumento do tônus muscular tipo "roda dentada" — resistência entrecortada à movimentação passiva. Presente em membros, tronco e pescoço.
- 04
Instabilidade postural
Perda dos reflexos posturais, tendência a quedas. Geralmente aparece em estágios mais avançados da doença.
- 05
Marcha festinante
Passos curtos e arrastados com aceleração involuntária. Dificuldade para iniciar a marcha ("freezing") e para fazer curvas.
- 06
Hipofonia
Redução do volume e monotonia da voz, dificultando a comunicação.
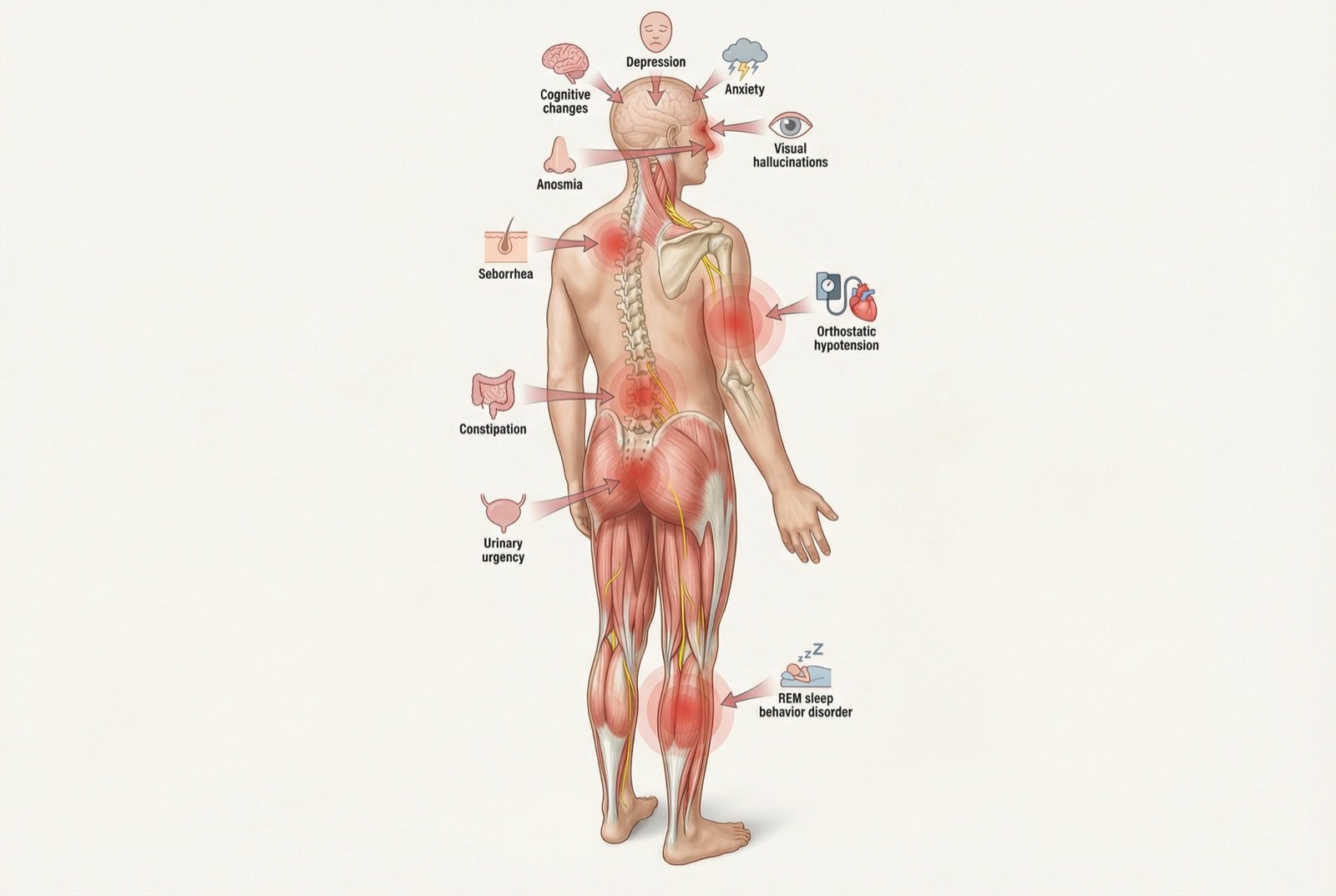
Sintomas Não Motores
- 01
Hiposmia/anosmia
Perda parcial ou total do olfato — pode preceder os sintomas motores em anos.
- 02
Distúrbio comportamental do sono REM
Paciente "atua" os sonhos durante o sono REM, podendo chutar, socar ou gritar. Forte preditor de DP futura.
- 03
Constipação
Redução da motilidade intestinal, frequentemente presente anos antes do diagnóstico motor.
- 04
Depressão e ansiedade
Afetam 40-50% dos pacientes. Relacionadas tanto à neuroquímica da doença quanto ao impacto funcional.
- 05
Disfunção cognitiva
Lentidão do processamento, dificuldade executiva. Demência pode ocorrer em estágios avançados.
- 06
Hipotensão ortostática
Queda da pressão arterial ao levantar, causando tontura ou desmaio. Reflete disfunção autonômica.
Diagnóstico
O diagnóstico da doença de Parkinson é essencialmente clínico, baseado na história e no exame neurológico. Não existe um exame laboratorial ou de imagem que confirme definitivamente a doença em vida. O critério diagnóstico central é a presença de bradicinesia associada a tremor de repouso e/ou rigidez.
Exames de imagem como ressonância magnética cerebral são normais na DP, mas são úteis para excluir outras causas. O DaTSCAN (cintilografia do transportador de dopamina) pode demonstrar redução da captação dopaminérgica no estriado, auxiliando no diagnóstico diferencial com tremor essencial.
🏥Critérios Diagnósticos MDS (Movement Disorder Society)
Fonte: Postuma et al., 2015 — MDS Clinical Diagnostic Criteria
Critério Essencial
Obrigatório para o diagnóstico- 1.Parkinsonismo: bradicinesia + tremor de repouso E/OU rigidez
Critérios de Suporte
- 1.Resposta clara e dramática à terapia dopaminérgica
- 2.Presença de discinesias induzidas por levodopa
- 3.Tremor de repouso documentado em um membro
- 4.Perda olfatória ou denervação cardíaca na cintilografia MIBG
Critérios de Exclusão Absoluta
- 1.Sinais cerebelares inequívocos
- 2.Paralisia supranuclear do olhar vertical
- 3.Diagnóstico de demência frontotemporal ou afasia progressiva primária
- 4.Parkinsonismo restrito aos membros inferiores por mais de 3 anos
- 5.Uso de bloqueadores dopaminérgicos (parkinsonismo medicamentoso)
DIAGNÓSTICO DIFERENCIAL DO PARKINSONISMO
| CONDIÇÃO | CARACTERÍSTICAS DISTINTIVAS | RESPOSTA À LEVODOPA |
|---|---|---|
| Doença de Parkinson | Assimétrica, tremor de repouso, progressão lenta | Excelente |
| Tremor essencial | Tremor de ação/postural, bilateral, história familiar | Nenhuma |
| Paralisia supranuclear progressiva | Paralisia do olhar vertical, quedas precoces, rigidez axial | Pobre |
| Atrofia de múltiplos sistemas | Disautonomia severa, sinais cerebelares | Pobre a moderada |
| Parkinsonismo vascular | Marcha predominante, sem tremor, fatores de risco vascular | Pobre |
| Parkinsonismo medicamentoso | Simétrico, uso de antipsicóticos/metoclopramida | Variável (resolver com suspensão) |
Diagnóstico Diferencial
O parkinsonismo — síndrome de bradicinesia, rigidez e tremor — pode ter diversas causas além da doença de Parkinson idiopática. O diagnóstico correto e essencial pois o tratamento e o prognóstico diferem significativamente.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico Diferencial
Tremor Essencial
Leia mais →- Tremor de ação (não de repouso)
- Bilateral, simétrico
- Sem rigidez ou bradicinesia
- Histórico familiar
Testes Diagnósticos
- Exame neurológico
- DaTscan se necessário
Parkinsonismo Secundário a Medicamentos
- Uso de bloqueadores dopaminergicos
- Metoclopramida, haloperidol
- Bilateral e simétrico
Testes Diagnósticos
- Histórico de medicamentos
- Melhora após suspensão
Atrofia de Múltiplos Sistemas
- Disfunção autonômica precoce
- Queda frequente
- Resposta pobre a levodopa
Testes Diagnósticos
- RNM (atrofia putaminal)
- Testes autonomicos
Paralisia Supranuclear Progressiva
- Quedas precoces para tras
- Olhar vertical prejudicado
- Postura ereta (não curvada)
Testes Diagnósticos
- RNM (sinal do pinguim)
- Exame do olhar vertical
Parkinsonismo Vascular
- Marcha festinante mais que tremor
- Lesões isquemicas na substância branca
- Resposta pobre a levodopa
Testes Diagnósticos
- RNM com lesões lacunares
Doença de Parkinson vs Tremor Essencial
O tremor essencial e o diagnóstico diferencial mais comum na prática clínica. A distinção e fundamental porque o tratamento e completamente diferente. As principais diferenças: o tremor da DP e de repouso (aparece quando o membro está em repouso, diminui com o movimento voluntário), enquanto o tremor essencial e de ação/postural (aparece ao sustentar uma posição ou durante o movimento). A DP e unilateral ou assimétrica no início; o tremor essencial e bilateral e simétrico. A DP têm bradicinesia e rigidez obrigatorias; o tremor essencial não. Histórico familiar e mais comum no tremor essencial. O DaTscan mostra captação dopaminergica reduzida na DP e normal no tremor essencial, podendo resolver casos duvidosos.
O parkinsonismo induzido por medicamentos e frequentemente subdiagnósticado. Metoclopramida (usada para enjoo e gastroparesia), haloperidol, risperidona, quetiapina e outros antipsipcoticos bloqueiam receptores dopaminergicos e podem causar parkinsonismo identico clinicamente ao DP idiopático. A característica distintiva e que o parkinsonismo medicamentoso e tipicamente bilateral e simétrico (diferente da DP que e assimétrica). A revisão cuidadosa dos medicamentos em uso e a melhora após suspensão confirmam o diagnóstico. O DaTscan e normal no parkinsonismo medicamentoso.
Atrofia de Múltiplos Sistemas e PSP: Parkinsonismos Atipicos
A atrofia de múltiplos sistemas (AMS) e a paralisia supranuclear progressiva (PSP) são chamados "parkinsonismos atípicos" ou "síndrome de Parkinson-plus". Têm pior prognóstico que a DP e respondem pouco a levodopa — um elemento clínico importante. A AMS caracteriza-se por disfunção autonômica precoce e proeminente (hipotensão ortostática grave, disfunção sexual, incontinência urinária) e, frequentemente, sinais cerebelares. A PSP têm como características distintivas: quedas para tras precoces (já no primeiro ano), paralisia do olhar vertical (incapacidade de mover os olhos para cima e para baixo), postura axial ereta (o paciente com DP tende a se curvar, o com PSP fica ereto) e ausência de tremor.
O parkinsonismo vascular afeta tipicamente a marcha de forma proeminente (marcha de base alargada, passos curtos, "marcha magnética") com menos tremor de repouso que a DP idiopática. Ocorre em pacientes com múltiplos fatores de risco vascular e lesões isquemicas extensas na substância branca na RNM. A resposta a levodopa e pobre. O reconhecimento desses parkinsonismos atípicos e importante para o aconselhamento prognóstico correto ao paciente e a família.
Resposta a Levodopa como Ferramenta Diagnostica
A resposta clara e sustentada a levodopa (melhora de pelo menos 30% nos sintomas motores) e um criterio de suporte diagnóstico para DP idiopática nos critérios MDS. Na prática, o teste terapêutico com levodopa em dose adequada (escalonada conforme tolerância, tipicamente até 600-1000 mg/dia em 3-4 semanas, sob supervisão do neurologista — doses iniciais mais altas podem causar hipotensão ortostática, náuseas e confusão em pacientes idosos) pode ajudar a distinguir DP idiopática de parkinsonismos atípicos. Uma resposta dramatica e sustentada favorece DP; uma resposta pobre ou ausente deve aumentar a suspeita de AMS, PSP ou parkinsonismo vascular.
Em casos duvidosos, especialmente na distinção entre DP e tremor essencial, o DaTscan (cintilografia do transportador de dopamina) demonstra redução da captação no estriado na DP e e normal no tremor essencial e no parkinsonismo medicamentoso. E um exame de custo elevado, mas pode ser decisivo em casos clinicamente ambiguos.
Tratamento
Não existe tratamento curativo para a doença de Parkinson. O objetivo terapêutico é controlar os sintomas e manter a qualidade de vida pelo maior tempo possível. O tratamento é individualizado, considerando idade, sintomas predominantes, impacto funcional e comorbidades.
Fase Inicial
Primeiros 1-5 anosSintomas leves. Pode-se optar por iniciar com inibidores da MÃO-B (rasagilina, selegilina) ou agonistas dopaminérgicos em pacientes jovens. Levodopa em pacientes mais velhos ou com maior comprometimento funcional.
Fase de Lua de Mel
3-7 anos de tratamentoBoa resposta à médicação com controle estável dos sintomas. Levodopa produz resposta sustentada ao longo do dia.
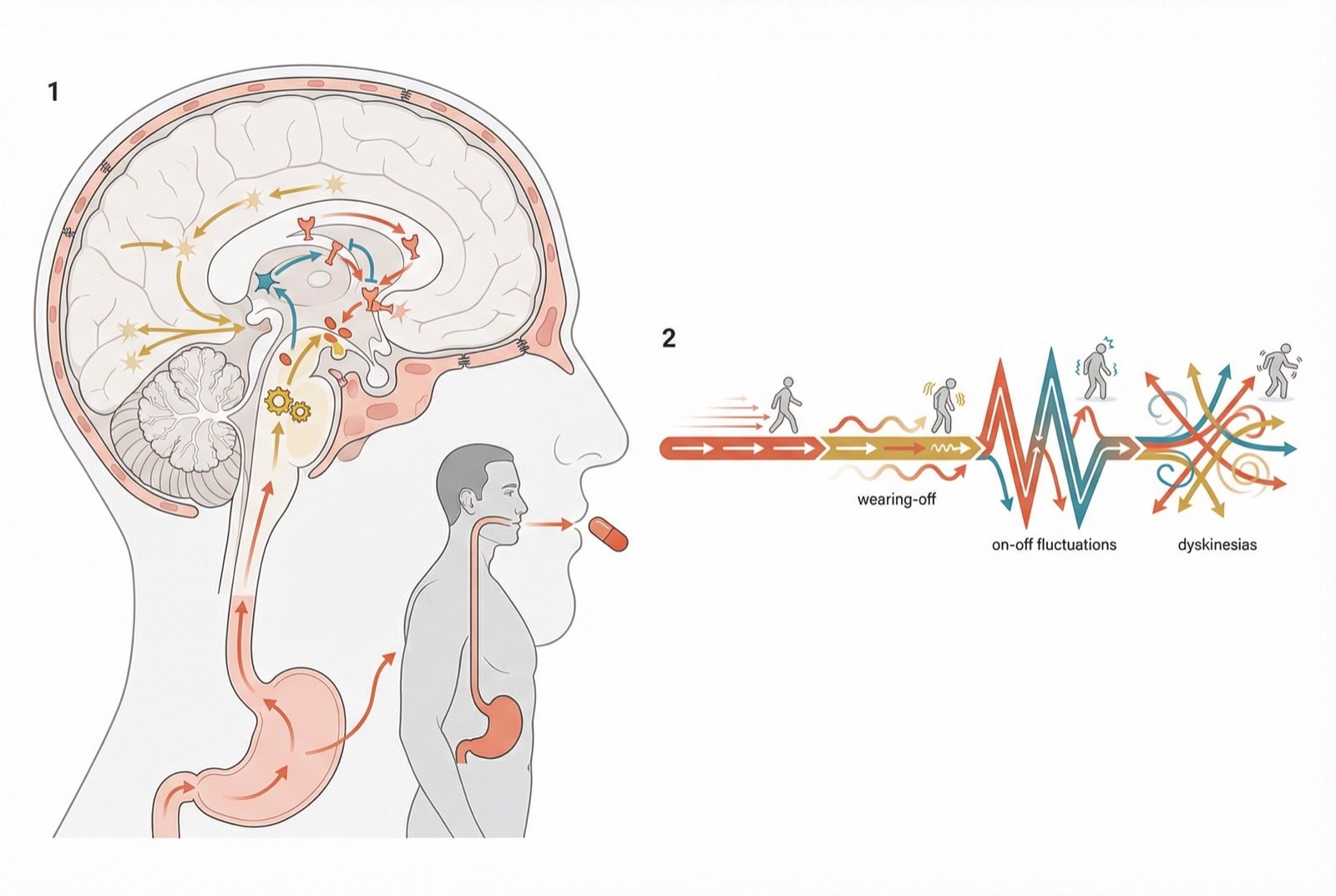
Fase de Complicações Motoras
Após 5-10 anosSurgem flutuações motoras (wearing-off, on-off) e discinesias induzidas por levodopa. Necessidade de ajustes frequentes e terapias combinadas.
Fase Avançada
VariávelSintomas refratários, disfagia, demência, quedas. Considerar terapias avançadas: estimulação cerebral profunda (DBS), infusão contínua de levodopa/apomorfina.
PRINCIPAIS MEDICAMENTOS PARA DOENÇA DE PARKINSON
| CLASSE | EXEMPLOS | MECANISMO | INDICAÇÃO PRINCIPAL |
|---|---|---|---|
| Levodopa/Carbidopa | Prolopa, Sinemet | Precursor da dopamina + inibidor da descarboxilase periférica | Tratamento mais eficaz; padrão-ouro |
| Agonistas dopaminérgicos | Pramipexol, rotigotina | Estimulam diretamente receptores de dopamina | Monoterapia inicial em jovens; adjuvante |
| Inibidores da MÃO-B | Rasagilina, selegilina | Inibem a degradação da dopamina | Fase inicial; adjuvante para flutuações |
| Inibidores da COMT | Entacapona, opicapona | Prolongam a ação da levodopa | Flutuações motoras (wearing-off) |
| Anticolinérgicos | Biperideno, triexifenidil | Reduzem atividade colinérgica relativa | Tremor predominante em jovens |
| Amantadina | Amantadina | Antagonista NMDA + aumento de dopamina | Discinesias induzidas por levodopa |
Acupuntura como Tratamento
A acupuntura é utilizada como terapia complementar na doença de Parkinson, não como substituto ao tratamento farmacológico convencional. Estudos pré-clínicos e clínicos sugerem potenciais benefícios em sintomas específicos, embora a evidência ainda seja considerada moderada pela comunidade científica.
Mecanismos hipotetizados, predominantemente a partir de modelos pré-clínicos, incluem potencial modulação da liberação de dopamina no estriado, possível redução da neuroinflamação, influência sobre fatores neurotróficos (GDNF, BDNF) e modulação do eixo hipotálamo-hipófise-adrenal. Estudos em modelos animais de Parkinson sugerem que a eletroacupuntura pode atenuar a perda de neurônios dopaminérgicos na substância negra — achados que ainda requerem válidação em humanos antes de extrapolação clínica.
Na prática clínica, a acupuntura pode auxiliar no manejo de sintomas como dor musculoesquelética, constipação, insônia, ansiedade e fadiga — sintomas não motores que impactam significativamente a qualidade de vida e nem sempre são bem controlados pela médicação.
Prognóstico
A doença de Parkinson é progressiva, mas a taxa de progressão varia consideravelmente entre os pacientes. Com o tratamento adequado, muitos pacientes mantêm boa funcionalidade por 10-20 anos ou mais. A expectativa de vida é ligeiramente reduzida em comparação à população geral, mas têm melhorado significativamente com as terapias atuais.
Fatores associados a melhor prognóstico incluem início com tremor predominante, idade jovem ao diagnóstico e boa resposta à levodopa. Fatores associados a pior prognóstico incluem instabilidade postural precoce, disfunção cognitiva, alucinações e idade avançada ao diagnóstico.
Mitos e Fatos
Mito vs. Fato
Parkinson é apenas tremor.
O tremor é o sintoma mais visível, mas a DP inclui bradicinesia, rigidez, problemas de equilíbrio e uma ampla gama de sintomas não motores como depressão, constipação e distúrbios do sono.
Mito vs. Fato
A levodopa deve ser adiada o máximo possível para 'economizar' seu efeito.
Evidências atuais não sustentam essa prática. Adiar a levodopa não prolonga seu efeito a longo prazo e pode piorar a qualidade de vida do paciente desnecessariamente. As complicações motoras dependem mais da progressão da doença do que do tempo de uso do medicamento.
Mito vs. Fato
Doença de Parkinson só afeta idosos.
Embora seja mais comum após os 60 anos, 5-10% dos casos iniciam antes dos 40 anos (Parkinson de início precoce). Casos juvenis, embora raros, podem ocorrer antes dos 20 anos.
Mito vs. Fato
Nada pode ser feito para retardar a progressão.
O exercício físico regular é a intervenção não farmacológica com evidência mais consistente de potencial efeito neuroprotetor na DP; trata-se de associação observacional em estudos de coorte, não uma prova definitiva de modificação da doença. Exercícios aeróbicos e atividades como tai chi demonstram benefícios na função motora e podem influenciar a progressão da doença.
Quando Procurar Ajuda
O diagnóstico precoce da doença de Parkinson permite início oportuno do tratamento e melhor planejamento a longo prazo. Procure um neurologista se apresentar os seguintes sinais:
A avaliação por um neurologista especializado em distúrbios do movimento é o ideal para garantir diagnóstico preciso e plano terapêutico individualizado. O acompanhamento multidisciplinar — incluindo fisioterapia, fonoaudiologia, terapia ocupacional e suporte psicológico — é fundamental para otimizar a qualidade de vida ao longo da evolução da doença.
Perguntas Frequentes
Perguntas Frequentes
Ainda não existe tratamento curativo para a doença de Parkinson. Os tratamentos atuais — principalmente a levodopa — controlam os sintomas e melhoram significativamente a qualidade de vida, mas não interrompem a progressão da neurodegeneração. No entanto, pesquisas em imunoterapias anti-alfa-sinucleina, terapia genica e células-tronco oferecem perspectivas promissoras para o futuro. O exercício físico e a única intervenção com evidência de potencial efeito neuroprotetor em humanos.
Evidências atuais não apoiam adiar a levodopa para "economizar" seu efeito — essa prática não prolonga a janela terapêutica e prejudica desnecessariamente a qualidade de vida. A indicação de levodopa baseia-se no impacto funcional dos sintomas: quando a bradicinesia, rigidez ou tremor comecam a interferir com trabalho, atividades diarias ou qualidade de vida, e hora de iniciar. Em pacientes mais jovens (menos de 60 anos), pode-se iniciar com agonistas dopaminergicos ou inibidores da MÃO-B para adiar as complicações motoras da levodopa a longo prazo.
Flutuações motoras são variações na eficacia da médicação ao longo do dia: períodos "on" (boa resposta) e períodos "off" (retorno dos sintomas). O wearing-off e a redução do efeito antes da próxima dose. Discinesias são movimentos involuntários (retorcimentos, balanceos) que ocorrem geralmente no pico de efeito da levodopa. Aparecem após 5-10 anos de tratamento com levodopa em muitos pacientes. Estrategias de manejo incluem: ajuste de dose e frequência da levodopa, adição de inibidores da COMT, agonistas dopaminergicos, amantadina e, em casos selecionados, estimulação cerebral profunda.
Não. A estimulação cerebral profunda (deep brain stimulation) e indicada para pacientes com DP idiopática confirmada, boa resposta previa a levodopa, flutuações motoras ou discinesias incapacitantes que não respondem ao ajuste farmacológico, sem demência significativa e em boas condições clínicas para cirurgia. Resposta ruim a levodopa, demência e parkinsonismos atípicos são contraindicações relativas. O DBS não cura a doença, mas pode melhorar dramaticamente a qualidade de vida em pacientes selecionados.
Sim, e uma das intervenções com maior nível de evidência na DP. Exercícios aeróbicos, treinamento de força, tai chi, tango argentino e dança demonstram benefícios em equilíbrio, marcha, bradicinesia, fadiga e qualidade de vida. Estudos em modelos animais e em humanos sugerem efeitos neuroprotetores via liberação de BDNF e outros fatores neurotroficos. A recomendação e pelo menos 150 minutos de exercício aeróbico moderado por semana, com treino de equilíbrio e coordenação adicionais. Programas supervisionados por educadores físicos com experiência em DP são ideais.
A acupuntura pode ser considerada como opção adjuvante, entre as não farmacológicas, para sintomas não motores da DP que frequentemente respondem parcialmente à levodopa: dor musculoesquelética, constipação, insônia, ansiedade e fadiga. Meta-análises e revisões sistemáticas (Lee 2008 Cochrane, atualizações posteriores, e ensaios clínicos de grupos chineses) sugerem que a acupuntura, como adjuvante ao tratamento convencional, pode melhorar escores motores (UPDRS) em parte dos pacientes. A qualidade metodológica é heterogênea e os estudos variam em protocolo, tamanho amostral e risco de viés — os efeitos não incluem modificação do curso natural da doença. O médico acupunturista pode integrar a acupuntura ao plano terapêutico individualizado, sem substituir a médicação dopaminérgica nem modificar a progressão neurodegenerativa.
Não — a DP e hoje reconhecida como uma doença multissistemica. Sintomas não motores são parte integral e frequentemente os mais impactantes na qualidade de vida: depressão e ansiedade (40-50%), disfunção cognitiva (pode evoluir para demência em 30-40% dos casos), disturbios do sono (insonia, disturbio comportamental do sono REM), constipação (presente em 80%), hipotensão ortostatica, disfunção sexual, dor e fadiga. Esses sintomas não motores frequentemente precedem os motores em anos.
Na maioria dos casos, não — pelo menos não imediatamente. O diagnóstico precoce de DP geralmente permite manutenção de atividades profissionais por vários anos com tratamento adequado. A decisão depende do tipo de trabalho, do grau de comprometimento motor e da resposta a médicação. Atividades que exigem destreza manual fina, equilíbrio em situações de risco ou dirigir profissionalmente podem ser afetadas mais cedo. O apoio de terapia ocupacional e fundamental para adaptações e manutenção da produtividade.
O disturbio comportamental do sono REM (DCB-REM) e uma condição em que o paciente "atua" os sonhos durante o sono — pode chutar, socar, gritar ou cair da cama. E altamente preditivo de neurodegeneração futura: aproximadamente 75-90% dos pacientes com distúrbio comportamental do sono REM idiopático apresentam conversão para DP, atrofia de múltiplos sistemas ou demência por corpos de Lewy ao longo de 12-15 anos em estudos de coorte (Postuma 2019). E considerado um marcador de prodrome da DP. Seu reconhecimento e importante pois pode identificar DP anos antes dos sintomas motores, abrindo janelas para intervenção precoce.
A maioria dos casos de DP (90-95%) e esporádica, sem história familiar clara. Mutações genéticas identificadas (LRRK2, Parkin, PINK1, SNCA, GBA) explicam apenas 10-15% dos casos. O risco para parentes de primeiro grau de pacientes com DP esporádica e de 2-4 vezes o da população geral — aumento de risco real, mas ainda baixo em termos absolutos. Mutações no gene GBA (associadas a doença de Gaucher) são o fator de risco genético mais comum na DP e podem ser investigadas em pacientes com história familiar ou início precoce.
Leia Também
Aprofunde seu conhecimento com artigos relacionados