O que é Estresse Crônico?
O estresse crônico é uma resposta fisiológica e psicológica prolongada a demandas percebidas que excedem os recursos de enfrentamento do indivíduo. Diferente do estresse agudo (que é adaptativo e temporário), o estresse crônico persiste por semanas, meses ou anos, mantendo o organismo em estado de alerta constante.
O estresse agudo é uma resposta de sobrevivência essencial — mobiliza energia para enfrentar ameaças imediatas. O problema surge quando essa resposta nunca "desliga". No estresse crônico, o eixo HPA e o sistema nervoso simpático podem permanecer desregulados, o que se associa a desgaste progressivo de múltiplos sistemas orgânicos observado em estudos populacionais e clínicos.
O estresse crônico não é um diagnóstico psiquiátrico formal no DSM-5, mas é reconhecido como um fator de risco significativo para o desenvolvimento de múltiplas doenças — de depressão e ansiedade a hipertensão, diabetes e doenças cardiovasculares. É um problema de saúde pública que afeta a maioria da população em algum momento da vida.
Resposta de "Luta ou Fuga" Permanente
O corpo mantém níveis elevados de cortisol e adrenalina como se estivesse sob ameaça constante, causando desgaste progressivo dos sistemas orgânicos.
Impacto Sistêmico
O estresse crônico afeta o cérebro, o sistema cardiovascular, imunológico, digestivo, endócrino e musculoesquelético simultaneamente.
Manejo Possível
Embora o estresse faça parte da vida, existem estratégias eficazes baseadas em evidências para reduzir seus efeitos sobre a saúde.
Fisiopatologia
A resposta ao estresse é orquestrada por dois sistemas principais: o eixo hipotálamo-hipófise-adrenal (HPA) e o sistema nervoso simpático. No estresse agudo, esses sistemas são ativados temporariamente. No estresse crônico, permanecem cronicamente hiperativados.
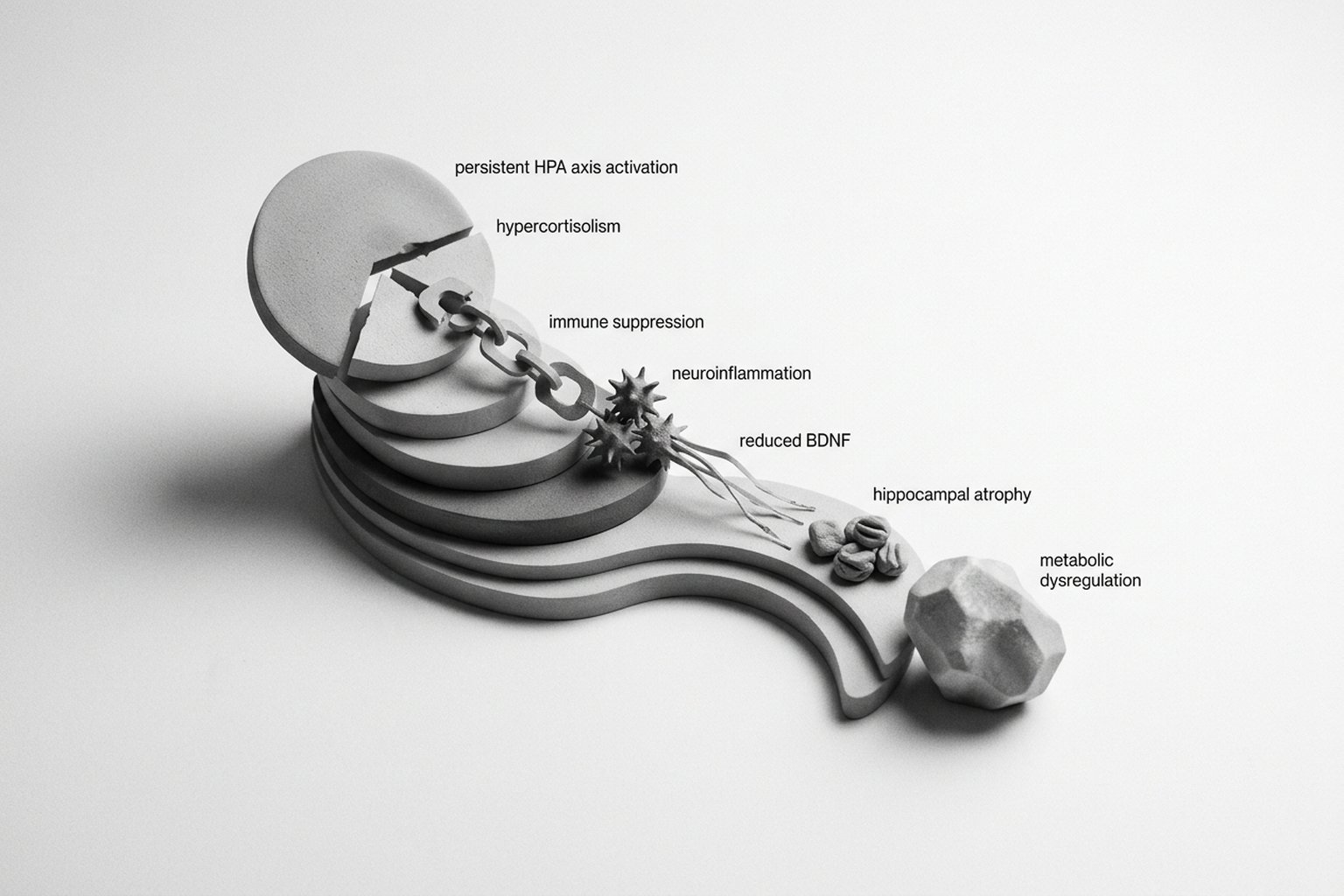
O Eixo HPA e o Cortisol
O cortisol é o hormônio central da resposta ao estresse. Em níveis adequados, ele mobiliza energia, regula a inflamação e auxilia na adaptação. No estresse crônico, os níveis permanecem persistentemente elevados, perdendo o ritmo circadiano normal (pico matinal com declínio ao longo do dia).
O hipercortisolismo crônico têm sido associado a: redução de volume hipocampal (memória), alterações funcionais da amígdala (medo e ansiedade), resistência à insulina, redistribuição de gordura abdominal, supressão imunológica e aumento da pressão arterial. A longo prazo, pode ocorrer o padrão descrito como "fadiga adrenal funcional" — embora as glândulas adrenais não "se esgotem", a sensibilidade dos receptores de cortisol parece diminuir.
Sistema Nervoso Autônomo
No estresse crônico, há predominância do sistema nervoso simpático (ativação) sobre o parassimpático (repouso e recuperação). Isso se manifesta como frequência cardíaca elevada, tensão muscular, respiração superficial, digestão comprometida e estado de hipervigilância constante. A variabilidade da frequência cardíaca (VFC) — um marcador de resiliência autonômica — está reduzida.
Sintomas
O estresse crônico manifesta-se de forma multissistêmica. Muitos pacientes não associam seus sintomas físicos ao estresse, pois os sintomas se instalam gradualmente e se tornam o "novo normal".
Manifestações do Estresse Crônico
- 01
Tensão muscular e dor crônica
Dor em ombros, pescoço, mandíbula (bruxismo) e lombalgia. A tensão muscular persistente é uma das queixas mais comuns e frequentemente o motivo da consulta inicial.
- 02
Fadiga persistente
Cansaço que não melhora com repouso. Resultado do gasto energético crônico da resposta de estresse e da perturbação do sono.
- 03
Distúrbios do sono
Dificuldade para iniciar o sono (mente acelerada), sono fragmentado e despertar sem se sentir descansado. O cortisol elevado interfere na arquitetura normal do sono.
- 04
Problemas digestivos
Dor abdominal, distensão, síndrome do intestino irritável, refluxo. O eixo cérebro-intestino é altamente sensível ao estresse crônico.
- 05
Cefaleia tensional e enxaqueca
Cefaleia tipo tensional (pressão em faixa) é o tipo mais comum associado ao estresse. Enxaquecas também podem ser desencadeadas ou agravadas.
- 06
Dificuldade de concentração
O cortisol elevado prejudica a memória de trabalho e a tomada de decisão. A mente está "ocupada" com preocupações, reduzindo recursos cognitivos.
- 07
Irritabilidade e reatividade emocional
Menor tolerância a frustrações, explosões de raiva, choro fácil. Resultado da hipertrofia da amígdala e redução do controle pré-frontal.
- 08
Queda de imunidade
Infecções frequentes (resfriados, herpes), cicatrização lenta. O cortisol crônico suprime a imunidade celular.
- 09
Alterações de apetite e peso
Aumento do apetite por carboidratos e gorduras (comfort food) mediado pelo cortisol. Ganho de peso abdominal (gordura visceral).
- 10
Diminuição da libido
O estresse crônico suprime os hormônios sexuais (testosterona e estradiol) através do eixo HPA. Disfunção erétil em homens é comum.
Diagnóstico
O estresse crônico não têm um código diagnóstico específico no CID-11 ou DSM-5, mas pode ser identificado através de avaliação clínica detalhada, escalas de estresse percebido e biomarcadores. É essencial excluir condições médicas que mimetizam ou são agravadas pelo estresse.
A Escala de Estresse Percebido (PSS-10) é o instrumento mais utilizado para quantificar o nível de estresse. Biomarcadores como cortisol salivar, variabilidade da frequência cardíaca e marcadores inflamatórios podem complementar a avaliação.
AVALIAÇÃO DO PACIENTE COM ESTRESSE CRÔNICO
| AVALIAÇÃO | OBJETIVO | ACHADOS ESPERADOS |
|---|---|---|
| Escala PSS-10 | Quantificar estresse percebido | Escore elevado indica alto nível de estresse |
| Cortisol salivar (matinal) | Avaliar ativação do eixo HPA | Alteração do padrão circadiano (achatamento) |
| Hemograma + PCR | Avaliar inflamação crônica | PCR levemente elevado, possíveis alterações linfocitárias |
| TSH | Excluir disfunção tireoidiana | Normal (hipotireoidismo mimetiza estresse crônico) |
| Glicemia / HbA1c | Avaliar resistência insulínica | Pode estar no limite superior ou alterada |
| Perfil lipídico | Risco cardiovascular | Pode mostrar dislipidemia induzida pelo cortisol |
| Variabilidade da frequência cardíaca | Tônus autonômico | VFC reduzida indica desbalanço simpático-vagal |
DIAGNÓSTICO DIFERENCIAL
Diagnóstico Diferencial
Burnout
Leia mais →- Esgotamento relacionado ao trabalho especificamente
- Despersonalização laboral
- Redução da eficácia profissional
Testes Diagnósticos
- MBI
- Avaliação ocupacional
Depressão
Leia mais →- Anedonia persistente
- Humor deprimido não vinculado ao trabalho
- Vegetativo severo
Testes Diagnósticos
- PHQ-9
- Entrevista clínica
Transtorno de Adaptação
- Resposta a estressor identificável
- Duração <6 meses após resolução do estressor
- Prejuízo desproporcional ao evento
Testes Diagnósticos
- Critérios DSM-5
TAG
Leia mais →- Preocupação excessiva não vinculada a estressor único
- Múltiplos domínios de ansiedade
- Crônico, não situacional
Testes Diagnósticos
- GAD-7
- Critérios DSM-5
Fibromialgia
Leia mais →- Dor difusa + fadiga + sono não reparador
- Sem causa orgânica
- Estresse frequentemente precipita
Testes Diagnósticos
- Critérios ACR 2010
Burnout vs. Estresse Crônico
A distinção entre estresse crônico e burnout é importante clinicamente, embora os dois frequentemente coexistam e se retroalimentem. O estresse crônico pode ter múltiplas origens — financeiras, relacionais, familiares, de saúde — enquanto o burnout é especificamente vinculado ao contexto ocupacional. No burnout, há uma tríade característica: exaustão emocional (sensação de estar completamente drenado), despersonalização (distanciamento cínico ou indiferença em relação ao trabalho e colegas) e redução da realização pessoal profissional.
Do ponto de vista prático, o paciente com burnout pode melhorar significativamente com mudanças no ambiente de trabalho (redução de carga, melhora das relações laborais, afastamento temporário), enquanto o estresse crônico requer uma abordagem mais ampla. A escala MBI (Maslach Burnout Inventory) quantifica o burnout nas três dimensões. Quando ambos coexistem, os dois precisam ser abordados.
Depressão e Transtorno de Adaptação
Estresse crônico é um fator de risco robusto para depressão maior: a exposição prolongada ao cortisol danifica o hipocampo, reduz BDNF e altera a neuroplasticidade. A transição de estresse para depressão é gradual — quando a anedonia, o humor deprimido persistente e os sintomas vegetativos dominam o quadro e não se vinculam mais a um estressor específico, o diagnóstico muda para depressão maior. PHQ-9 auxilia na triagem.
O transtorno de adaptação é uma resposta emocional ou comportamental clinicamente significativa a um estressor identificável (demissão, separação, diagnóstico grave), com sintomas que excedem o esperado para a situação mas que não atendem critérios para outros transtornos. Resolve em até 6 meses após a resolução do estressor. Se os sintomas persistem além disso, avaliar depressão maior ou TAG.
TAG e Fibromialgia
O TAG e o estresse crônico compartilham muitas características, mas diferem no caráter situacional: o estresse crônico é uma resposta a demandas externas reais e identificáveis (sobrecarga de trabalho, conflitos), enquanto no TAG a preocupação excessiva ocorre mesmo sem estressores proporcionais. A preocupação no TAG é mais difusa, abrangendo múltiplos domínios, e persiste mesmo quando os estressores externos se resolvem. Escala GAD-7 e critérios DSM-5 auxiliam na distinção.
A fibromialgia têm relação bidirecional com o estresse crônico: o estresse é um precipitante e perpetuador frequente da FM, e a dor crônica da FM, por sua vez, gera mais estresse. Critérios ACR 2010 permitem o diagnóstico de FM sem a necessidade dos antigos "tender points". Quando estresse crônico e fibromialgia coexistem, o manejo deve abordar ambas — redução do estresse é parte do tratamento da FM.
Tratamento
O manejo do estresse crônico é multidimensional, incluindo modificações no estilo de vida, técnicas psicológicas, exercício físico e, quando necessário, tratamento farmacológico para sintomas associados. A abordagem deve ser individualizada conforme os fatores estressores e os recursos do paciente.
Intervenções Baseadas em Evidências
ESTRATÉGIAS DE MANEJO DO ESTRESSE CRÔNICO
| INTERVENÇÃO | MECANISMO | NÍVEL DE EVIDÊNCIA |
|---|---|---|
| Exercício aeróbico regular (150 min/semana) | Pode modular eixo HPA, libera endorfinas, associado a aumento de BDNF e melhora de VFC | Forte (nível A) |
| TCC focada em estresse | Reestruturação cognitiva, habilidades de coping, manejo do tempo | Forte (nível A) |
| Mindfulness (MBSR) | Reduz reatividade ao estresse, melhora regulação emocional, reduz cortisol | Forte (nível A) |
| Higiene do sono | Restaura ciclo circadiano, melhora recuperação fisiológica | Moderada (nível B) |
| Técnicas de respiração | Ativação vagal, redução do tônus simpático, ansiolítico imediato | Moderada (nível B) |
| Suporte social | Tampona efeitos do estresse, reduz cortisol | Moderada (nível B) |
| Acupuntura | Modulação autonômica, redução de cortisol, efeito ansiolítico | Moderada (nível B) |
Exercício Físico: O Melhor Antídoto
O exercício aeróbico regular é uma das intervenções com maior impacto demonstrado no estresse crônico. Ele pode modular o eixo HPA, parece aumentar a sensibilidade dos receptores de cortisol, melhora a variabilidade da frequência cardíaca, reduz marcadores inflamatórios e está associado a aumento de BDNF — efeitos que podem ajudar a proteger o cérebro de consequências do cortisol elevado.
A recomendação é de pelo menos 150 minutos semanais de atividade moderada (caminhada rápida, natação, ciclismo). Exercícios mente-corpo como yoga e tai chi combinam atividade física com técnicas de relaxamento e respiração, oferecendo benefício duplo.
Semanas 1-2
Identificação dos fatores estressores. Introdução de higiene do sono e técnicas de respiração diafragmática. Início de atividade física leve.
Semanas 3-6
Progressão do exercício. Início de TCC ou mindfulness estruturado. Melhora inicial do sono e da tensão muscular.
Meses 2-3
Consolidação de hábitos. Reestruturação cognitiva em andamento. Redução mensurável de marcadores de estresse (cortisol, VFC).
Meses 3-6
Melhora significativa de sintomas. Desenvolvimento de resiliência. Prevenção de recaídas e estratégias de longo prazo.
Acupuntura como Tratamento
A acupuntura têm demonstrado efeitos promissores no manejo do estresse crônico. O mecanismo envolve modulação do sistema nervoso autônomo, com aumento da atividade parassimpática (vagal) e redução da hiperativação simpática — essencialmente "reequilibrando" o sistema que está cronicamente ativado.
Estudos mostram que a acupuntura pode reduzir níveis de cortisol salivar, melhorar a variabilidade da frequência cardíaca, diminuir marcadores inflamatórios e promover liberação de endorfinas e encefalinas. Esses efeitos atuam diretamente nos mecanismos fisiopatológicos do estresse crônico.
Como tratamento complementar, a acupuntura pode ser integrada a programas de manejo do estresse que incluam exercício, TCC e mindfulness. Ela é especialmente útil para sintomas somáticos do estresse, como tensão muscular, cefaleia e distúrbios digestivos.
Prognóstico
O estresse crônico é modificável. Com intervenções adequadas, é possível reverter muitos dos seus efeitos sobre o organismo. A neuroplasticidade cerebral permite que o hipocampo se recupere, a variabilidade da frequência cardíaca melhore e os marcadores inflamatórios normalizem.
A chave é a intervenção precoce e sustentada. Quanto mais tempo o estresse crônico persiste sem manejo, maior a carga alostática e mais difícil a recuperação completa. Mudanças nos fatores estressores (quando possível) combinadas com estratégias de coping são essenciais.
Sem manejo adequado, o estresse crônico evolui para condições mais graves: depressão, burnout, doenças cardiovasculares e síndrome metabólica. Reconhecer o estresse crônico como um problema de saúde e intervir ativamente é fundamental.
Mitos e Fatos
Mito vs. Fato
Estresse é sempre ruim e deve ser completamente eliminado.
O estresse agudo é uma resposta adaptativa essencial — ele mobiliza recursos para enfrentar desafios. O problema é o estresse crônico e sem recuperação. O objetivo não é eliminar todo estresse, mas desenvolver resiliência e garantir períodos adequados de recuperação.
Mito vs. Fato
Pessoas estressadas são fracas — 'é só relaxar'.
O estresse crônico envolve alterações fisiológicas reais — cortisol elevado, inflamação, alterações cerebrais. Dizer para 'relaxar' é como dizer para um hipertenso 'abaixar a pressão pela força de vontade'. Estratégias eficazes de manejo são baseadas em evidências e requerem prática estruturada.
Mito vs. Fato
Um fim de semana de descanso é suficiente para recuperar do estresse crônico.
A recuperação do estresse crônico requer mudanças sustentadas ao longo de semanas a meses. Um fim de semana não reverte semanas de hiperativação do eixo HPA. Estratégias diárias de manejo (exercício, sono adequado, técnicas de relaxamento) são muito mais eficazes do que recuperação intermitente.
Quando Procurar Ajuda
O estresse é parte da vida, mas quando ele começa a afetar sua saúde, seus relacionamentos e sua capacidade de funcionar, é hora de buscar ajuda profissional.
Perguntas Frequentes sobre Estresse Crônico
O estresse agudo é uma resposta adaptativa normal — o cortisol e a adrenalina preparam o organismo para enfrentar um desafio imediato e se normalizam após a resolução. O estresse crônico ocorre quando a ativação do eixo HPA (hipotálamo-hipófise-adrenal) persiste por semanas ou meses, sem períodos adequados de recuperação. Isso causa disfunção progressiva em múltiplos sistemas: imunológico, cardiovascular, metabólico e neurológico. Ao contrário do estresse agudo, o estresse crônico não é adaptativo — é nocivo.
Os sintomas físicos incluem: cefaleia tensional recorrente, tensão muscular (especialmente ombros, pescoço e mandíbula), distúrbios do sono (insônia ou sono não reparador), fadiga persistente, problemas gastrointestinais (síndrome do intestino irritável, gastrite), palpitações e pressão arterial elevada, infecções frequentes (imunossupressão), alterações de apetite e peso, e disfunção sexual. O estresse crônico também acelera o envelhecimento celular (encurtamento dos telômeros) e aumenta o risco de doenças cardiovasculares.
A exposição prolongada ao cortisol têm efeitos neurobiológicos documentados: redução do volume hipocampal (prejudicando memória e aprendizado), hiperativação da amígdala (aumentando respostas de medo), disfunção do córtex pré-frontal (comprometendo tomada de decisões e controle emocional), e redução do BDNF (fator neurotrófico que promove neuroplasticidade). Esses mecanismos explicam as dificuldades cognitivas ("brain fog"), o aumento de irritabilidade e o risco aumentado de depressão no estresse crônico.
O tratamento envolve: identificação e modificação dos estressores (quando possível); técnicas de redução de estresse baseadas em mindfulness (MBSR) — com evidência robusta; exercício físico regular (150 min/semana) — reduz cortisol e aumenta BDNF; psicoterapia (TCC focada em coping e gestão de estresse); higiene do sono; e suporte social. Para casos com sintomas psiquiátricos significativos (ansiedade, depressão), avaliação médica e possível farmacoterapia são indicados.
Sim. Estudos demonstram que a acupuntura reduz os níveis de cortisol, regula o eixo HPA e ativa o sistema nervoso parassimpático — o contraponto fisiológico à resposta de estresse. Meta-análises mostram redução significativa em escalas de estresse percebido e melhora da qualidade do sono. A acupuntura é especialmente eficaz para os sintomas físicos do estresse: cefaleia tensional, tensão muscular e insônia. O médico acupunturista pode combinar pontos específicos para regulação autonômica com abordagem sistêmica.
Sim, as evidências são robustas. Estresse crônico aumenta significativamente o risco de: hipertensão arterial e doenças cardiovasculares; diabetes tipo 2 (via resistência à insulina por cortisol elevado); doenças autoimunes e inflamatórias (via desregulação imunológica); depressão e transtornos de ansiedade; síndrome metabólica; e doenças gastrointestinais funcionais. A desregulação imunológica também reduz a eficácia de vacinas e aumenta a susceptibilidade a infecções. O manejo do estresse é, portanto, medicina preventiva de alto impacto.
O estresse crônico pode ter múltiplas origens — financeiras, relacionais, familiares ou ocupacionais. O burnout é especificamente vinculado ao trabalho e é caracterizado por três dimensões: exaustão emocional profunda, despersonalização (cinismo ou distanciamento do trabalho) e redução da realização profissional. Uma pessoa pode ter estresse crônico sem burnout (quando os estressores são extralaborais) e pode ter burnout com estresse crônico (quando o trabalho é o principal estressor). As intervenções diferem: o burnout frequentemente exige mudanças no ambiente laboral.
O estresse se torna patológico quando: persiste por semanas ou meses sem alívio significativo; interfere com o sono, alimentação, trabalho ou relacionamentos; causa sofrimento subjetivo intenso; gera comportamentos de risco (álcool, tabaco, isolamento); ou está associado a sintomas físicos inexplicados. Escalas validadas como o PSS (Perceived Stress Scale) podem quantificar o estresse percebido. Se o estresse está impactando sua qualidade de vida de forma significativa, buscar avaliação médica é recomendado.
Sim, com nível de evidência forte. O programa MBSR (Mindfulness-Based Stress Reduction) de 8 semanas foi extensamente estudado: reduz cortisol, diminui a reatividade da amígdala, aumenta espessura do córtex pré-frontal e melhora escalas de bem-estar. Uma meta-análise de 2014 (JAMA Internal Medicine) com 3.515 participantes mostrou eficácia significativa para ansiedade, depressão e dor. Mindfulness não exige horas diárias — 10-20 minutos por dia de prática consistente produzem mudanças neurobiológicas mensuráveis.
Procure avaliação médica se: os sintomas físicos são persistentes (cefaleia, palpitações, distúrbios gastrointestinais); há sinais de depressão ou ansiedade associados; o sono está significativamente comprometido; você está usando álcool ou outras substâncias para lidar com o estresse; as estratégias de autocuidado não estão sendo suficientes; ou se o estresse está causando prejuízo funcional no trabalho ou relacionamentos. O médico pode identificar causas orgânicas subjacentes, tratar complicações e coordenar o plano terapêutico.
Leia Também
Aprofunde seu conhecimento com artigos relacionados