O Que São Gabapentinoides?
Gabapentinoides é o nome coletivo para dois medicamentos estruturalmente semelhantes: a gabapentina (Neurontin) e a pregabalina (Lyrica). Embora tenham sido desenvolvidos como anticonvulsivantes, seu uso explodiu nas últimas duas décadas como tratamento para dor crônica — em particular dor neuropática, fibromialgia e dor pós-operatória.
A história desses fármacos é reveladora. A gabapentina foi originalmente sintetizada como análogo do GABA para tratar epilepsia — mas, ironicamente, não atua de forma significativa nos receptores GABA. Seu verdadeiro mecanismo de ação permaneceu obscuro até a identificação da subunidade alfa-2-delta dos canais de cálcio voltagem-dependentes como alvo molecular primário. A pregabalina, desenvolvida posteriormente, liga-se ao mesmo alvo com afinidade seis vezes maior.
Compreender o mecanismo de ação real desses medicamentos é fundamental para entender onde funcionam, onde não funcionam, e por que estão sendo prescritos em excesso para condições que não envolvem o alvo molecular que eles modulam.
Mecanismo de Ação: A Subunidade Alfa-2-Delta
O mecanismo central dos gabapentinoides envolve a ligação à subunidade alfa-2-delta (α2δ) dos canais de cálcio voltagem-dependentes pré-sinápticos. Essa subunidade funciona como uma proteína acessória que regula o tráfego dos canais de cálcio para a membrana sináptica e modula sua atividade.
Em estados de dor neuropática, ocorre uma superexpressão da subunidade alfa-2-delta nos gânglios da raiz dorsal e no corno dorsal da medula espinhal. Essa superexpressão resulta em mais canais de cálcio funcionais nas terminações pré-sinápticas, o que amplifica a liberação de neurotransmissores excitatórios — glutamato, substância P e noradrenalina — alimentando a sensibilização central.
Quando gabapentina ou pregabalina se ligam à subunidade alfa-2-delta, reduzem o tráfego de canais de cálcio para a membrana, diminuindo o influxo de cálcio pré-sináptico e, consequentemente, a liberação excessiva de neurotransmissores. O resultado é uma redução da hiperexcitabilidade neuronal — mas apenas quando essa hiperexcitabilidade depende da via alfa-2-delta.
Cascata: Da Lesão Nervosa à Ação do Gabapentinoide
Lesão ou disfunção nervosa
Dano ao nervo periférico (compressão, diabetes, herpes-zóster) desencadeia alterações na expressão gênica nos neurônios sensoriais do gânglio da raiz dorsal.
Superexpressão da subunidade α2δ
Os neurônios lesionados aumentam dramaticamente a produção da subunidade alfa-2-delta, especificamente os subtipos α2δ-1 e α2δ-2, que são transportados ao corno dorsal da medula.
Aumento de canais de cálcio na sinapse
Mais subunidades alfa-2-delta na membrana pré-sináptica significam mais canais de cálcio funcionais. O influxo de Ca²⁺ a cada potencial de ação aumenta de forma patológica.
Liberação excessiva de neurotransmissores
O excesso de cálcio pré-sináptico amplifica a liberação de glutamato e substância P no corno dorsal, gerando hiperexcitabilidade dos neurônios de segunda ordem e sensibilização central.
Gabapentinoide bloqueia a subunidade α2δ
Ao ligar-se à subunidade alfa-2-delta, o gabapentinoide reduz o tráfego de canais de cálcio para a membrana e diminui a liberação excessiva de neurotransmissores — atenuando a sensibilização.
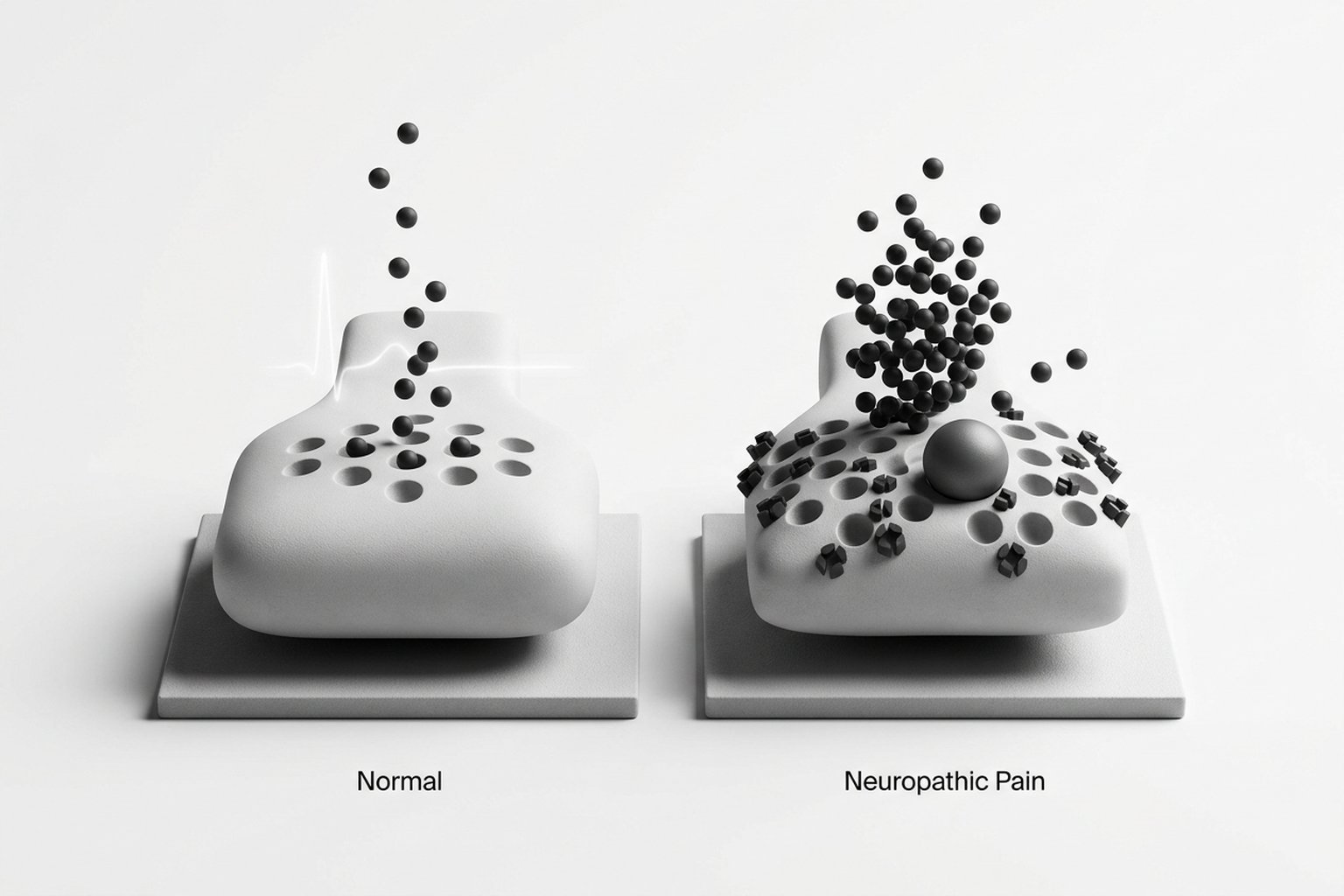
Indicações Reais vs. Prescrição Excessiva
O problema central com os gabapentinoides na prática clínica atual é a dissociação entre o mecanismo de ação e as indicações para as quais estão sendo prescritos. Se o fármaco age na subunidade alfa-2-delta superexpressa em dor neuropática, ele têm lógica farmacológica quando a via alfa-2-delta está ativada. Quando essa via não está envolvida, o medicamento funciona pouco — ou nada — melhor que placebo.
Os dados de NNT (número necessário para tratar) são reveladores. Para neuralgia pós-herpética — uma dor neuropática genuína — o NNT é de aproximadamente 3,9 para pregabalina, indicando que a cada 4 pacientes tratados, 1 terá alívio significativo. Para neuropatia diabética periférica, o NNT é de 5,0. Já para fibromialgia, o NNT é de 7,2 — o que significa que é necessário tratar mais de 7 pacientes para que 1 tenha resposta clinicamente significativa. E para dor lombar crônica nociceptiva? Ensaios randomizados consistentemente mostram que gabapentinoides não são superiores ao placebo.
Apesar desses dados, os gabapentinoides são amplamente prescritos para dor lombar, dor miofascial, osteoartrite e outras condições predominantemente nociceptivas — nas quais a subunidade alfa-2-delta não está superexpressa e o mecanismo do fármaco não têm alvo molecular ativo.
NNT DOS GABAPENTINOIDES POR CONDIÇÃO CLÍNICA
| CONDIÇÃO | NNT (PREGABALINA) | IMPLICAÇÃO CLÍNICA |
|---|---|---|
| Neuralgia pós-herpética | 3,9 | Boa resposta — mecanismo neuropático claro com superexpressão α2δ |
| Neuropatia diabética periférica | 5,0 | Resposta moderada — componente neuropático predominante |
| Dor central pós-AVC | 5,6 | Resposta parcial — sensibilização central com componente α2δ variável |
| Fibromialgia | 7,2 | Resposta fraca — a maioria dos pacientes não obtém benefício significativo |
| Dor lombar crônica (nociceptiva) | ∞ (sem efeito) | Sem diferença significativa vs. placebo em ensaios randomizados |
| Dor miofascial por pontos-gatilho | ∞ (sem efeito) | Sem lógica farmacológica — não envolve superexpressão α2δ |
Efeitos Colaterais, Dependência e Riscos Subestimados
Os gabapentinoides foram inicialmente comercializados com um perfil de segurança benigno. Contudo, à medida que o uso se massificou, um padrão mais complexo emergiu. Os efeitos adversos mais comuns afetam o sistema nervoso central — o que é esperado, dado que o fármaco reduz a excitabilidade neuronal de forma não seletiva nos neurônios que expressam subunidades alfa-2-delta.
Tontura e sonolência são os efeitos mais frequentes, afetando 15–30% dos pacientes em doses terapêuticas. O embotamento cognitivo — frequentemente descrito pelos pacientes como "pensar em câmera lenta" ou "névoa cerebral" — é particularmente problemático em idosos e profissionais que dependem de função cognitiva. O ganho de peso de 2 a 5 kg é comum e pode chegar a 10 kg em uso prolongado, agravando condições como diabetes e osteoartrite.
Mas o risco mais subestimado é a dependência e a síndrome de abstinência. Embora classificados como tendo baixo potencial de dependência, relatos crescentes documentam síndrome de abstinência severa na retirada abrupta: ansiedade rebote, insônia, diaforese, náuseas, taquicardia e, em casos graves, convulsões. A pregabalina, com seu início de ação mais rápido e efeito ansiolítico percebido, têm maior potencial de uso recreativo — sendo classificada como substância controlada (Schedule V) nos EUA e na União Europeia.
- Tontura e sonolência: 15–30% dos pacientes. Risco aumentado de quedas em idosos — meta-análise mostra aumento de 40% no risco de fraturas por queda em maiores de 65 anos.
- Embotamento cognitivo: dificuldade de concentração, lentificação do pensamento, memória prejudicada. Frequentemente atribuído à doença e não ao medicamento.
- Ganho de peso: média de 2–5 kg, podendo chegar a 10 kg. Mecanismo: aumento do apetite mediado por efeitos hipotalâmicos e retenção hídrica periférica.
- Edema periférico: 5–15% dos pacientes. Pode ser confundido com insuficiência cardíaca ou venosa.
- Síndrome de abstinência: ansiedade rebote, insônia, diaforese, tremores, convulsões raras. Desmame deve ser gradual — redução de 25% por semana no mínimo.
- Depressão respiratória: risco aumentado quando combinado com opioides ou benzodiazepínicos — FDA emitiu alerta em 2019 sobre risco de depressão respiratória fatal.

Eletroacupuntura vs. Gabapentinoides na Sensibilização Central
Tanto os gabapentinoides quanto a eletroacupuntura atuam sobre mecanismos centrais da dor crônica — mas por vias fundamentalmente diferentes. Compreender essa diferença é essencial para escolher a abordagem correta ou combiná-las de forma racional.
Os gabapentinoides atuam por via farmacológica descendente: reduzem a excitabilidade pré-sináptica bloqueando a subunidade alfa-2-delta. É um mecanismo passivo — o fármaco está sempre presente no plasma e no SNC, inibindo continuamente os canais de cálcio. Quando retirado, o efeito cessa e a hiperexcitabilidade pode retornar.
A eletroacupuntura, em contraste, atua por neuromodulação ativa: ativa mecanismos endógenos de controle da dor que estão hipofuncionantes na sensibilização central. Em baixa frequência (2 Hz), estimula a liberação de beta-endorfina e encefalinas via sistema opioide endógeno. Em alta frequência (100 Hz), libera dinorfinas e ativa mecanismos serotoninérgicos e noradrenérgicos descendentes. Essa ativação restaura vias inibitórias e promove neuroplasticidade positiva — com potencial para efeito sustentado após o término das sessões.
Estudos com fMRI mostram que a eletroacupuntura reduz a hiperatividade do córtex cingulado anterior e da ínsula — áreas-chave na sensibilização central — e fortalece a conectividade da substância cinzenta periaquedutal (PAG) com o corno dorsal. Esses efeitos neuroplásticos não são observados com gabapentinoides, que modulam mas não restauram os circuitos inibitórios.
GABAPENTINOIDES VS. ELETROACUPUNTURA — MECANISMOS CENTRAIS
| CARACTERÍSTICA | GABAPENTINOIDES | ELETROACUPUNTURA |
|---|---|---|
| Alvo molecular | Subunidade α2δ dos canais de cálcio pré-sinápticos | Receptores opioides (μ, δ, κ), receptores serotoninérgicos e adrenérgicos |
| Tipo de modulação | Bloqueio farmacológico passivo | Neuromodulação ativa — ativa circuitos endógenos |
| Via inibitória | Reduz liberação de neurotransmissores excitatórios | Restaura inibição descendente (PAG → NRM → corno dorsal) |
| Neuroplasticidade | Não promove remodelamento de circuitos | Estudos de fMRI mostram reorganização funcional |
| Efeito após cessação | Retorno dos sintomas em dias a semanas | Efeito pode persistir por semanas após ciclo de sessões |
| Efeitos colaterais sistêmicos | Tontura, ganho de peso, embotamento cognitivo | Mínimos — dor local transitória, raramente hematoma |
| Risco de dependência | Sim — síndrome de abstinência documentada | Não — sem potencial de dependência |
Eletroacupuntura: Restauração da Inibição Descendente
Estímulo elétrico nas agulhas (2–100 Hz)
A corrente elétrica ativa fibras A-delta e C de forma controlada nos pontos de acupuntura, enviando sinais aferentes ao corno dorsal e ao tronco encefálico.
Ativação da PAG e núcleo magno da rafe
O estímulo aferente ativa a substância cinzenta periaquedutal (PAG) e o núcleo magno da rafe (NRM) — centros-chave da inibição descendente que estão hipofuncionantes na sensibilização central.
Liberação de opioides endógenos e monoaminas
A 2 Hz: liberação de beta-endorfina e encefalinas (receptores μ e δ). A 100 Hz: liberação de dinorfinas (receptor κ) e ativação de vias serotoninérgicas e noradrenérgicas.
Inibição do corno dorsal e redução da sensibilização
As vias descendentes ativadas inibem os neurônios de segunda ordem no corno dorsal, reduzindo a hiperexcitabilidade e restaurando o equilíbrio excitação/inibição comprometido na dor crônica.

Quando Gabapentinoides São Indicados, Quando Não São, e a Abordagem Combinada
A chave para o uso racional dos gabapentinoides é a classificação mecanística da dor. Dor nociceptiva (ativação de nociceptores por lesão tecidual real), dor neuropática (lesão ou disfunção do sistema somatossensorial) e dor nociplástica (sensibilização central sem lesão neural demonstrável) respondem a abordagens distintas.
Gabapentinoides são fisiologicamente lógicos quando há superexpressão documentada da subunidade alfa-2-delta — o que ocorre de forma robusta na dor neuropática periférica (neuralgia pós-herpética, neuropatia diabética, dor radicular por compressão nervosa). Na fibromialgia e em dores nociplásticas, a superexpressão alfa-2-delta é menos consistente, e a resposta clínica é correspondentemente menos previsível (NNT = 7,2). Em dor puramente nociceptiva — como dor miofascial por pontos-gatilho, dor articular mecânica ou dor muscular — não há lógica farmacológica para gabapentinoides.
A abordagem combinada gabapentinoide + eletroacupuntura pode ser racional em quadros mistos — por exemplo, neuropatia diabética com sensibilização central estabelecida. O gabapentinoide reduz a hiperexcitabilidade pré-sináptica dependente de alfa-2-delta enquanto a eletroacupuntura restaura os mecanismos inibitórios descendentes. São vias complementares, não redundantes. Em ensaios preliminares, a adição de eletroacupuntura permitiu redução de dose do gabapentinoide com manutenção do efeito analgésico — diminuindo efeitos colaterais dose-dependentes.
Mito vs. Fato
Gabapentinoides são a melhor opção para qualquer dor crônica.
Gabapentinoides têm evidência de eficácia sobretudo em dor neuropática — condições com lesão ou disfunção neural que envolvem a subunidade α2δ. Para dor nociceptiva (miofascial, articular, muscular) e para várias dores nociplásticas, os dados são negativos ou marginais. Prescrevê-los sem classificar o mecanismo da dor tende a tratar o sintoma temporal (cronicidade) em vez do mecanismo patológico.
Mito vs. Fato
Gabapentinoides são seguros porque não são opioides.
Embora não atuem em receptores opioides, os gabapentinoides têm perfil de riscos próprio: embotamento cognitivo, ganho de peso, edema, depressão respiratória quando combinados com depressores do SNC, e síndrome de abstinência na retirada. A pregabalina têm potencial de uso recreativo reconhecido e é substância controlada em vários países. A narrativa de que são 'alternativa segura aos opioides' obscureceu seus riscos reais.

Desmame Seguro e Considerações Práticas
A descontinuação de gabapentinoides deve ser gradual e supervisionada pelo médico. A síndrome de abstinência pode ocorrer mesmo em doses terapêuticas após uso por apenas algumas semanas. A recomendação geral é reduzir 25–30% da dose a cada 1–2 semanas, mas o ritmo deve ser individualizado conforme a resposta do paciente.
A eletroacupuntura pode ser particularmente útil durante o processo de desmame. Assim como têm sido estudada como adjuvante no desmame de opioides, a ativação dos sistemas inibitórios endógenos pela eletroacupuntura pode compensar parcialmente o aumento da excitabilidade neuronal que ocorre na retirada do gabapentinoide — funcionando como uma "ponte" neuromoduladora durante a transição.
Pacientes devem ser informados sobre os sintomas de abstinência (ansiedade, insônia, sudorese, dor rebote) e orientados a relatar qualquer agravamento. A retirada nunca deve ser abrupta, e a decisão de reduzir ou suspender o gabapentinoide deve ser feita em conjunto entre médico e paciente, dentro de um plano terapêutico que inclua alternativas não farmacológicas como suporte ativo.

Perguntas Frequentes
Perguntas Frequentes
Ambos se ligam à subunidade alfa-2-delta dos canais de cálcio, mas a pregabalina têm afinidade seis vezes maior, absorção mais previsível (biodisponibilidade linear de 90% vs. absorção saturável e variável da gabapentina) e início de ação mais rápido. Clinicamente, a pregabalina tende a ter eficácia ligeiramente superior em ensaios comparativos, mas também maior potencial de dependência e efeitos euforizantes, sendo classificada como substância controlada em diversos países.
Na maioria dos casos, não. Ensaios randomizados de alta qualidade (Mathieson et al., PRECISE trial, NEJM 2017) demonstraram que pregabalina não foi superior ao placebo para dor lombar crônica ou radiculopatia lombar. A dor lombar predominantemente nociceptiva ou miofascial não envolve a superexpressão da subunidade alfa-2-delta que é o alvo molecular desses fármacos. A exceção pode ser radiculopatia com componente neuropático claro.
Sim — não há contraindicação farmacológica à combinação. Na verdade, para dor neuropática, a abordagem combinada pode ser sinérgica: o gabapentinoide reduz a hiperexcitabilidade pré-sináptica por via farmacológica enquanto a eletroacupuntura restaura as vias inibitórias descendentes por neuromodulação ativa. Em muitos casos, a eletroacupuntura permite redução gradual da dose do gabapentinoide ao longo do tratamento.
A avaliação da resposta deve ser feita após 4–8 semanas em dose terapêutica adequada. Se não houver melhora significativa nesse período, não há justificativa para manter o medicamento indefinidamente. Um dos erros mais comuns é manter gabapentinoides por meses ou anos em pacientes sem resposta clara, acumulando efeitos colaterais sem benefício proporcional.
A pregabalina têm potencial de dependência reconhecido e é classificada como substância controlada (Schedule V nos EUA). A gabapentina têm menor potencial, mas relatos de dependência e uso recreativo são crescentes. Síndrome de abstinência ocorre com ambos os fármacos, especialmente após uso prolongado. A retirada deve sempre ser gradual e supervisionada.
A eletroacupuntura ativa os sistemas inibitórios endógenos (opioides, serotonina, noradrenalina) que estão hipofuncionantes na dor crônica. Ao restaurar esses mecanismos, ela compensa parcialmente a retirada do suporte farmacológico do gabapentinoide. Além disso, frequências de 2 Hz estimulam a liberação de beta-endorfina, que têm efeito ansiolítico e pode mitigar a ansiedade rebote durante o desmame.
Depende do mecanismo da dor. Em dor neuropática severa (neuralgia pós-herpética aguda, por exemplo), o gabapentinoide pode ser necessário como tratamento farmacológico de primeira linha, com eletroacupuntura como adjuvante. Em quadros nociplásticos, miofasciais ou em dor lombar crônica — condições para as quais gabapentinoides não têm evidência forte — a eletroacupuntura e outras abordagens não farmacológicas são preferíveis como primeira linha. O médico avalia caso a caso.