O que é Neuralgia Pós-Herpética?
A Neuralgia Pós-Herpética (NPH) é uma dor neuropática crônica que persiste ou surge na área afetada pelo herpes-zóster (cobreiro) após a resolução das lesões cutâneas. É definida como dor que persiste por mais de 90 dias após o início do rash do herpes-zóster.
O herpes-zóster é causado pela reativação do vírus varicela-zóster (VZV), que permanece latente nos gânglios sensoriais após a varicela (catapora). A reativação causa inflamação e dano neuronal no gânglio e no nervo, podendo resultar em dor neuropática persistente mesmo após a cura das lesões de pele.
A NPH é a complicação mais comum do herpes-zóster e representa um dos modelos mais estudados de dor neuropática na medicina. A dor pode ser extremamente debilitante, afetando sono, humor e funcionalidade, especialmente em idosos.
Dano Neural
O vírus causa inflamação e destruição de neurônios sensoriais, resultando em dor neuropática por sensibilização periférica e central.
Persistência
A dor persiste por meses a anos após a cura das lesões cutâneas. Quanto maior a idade, maior o risco e a duração.
Prevenção Possível
A vacina contra herpes-zóster reduz significativamente o risco tanto de herpes-zóster quanto de NPH.
Epidemiologia
A incidência da NPH aumenta dramaticamente com a idade. Enquanto menos de 5% dos pacientes com herpes-zóster abaixo de 60 anos desenvolvem NPH, a taxa sobe para 20-30% em pacientes acima de 70 anos. Outros fatores de risco incluem intensidade da dor aguda, gravidade do rash, imunossupressão e presença de pródromo doloroso antes do aparecimento das lesões.
Fisiopatologia
A NPH resulta de dano inflamatório e neurodegenerativo causado pelo vírus varicela-zóster nos neurônios sensoriais do gânglio dorsal e nas fibras nervosas periféricas. A reativação viral provoca ganglionite intensa, com necrose neuronal, desmielinização e fibrose do nervo afetado.
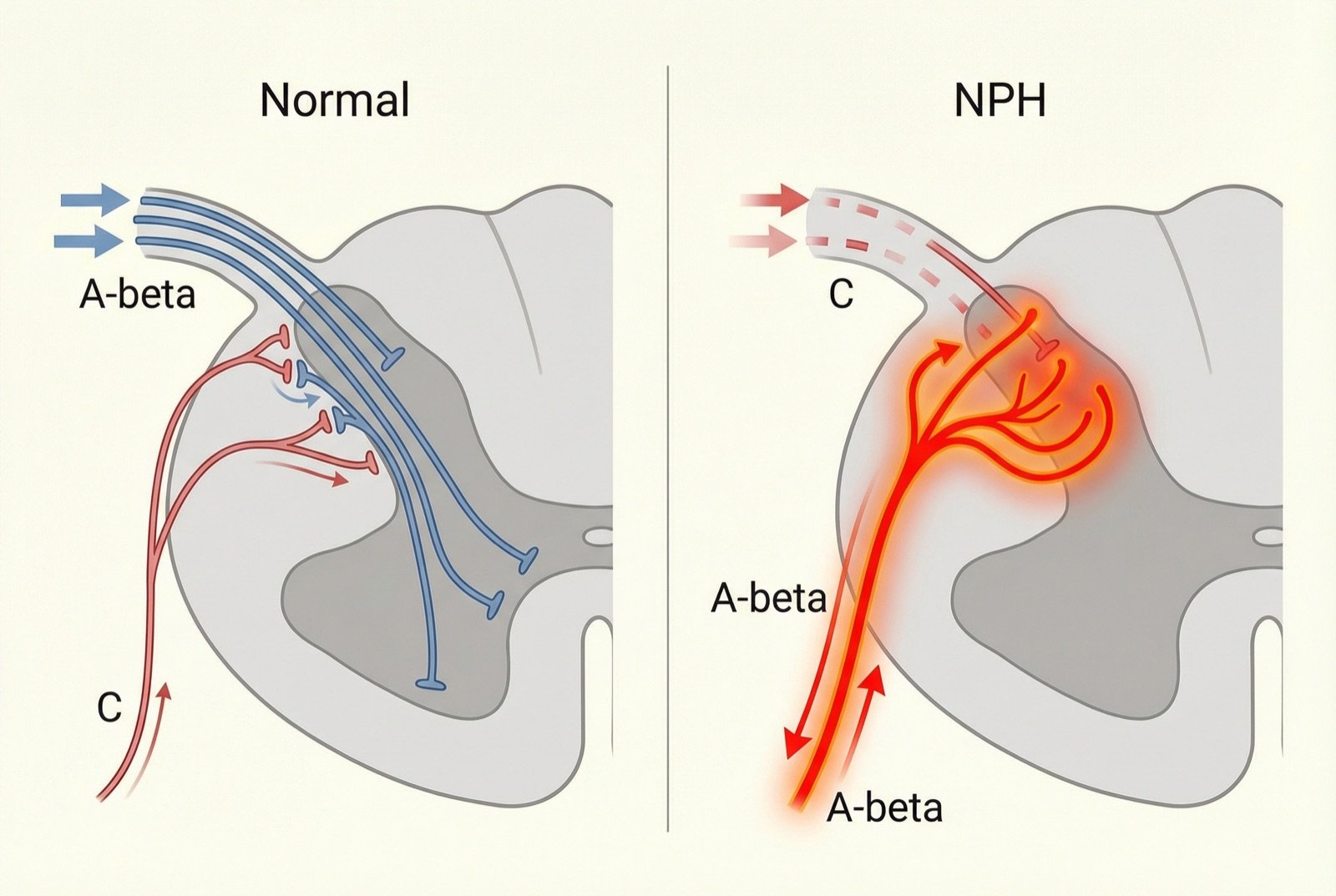
Três mecanismos neuropáticos convergem: sensibilização periférica (nociceptores remanescentes tornam-se hiperexcitáveis), sensibilização central (neurônios do corno dorsal da medula se tornam hiperativos devido ao input nociceptivo prolongado) e desaferênciação (perda de fibras sensoriais leva a reorganização aberrante dos circuitos medulares).

A alodinia (dor provocada por estímulos normalmente inócuos, como o toque de roupas) é explicada pela reorganização sináptica: quando as fibras C (dor) são destruídas, as fibras A-beta (tato leve) passam a fazer sinapses nas lâminas do corno dorsal normalmente destinadas à dor, fazendo com que o toque leve seja percebido como dor.
Sintomas
A NPH se manifesta com dor na distribuição dermatomérica do nervo afetado pelo herpes-zóster. Os dermátomos torácicos são os mais comuns, seguidos pelo ramo oftálmico do nervo trigêmeo. A dor pode assumir diferentes padrões, frequentemente coexistindo no mesmo paciente.
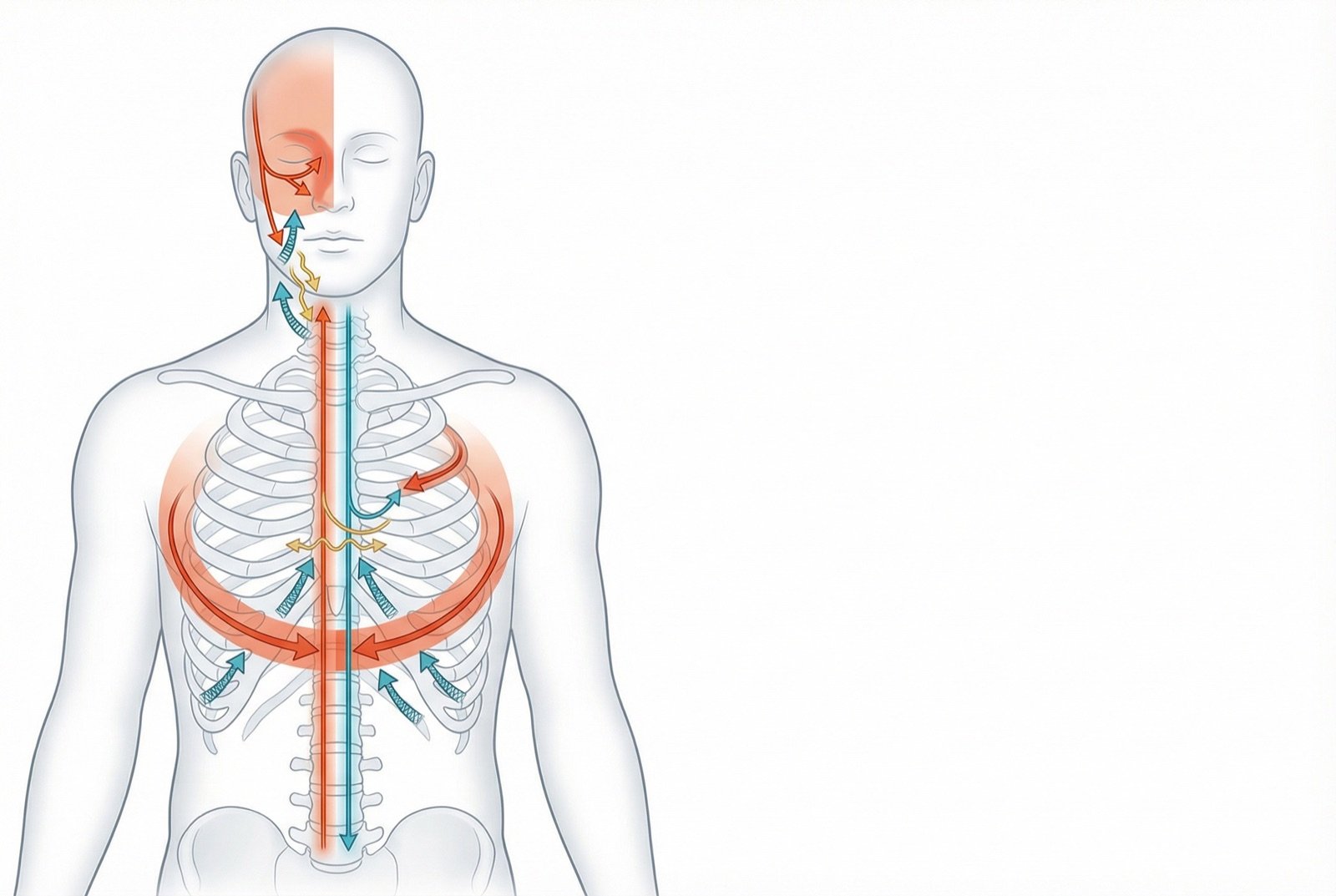
Padrões de Dor na NPH
- 01
Dor constante em queimação
Dor contínua, tipo queimação profunda na área do dermátomo afetado. É o padrão mais comum e está associado à atividade espontânea de nociceptores lesados.
- 02
Dor lancinante/paroxística
Choques elétricos ou facadas intermitentes, sobrepostos à dor constante. Resulta de descargas ectópicas em fibras nervosas danificadas.
- 03
Alodinia
Dor provocada por toque leve — roupas, lençol, vento. Presente em 50-90% dos pacientes. Extremamente incapacitante — pode impedir o uso de roupas na área afetada.
- 04
Hiperalgesia
Resposta exagerada a estímulos dolorosos — uma picada de alfinete é sentida como dor intensa.
- 05
Hipoestesia
Paradoxalmente, redução da sensibilidade tátil na mesma área da dor. "Dói e ao mesmo tempo está dormente" é uma queixa típica.
- 06
Prurido neuropático
Coceira intensa e persistente na área afetada, podendo ser tão incapacitante quanto a dor. Presente em 30-40% dos pacientes.
Diagnóstico
O diagnóstico da NPH é clínico, baseado na história de herpes-zóster prévio e dor neuropática persistente na distribuição dermatomérica correspondente. A presença de cicatrizes residuais do herpes-zóster na área dolorosa confirma o diagnóstico.
Em casos atípicos ou sem história clara de rash, o diagnóstico pode ser mais difícil. Raramente, o herpes-zóster pode causar dor sem lesões cutâneas visíveis (zoster sine herpete), requerendo confirmação sorológica ou por PCR. Exames complementares são úteis para excluir diagnósticos diferenciais.
🏥Diagnóstico da Neuralgia Pós-Herpética
Fonte: International Association for the Study of Pain (IASP)
Critérios Diagnósticos
- 1.Dor neuropática na distribuição de um ou mais dermátomos
- 2.Persistindo por mais de 90 dias após o início do rash do herpes-zóster
- 3.História documentada ou relatada de herpes-zóster
- 4.Evidência de cicatrizes residuais na área afetada (frequente)
Avaliação Complementar
- 1.Mapeamento da área de dor, alodinia e hipoestesia
- 2.Testes sensoriais quantitativos (QST) em centros especializados
- 3.Escalas de dor: EVA, DN4 (questionário de dor neuropática)
- 4.Avaliação de impacto funcional e psicológico
Diagnóstico Diferencial
A NPH deve ser diferenciada de outras causas de dor neuropática regional, especialmente quando a história de herpes-zóster não é clara ou os sintomas são atípicos.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico Diferencial
Dor do Herpes Zóster Ativo
- Rash vesicular presente
- Fase aguda da infecção
- Dura dias a semanas
Testes Diagnósticos
- Exame clínico do rash
Neuropatia Periférica
- Sem antecedente de herpes
- Padrão em luva e bota
- Simétrica
Testes Diagnósticos
- EMG
- Pesquisa de causa sistêmica
Costocondrite
Leia mais →- Dor à palpação das junções costocondrais
- Sem rash
- Sem dermátomo específico
Testes Diagnósticos
- Exame físico
Dor de Origem Visceral
- Angina, úlcera, pleurite
- Dor irradiada sem rash
- Achados sistêmicos
- Dor torácica irradiada = descartar causa cardíaca
Testes Diagnósticos
- ECG
- Avaliação clínica
Fibromialgia Regional
Leia mais →- Dor difusa sem dermátomo
- Múltiplos pontos dolorosos
- Sem antecedente viral
Testes Diagnósticos
- Critérios ACR 2010
NPH vs. Herpes Zóster Ativo: A Transição Temporal
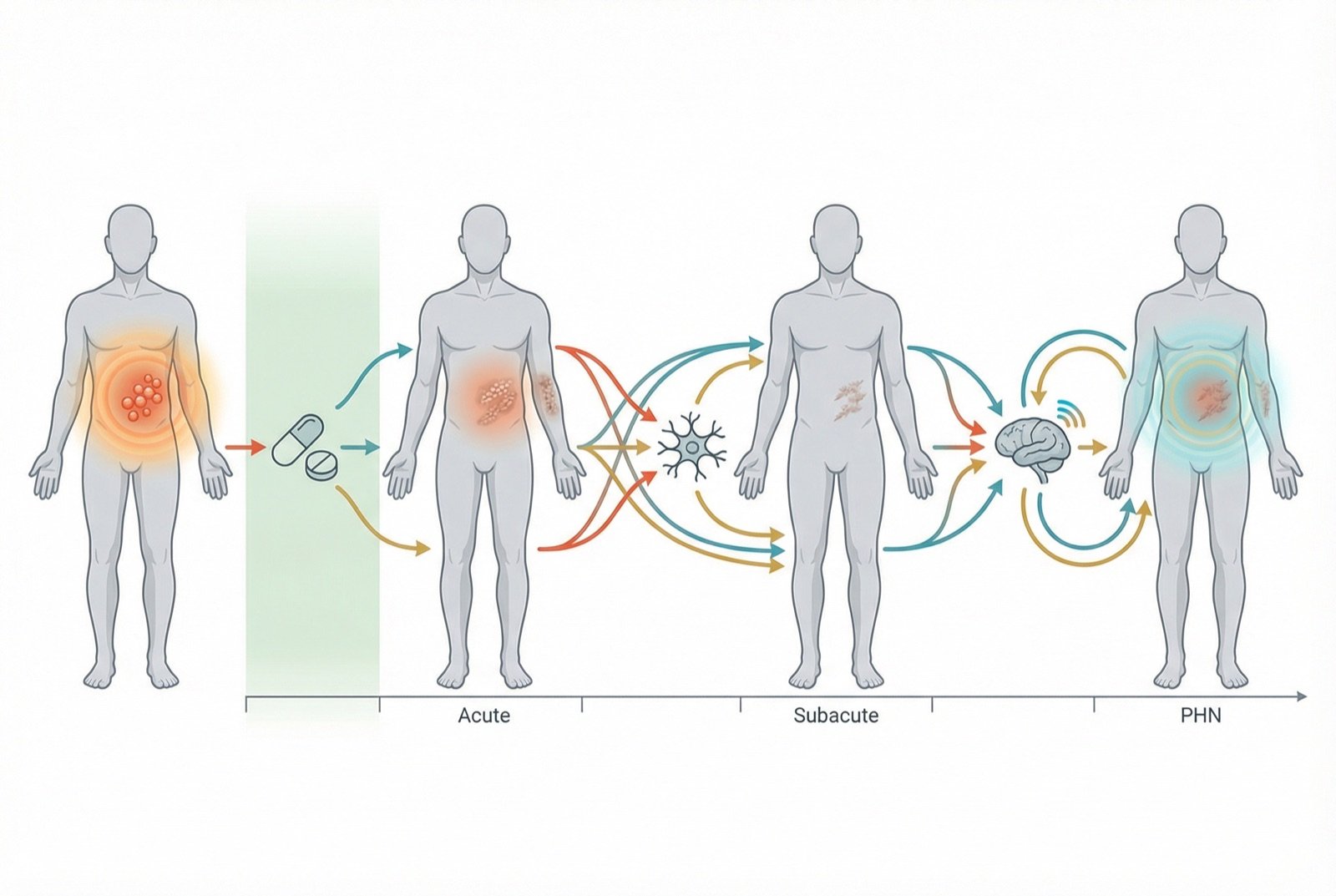
A distinção entre dor do herpes-zóster ativo e NPH é temporal: o herpes-zóster ativo dura de dias a semanas (fase aguda), enquanto a NPH é definida como dor que persiste por mais de 90 dias após o início do rash. Contudo, na prática clínica existe uma zona intermediária chamada "dor subaguda" (de 30 a 90 dias). O tratamento antiviral precoce (nas primeiras 72 horas) é crucial para a fase aguda e pode reduzir modestamente o risco de NPH. O controle agressivo da dor na fase aguda também é importante — há evidência de que dor aguda intensa não controlada favorece a sensibilização central e aumenta o risco de NPH.
O zoster sine herpete é uma apresentação rara onde o vírus causa dor neuropática dermatomérica sem lesões cutâneas visíveis. O diagnóstico é difícil e requer confirmação por PCR do líquor ou sorologia específica. Deve ser considerado em pacientes idosos ou imunossuprimidos com dor neuropática dermatomérica de início subagudo.
Dor Visceral e Neuropatia Periférica: Evitar Confusões Diagnósticas
A NPH torácica pode ser confundida com dor de origem cardíaca, pleural ou gástrica. Na ausência de rash ativo ou cicatrizes visíveis, e na presença de dor torácica em faixa, é obrigatório excluir causas viscerais — especialmente angina instável, quando a distribuição é no dermátomo T1-T4 à esquerda. O ECG e a avaliação clínica orientada são indispensáveis. A presença de alodinia (dor ao toque leve da roupa), hipoestesia concomitante e cicatrizes residuais na área dolorosa favorecem fortemente a NPH.
A neuropatia periférica diabética ou alcoólica têm distribuição simétrica em "luva e bota", sem o padrão dermatomérico unilateral da NPH, e sem história de herpes-zóster. A fibromialgia causa dor difusa e generalizada, sem dermátomo específico e sem o antecedente viral característico. Em pacientes com NPH que apresentam hipersensibilidade generalizada concomitante, considerar sensibilização central e fibromialgia secundária.
Acupuntura no Contexto da NPH
A acupuntura médica é especialmente relevante na NPH pela sua capacidade de modular múltiplos mecanismos neuropáticos simultaneamente: sensibilização periférica, sensibilização central e disfunção das vias descendentes inibitórias. O agulhamento perilesional (ao redor da área afetada, evitando diretamente sobre cicatrizes muito sensíveis) combinado com pontos distais nos meridianos correspondentes é uma abordagem comum. A eletroacupuntura em baixa frequência (2 Hz) promove liberação de beta-endorfinas, particularmente útil para a dor constante em queimação.
A acupuntura pode ser especialmente valiosa em pacientes idosos com NPH, nos quais os medicamentos convencionais (tricíclicos, gabapentinoides) frequentemente causam efeitos colaterais problemáticos como sedação, tontura, quedas e retenção urinária. Como terapia complementar integrada ao plano multimodal, pode contribuir para melhor controle sintomático — qualquer ajuste de dose da médicação deve ser discutido e conduzido pelo médico assistente (neurologista/médico da dor), nunca pelo paciente por conta própria nem pelo acupunturista. A acupuntura não substitui gabapentina, pregabalina, tricíclicos ou lidocaína tópica no tratamento da NPH.
Tratamento
O tratamento da NPH frequentemente requer combinação de múltiplas terapias, pois nenhum agente isolado proporciona alívio completo na maioria dos pacientes. O objetivo é reduzir a dor a níveis toleráveis e melhorar a funcionalidade e o sono.
TRATAMENTO FARMACOLÓGICO DA NPH
| CLASSE | EXEMPLOS | NNT | EFEITOS COLATERAIS PRINCIPAIS |
|---|---|---|---|
| Ligantes alfa-2-delta | Gabapentina, pregabalina | 4-7 | Sonolência, tontura, edema periférico |
| Antidepressivos tricíclicos | Amitriptilina, nortriptilina | 3-5 | Boca seca, constipação, sonolência, retenção urinária |
| ISRSN | Duloxetina, venlafaxina | 5-10 | Náusea, tontura, cefaleia |
| Lidocaína tópica (adesivo 5%) | Versatis (adesivo) | 4-5 | Reação cutânea local — mínimos efeitos sistêmicos |
| Capsaicina tópica (adesivo 8%) | Qutenza | 7-10 | Dor/queimação local intensa na aplicação; alívio por 3 meses |
| Opioides | Tramadol, oxicodona | 3-4 | Constipação, sedação, risco de dependência — terceira linha |
Primeira Linha
Início do tratamentoGabapentina ou pregabalina (titulação gradual) OU antidepressivo tricíclico (amitriptilina/nortriptilina em dose baixa). Lidocaína tópica para alodinia localizada. Combinação de sistêmico + tópico frequentemente necessária.
Segunda Linha
Se resposta parcialCombinação de primeira linha: gabapentinoide + tricíclico. Capsaicina tópica (adesivo 8%) — aplicação em consultório com analgesia prévia. Duloxetina se contraindicação a tricíclicos.
Terceira Linha
Casos refratáriosTramadol ou opioides fortes em casos severos. Bloqueios nervosos com corticosteroide/anestésico local. Neuromodulação (TENS, estimulação medular em casos selecionados).
Acupuntura como Tratamento
A acupuntura é uma opção complementar para a NPH, com mecanismos que incluem ativação das vias descendentes inibitórias da dor, liberação de endorfinas e encefalinas, modulação da sensibilização central e redução da neuroinflamação local.
A abordagem combina agulhamento perilesional (ao redor da área afetada, não diretamente sobre cicatrizes sensíveis), pontos distais nos meridianos correspondentes e eletroacupuntura em frequências específicas. A estimulação elétrica em baixa frequência (2 Hz) promove liberação de beta-endorfinas, enquanto alta frequência (100 Hz) estimula a liberação de dinorfinas.
A acupuntura pode ser particularmente útil para pacientes com NPH que apresentam intolerância ou resposta insatisfatória aos medicamentos convencionais — nesse cenário, atua como adjuvante dentro do plano multimodal conduzido pelo médico assistente. Eventuais reduções de dose ou troca de médicação só devem ser feitas pelo neurologista/médico da dor após avaliação clínica; a acupuntura não substitui gabapentinoides, tricíclicos, lidocaína tópica ou capsaicina tópica prescritos para NPH.
Prognóstico e Prevenção
A NPH é autolimitada na maioria dos casos, mas a duração é variável. Aproximadamente 50% dos pacientes apresentam resolução dentro de 1 ano, mas 10-25% podem ter dor persistente por mais de 5 anos, especialmente idosos com quadros iniciais mais graves.
A prevenção é a estratégia mais eficaz. A vacina recombinante contra herpes-zóster (Shingrix) demonstrou eficácia próxima a 90% na prevenção do herpes-zóster nos estudos pivotais (ZOE-50/ZOE-70, seguimento de 2-4 anos), com eficácia na prevenção da NPH de magnitude semelhante. Dados de seguimento estendido mostram redução gradual da proteção ao longo dos anos. O tratamento antiviral precoce do herpes-zóster (valaciclovir, famciclovir, nas primeiras 72 horas do rash) reduz a duração e gravidade da dor aguda e pode reduzir modestamente o risco de NPH.
Mitos e Fatos
Mito vs. Fato
A dor após herpes-zóster sempre desaparece sozinha.
Embora a maioria dos casos de dor aguda do herpes-zóster resolva em semanas, a NPH pode persistir por meses a anos. Em idosos, o risco de dor prolongada é significativo e justifica tratamento precoce e agressivo.
Mito vs. Fato
Se a pele já cicatrizou, não pode ser NPH.
A NPH é uma dor neuropática causada por dano nas fibras nervosas, não na pele. As lesões cutâneas cicatrizam, mas o dano neural pode persistir. A presença de cicatrizes residuais na área dolorosa é, na verdade, uma pista diagnóstica.
Mito vs. Fato
Herpes-zóster só acontece uma vez na vida.
Embora incomum, a recorrência do herpes-zóster pode ocorrer, especialmente em imunossuprimidos. Estudos mostram taxa de recorrência de 1-6% ao longo da vida. A vacinação após um episódio de herpes-zóster é recomendada para prevenir recorrências.
Quando Procurar Ajuda
Perguntas Frequentes
Perguntas Frequentes
A NPH é causada por dano permanente nas fibras nervosas sensoriais, não na pele. O vírus varicela-zóster causa inflamação e necrose nos gânglios dorsais e nervos periféricos durante a fase aguda. Mesmo após a cura cutânea, os neurônios danificados ficam hiperexcitáveis (sensibilização periférica) e o sistema nervoso central se reorganiza de forma anormal (sensibilização central), gerando dor persistente sem estímulo ativo. É a mesma razão pela qual membros fantasmas doem em amputados.
O tratamento antiviral precoce (valaciclovir, famciclovir nas primeiras 72 horas do rash) reduz a duração e a gravidade da dor aguda e pode reduzir modestamente o risco de NPH. No entanto, não elimina completamente o risco. A vacina Shingrix é altamente eficaz na prevenção — com eficácia próxima a 90% contra o herpes-zóster nos estudos pivotais de 2-4 anos, e de magnitude semelhante contra a NPH. A proteção diminui gradualmente ao longo dos anos. A prevenção primária com vacinação é a estratégia mais eficaz disponível.
Os medicamentos de primeira linha para NPH são: ligantes alfa-2-delta (gabapentina ou pregabalina), antidepressivos tricíclicos (amitriptilina ou nortriptilina em dose baixa) e lidocaína tópica (adesivo 5%) para alodinia localizada. Na prática, a combinação de um agente sistêmico com um tópico é frequentemente necessária. O capsaicina tópico de alta concentração (adesivo 8%) proporciona alívio por até 3 meses após uma única aplicação. Opioides são reservados para casos refratários.
Sim. Quando o herpes-zóster afeta o ramo oftálmico do nervo trigêmeo — a forma mais grave —, a NPH pode causar dor facial intensa e persistente, frequentemente descrita como "queimação contínua" ou "choques no olho e testa". A NPH trigeminal pode ser extremamente incapacitante. Em casos graves com envolvimento ocular, há risco de complicações visuais permanentes. O tratamento antiviral precoce e o acompanhamento oftalmológico são essenciais na fase aguda do herpes-zóster oftálmico.
A NPH em si não é transmissível — é dano neural, não infecção ativa. O herpes-zóster ativo (com bolhas) pode transmitir o vírus varicela-zóster para pessoas que nunca tiveram varicela ou vacinação, causando varicela nelas (não herpes-zóster). Na fase de NPH (após a cura das bolhas), não há vírus ativo na pele e não há risco de transmissão.
A duração é muito variável. Aproximadamente 50% dos pacientes apresentam resolução dentro de 1 ano. Contudo, 10-25% dos pacientes, especialmente idosos, podem ter dor persistente por mais de 5 anos ou indefinidamente. Fatores associados à NPH mais duradoura incluem: idade avançada, dor aguda intensa, rash extenso, envolvimento do trigêmeo e imunossupressão. O tratamento precoce e agressivo da dor aguda é a melhor estratégia para reduzir a probabilidade de NPH crônica.
Sim. Após um episódio de herpes-zóster, a imunidade pode diminuir com o tempo, e a recorrência, embora incomum, é possível. A vacina Shingrix é recomendada para adultos acima de 50 anos que já tiveram herpes-zóster, pois pode prevenir recorrências e reduzir a gravidade de novos episódios. É recomendado aguardar pelo menos 6-12 meses após o episódio de zóster antes de vacinar.
Alodinia é a dor provocada por estímulos normalmente inócuos — o toque leve de roupas, lençóis ou vento causa dor intensa. É presente em 50-90% dos pacientes com NPH e frequentemente é o sintoma mais incapacitante. A lidocaína tópica (adesivo 5%) é uma opção de primeira linha para alodinia localizada; a disponibilidade no Brasil é limitada em alguns contextos. Cremes de amitriptilina e ketamina tópicos também podem ser úteis.
A acupuntura têm evidências preliminares de benefício na NPH, com estudos mostrando redução nas escalas de dor (EVA) comparada ao tratamento farmacológico isolado. É especialmente relevante em pacientes idosos com intolerância aos medicamentos convencionais. O médico acupunturista utiliza agulhamento perilesional, pontos distais nos meridianos correspondentes e eletroacupuntura, com o objetivo de ativar as vias descendentes inibitórias da dor e reduzir a sensibilização central.
Sim. O dano neuronal causado pelo vírus varicela-zóster pode ser permanente. Estudos com biópsia de pele de pacientes com NPH demonstram redução significativa da densidade de fibras nervosas intraepidérmicas na área afetada, confirmando a perda neuronal. Isso explica o paradoxo clínico da NPH: dor intensa (por fibras remanescentes hipersensibilizadas) coexistindo com hipoestesia (redução da sensibilidade, pela perda de fibras). A recuperação é possível em alguns pacientes, mas em outros o dano é irreversível.
Leia Também
Aprofunde seu conhecimento com artigos relacionados