O que e Neuropatia Diabetica?
A neuropatia diabetica e uma lesão dos nervos periféricos causada pela exposição crônica a níveis elevados de glicose no sangue. E a complicação crônica mais comum do diabetes mellitus, afetando até 50% dos pacientes diabeticos ao longo da vida. Pode acometer nervos sensoriais, motores e autonomicos.
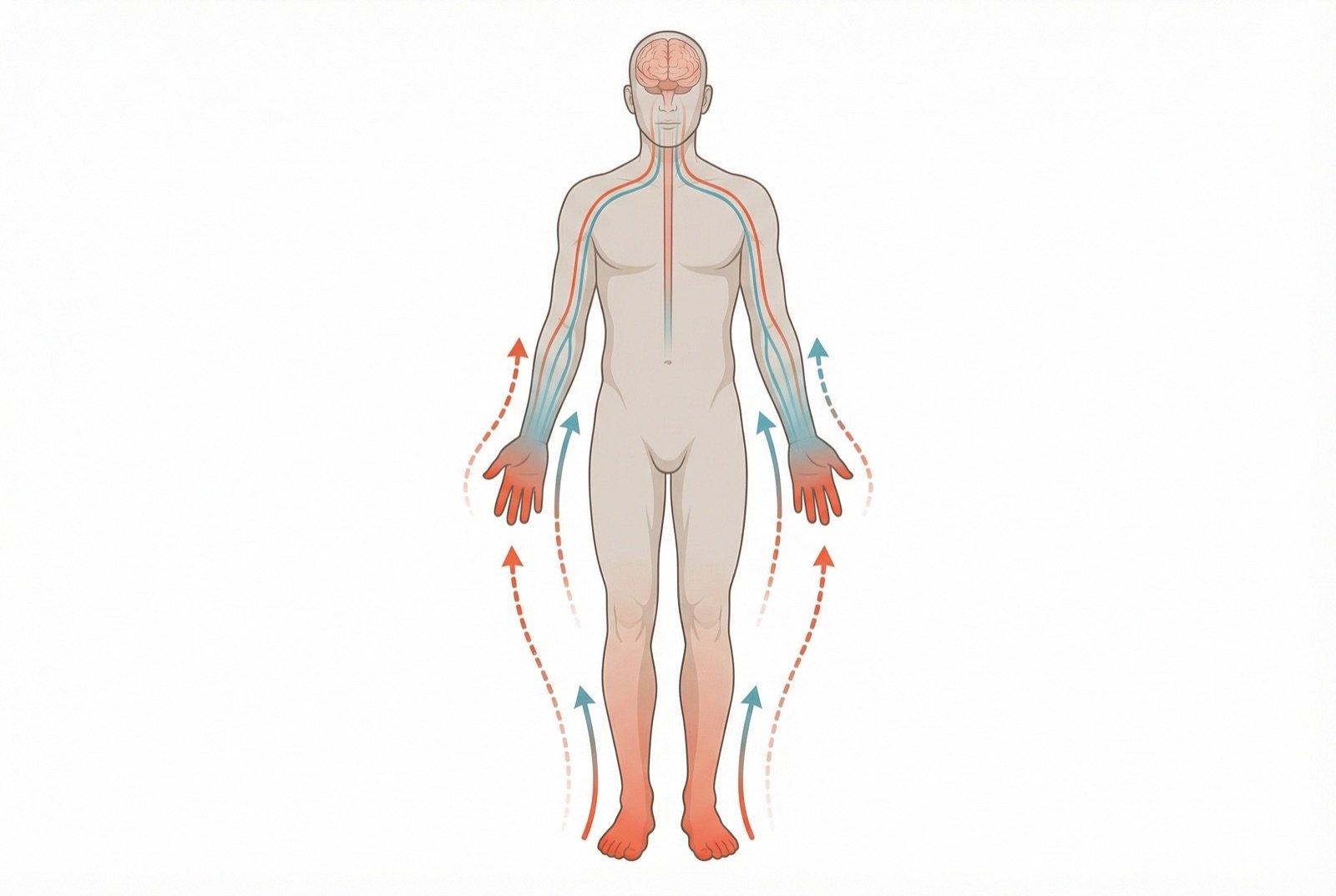
A forma mais frequente e a polineuropatia simétrica distal, que afeta predominantemente os pes e as pernas em padrão de "meia e luva", progredindo de forma ascendente. Os sintomas variam desde formigamento e dormência leves até dor neuropática intensa e incapacitante.
Além da dor e desconforto, a neuropatia diabetica e a principal causa de úlceras nos pes e amputações não traumáticas. A perda de sensibilidade protetora nos pes permite que pequenas lesões passem despercebidas, evoluindo para úlceras e infecções graves. O diagnóstico e tratamento precoces são essenciais para prevenir essas complicações devastadoras.
Alta Prevalência
Afeta até 50% dos pacientes diabeticos. Pode estar presente já no diagnóstico do diabetes tipo 2 e no pré-diabetes.
Perda de Proteção
A perda de sensibilidade nos pes e a principal causa de úlceras diabeticas e amputações não traumáticas — complicação prevenivel.
Mecanismo Metabolico
A hiperglicemia crônica causa dano direto aos nervos por estresse oxidativo, acúmulo de sorbitol, glicação de proteinas e dano microvascular.
Fisiopatologia
A neuropatia diabetica resulta de uma interação complexa entre fatores metabolicos e fatores vasculares, ambos desencadeados pela hiperglicemia crônica. Esses mecanismos levam a dano progressivo dos axonios e das células de Schwann (produtoras de mielina), afetando primeiramente as fibras nervosas mais longas.

Mecanismos Metabolicos
Via do poliol: a hiperglicemia aumenta a atividade da enzima aldose redutase, que converte glicose em sorbitol. O acúmulo de sorbitol causa edema osmótico, depleção de mioinositol e redução de glutationa (antioxidante), gerando estresse oxidativo e dano celular.
Produtos de glicação avancada (AGEs): a glicose se liga não enzimaticamente a proteinas estruturais dos nervos, alterando sua função. Os AGEs também ativam receptores (RAGE) que desencadeiam cascatas inflamatórias e de estresse oxidativo, danificando axonios e células de Schwann.
Estresse oxidativo: a hiperglicemia aumenta a produção de radicais livres nas mitocondrias, superando a capacidade antioxidante das células nervosas. Esse e considerado o mecanismo unificador central do dano neuropático diabetico, conectando todas as vias metabolicas.
Mecanismo Vascular
Os nervos periféricos recebem suprimento sanguíneo de pequenos vasos (vasa nervorum). A hiperglicemia causa microangiopatia dos vasa nervorum — espessamento da membrana basal, redução do lumen e diminuição do fluxo sanguíneo. A isquemia crônica resultante contribui significativamente para a degeneração nervosa.
Sintomas
A neuropatia diabetica pode se manifestar de diversas formas, dependendo do tipo de fibras nervosas acometidas. A apresentação mais comum e a polineuropatia simétrica distal com sintomas sensoriais predominantes.
Sintomas da Neuropatia Diabetica
- 01
Formigamento e dormência nos pes
Parestesias distais que tipicamente comecam nos dedos dos pes e progridem ascendentemente. Primeiro sintoma percebido pela maioria dos pacientes.
- 02
Dor em queimação ou ardência
Dor neuropática tipo queimação, frequentemente pior a noite e ao repouso. Pode ser intensa e interferir com o sono.
- 03
Choques elétricos espontâneos
Descargas dolorosas subitas sem estímulo aparente, refletindo atividade ectopica dos nervos danificados.
- 04
Alodinia
Dor ao toque leve — o contato de lencois nos pes a noite pode ser insuportavel.
- 05
Perda de sensibilidade
Redução progressiva da sensibilidade tatil, termica e dolorosa. O paciente pode não perceber lesões nos pes.
- 06
Perda de equilíbrio
Comprometimento da propriocepcao (sensação de posição) nos pes, aumentando o risco de quedas.
- 07
Fraqueza muscular distal
Em estágio avancado, pode ocorrer fraqueza dos músculos intrinsecos dos pes, com deformidades (dedos em garra).
- 08
Sintomas autonomicos
Hipotensão ortostática, gastroparesia, disfunção eretil, anidrose nos pes (pele seca e fissurada).
FORMAS CLÍNICAS DE NEUROPATIA DIABETICA
| FORMA | CARACTERÍSTICAS | PREVALÊNCIA |
|---|---|---|
| Polineuropatia simétrica distal | Padrão meia-e-luva, simétrica, ascendente | Mais comum (75%) |
| Neuropatia autonômica | Cardiovascular, gastrointestinal, geniturinaria | Comum (até 50%) |
| Neuropatia focal/multifocal | Mononeuropatia craniana, radiculopatia truncal | Menos comum |
| Amiotrofia diabetica | Dor e fraqueza proximal em membros inferiores | Rara (< 1%) |
Diagnóstico
O diagnóstico da neuropatia diabetica combina historia clínica, exame neurológico direcionado e, quando necessário, testes complementares. O rastreamento anual e recomendado para todos os pacientes com diabetes tipo 2 desde o diagnóstico e para pacientes com diabetes tipo 1 após 5 anos de doença.
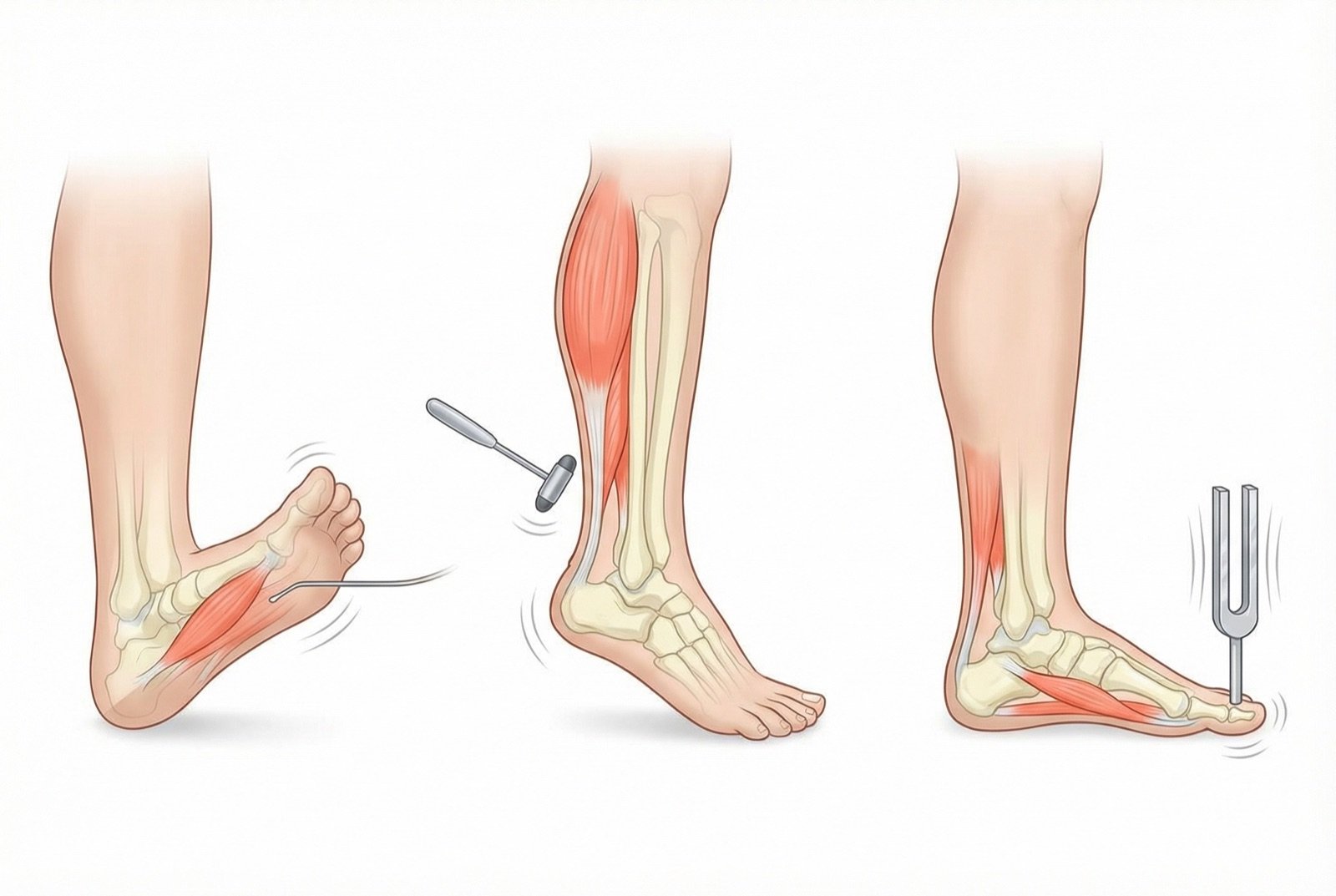
🏥Exame Neurológico dos Pes — Rastreamento
- 1.Teste do monofilamento de 10g (Semmes-Weinstein): avalia sensibilidade protetora. A perda identifica risco de úlceração.
- 2.Teste de sensibilidade vibratória (diapasao 128 Hz): aplicado no halux. Avalia fibras grossas mielinizadas.
- 3.Teste de sensibilidade termica: capacidade de diferenciar frio e quente nos pes.
- 4.Reflexos aquileus: frequentemente diminuidos ou ausentes precocemente.
- 5.Teste de sensibilidade com pino (pinprick): avalia fibras finas nociceptivas.
Diagnóstico Diferencial
Nem toda neuropatia em paciente diabetico e causada pelo diabetes. Causas tratáveis de neuropatia devem ser ativamente excluidas, pois podem coexistir com a neuropatia diabetica ou ser a causa real dos sintomas.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico Diferencial
Síndrome do Tunel do Carpo
Leia mais →- Dormência limitada ao territorio mediano
- Phalen positivo
- Piora a noite
Testes Diagnósticos
- EMG
Neuropatia Alcoolica
- Padrão semelhante a ND: distal, simétrica
- Consumo de alcool crônico
- Deficiência de vitamina B1
Testes Diagnósticos
- Nível de B1/B12
- GGT
- EMG
Hipotireoidismo
- Parestesias + fadiga + ganho de peso
- Reflexos lentos
- TSH elevado
Testes Diagnósticos
- TSH
- T4 livre
Polirradiculoneuropatia Inflamatória Desmielinizante Crônica (PIDC)
- Fraqueza predominante
- Progressão acima de 2 meses
- Liquor com dissociação albuminocitologica
- Fraqueza progressiva = avaliação neurológica urgente
Testes Diagnósticos
- Velocidade de condução nervosa
- Punção lombar
Deficiência de Vitamina B12
- Neuropatia + anemia megaloblastica
- Glossite
- Vegetarianos/idosos
Testes Diagnósticos
- B12 serica
- Hemograma
Neuropatia Diabetica vs Outras Neuropatias Metabolicas
A neuropatia diabetica e a causa mais comum de neuropatia periférica em paises ocidentais, mas coexiste frequentemente com outras causas tratáveis. A deficiência de vitamina B12 e particularmente relevante porque afeta até 30% dos pacientes diabeticos em uso crônico de metformina — o farmaco reduz a absorção intestinal de B12 de forma dose-dependente. O quadro clínico pode ser similar ao da neuropatia diabetica, e a deficiência de B12 frequentemente melhora com reposição adequada, embora o grau de recuperação dependa da duração e gravidade do quadro.
Hipotireoidismo e outra causa metabolica frequentemente sobreposta — pode causar ou agravar neuropatia periférica e e mais prevalente em pacientes diabeticos (especialmente mulheres). A investigação rotineira do TSH em todo paciente diabetico com neuropatia e recomendavel. O tratamento com levotiroxina pode melhorar significativamente os sintomas neuropáticos quando o hipotireoidismo e a causa ou um fator contribuinte identificado.
Quando Suspeitar de Neuropatia Não Diabetica
Certos padrões devem aumentar a suspeita de que a neuropatia do paciente diabetico têm causa adicional ou alternativa. Progressão rápida (semanas a poucos meses), fraqueza muscular proeminente, neuropatia predominantemente motora, assimetria marcada, envolvimento de nervos cranianos ou neuropatia que não corresponde ao grau de controle glicemico são sinais de alerta.
A polirradiculoneuropatia inflamatória desmielinizante crônica (PIDC) e mais frequente em diabeticos do que na população geral e pode ter apresentação semelhante a neuropatia diabetica, mas com fraqueza mais proeminente e velocidade de condução nervosa caracteristicamente reduzida. O diagnóstico correto e fundamental porque a PIDC responde a imunoglobulina IV, plasmaferese e corticosteroides — tratamentos que não têm papel na neuropatia diabetica.
Neuropatia Alcoolica: A Sobreposição Frequente
A neuropatia alcoolica têm padrão clínico praticamente identico a neuropatia diabetica — distal, simétrica, afetando preferencialmente os pes. A coexistência de diabetes e alcoolismo (não infrequente) torna a distincao clínica ainda mais difícil. Elementos que apontam para componente alcoolico incluem: deficiência de tiamina (vitamina B1) documentada, historia de consumo significativo de alcool, GGT elevada e melhora parcial com abstinência e reposição vitaminica.
A investigação laboratorial mínima em todo paciente com neuropatia periférica deve incluir: glicemia/HbA1c, TSH, B12, folato, função renal, hemograma e eletroforese de proteinas. Essa avaliação identifica as causas tratáveis mais comuns e deve preceder a atribuição automatica de toda neuropatia ao diabetes em pacientes diabeticos.
Tratamento
O tratamento da neuropatia diabetica envolve tres pilares fundamentais: controle glicemico otimizado (intervenção com maior impacto na prevenção da progressão), tratamento da dor neuropática e cuidados com os pes.
Controle Glicemico
O controle glicemico intensivo e a intervenção com evidência mais consistente para prevenir e retardar a progressão da neuropatia diabetica. No diabetes tipo 1, o estudo DCCT demonstrou redução de 60% no risco de neuropatia com controle intensivo. No diabetes tipo 2, o benefício também existe, embora menos pronunciado.
A meta de hemoglobina glicada (HbA1c) deve ser individualizada, mas geralmente abaixo de 7%. Reduções muito rápidas da glicemia em pacientes com controle crônico ruim podem paradoxalmente causar neuropatia por tratamento do diabetes (dor neuropática aguda transitória).
Tratamento da Dor Neuropática
A dor neuropática diabetica não responde a analgésicos comuns. Os farmacos de primeira linha são: pregabalina (150-600 mg/dia) e duloxetina (60-120 mg/dia), ambos com forte evidência de eficacia. A gabapentina (900-3600 mg/dia) e amitriptilina (25-75 mg/dia) são opções de segunda linha.
Capsaicina topica 8% (adesivo) e indicada para dor localizada. Em casos refratarios, tramadol ou opióides fortes podem ser necessários, mas com cautela. Combinações de farmacos de classes diferentes (por exemplo, pregabalina + duloxetina) podem ser mais eficazes que monoterapia.
Base: Controle Glicemico
HbA1c < 7% (individualizada). Intervenção com evidência mais consistente para prevenir e retardar a progressão. Controle de fatores de risco cardiovascular associados.
1a Linha para Dor: Pregabalina ou Duloxetina
Iniciar com dose baixa e titular gradualmente. Avaliar eficacia em 4-8 semanas. Pregabalina: 75 mg 2x/dia, até 300 mg 2x/dia.
2a Linha: Gabapentina ou Amitriptilina
Indicados quando a primeira linha e ineficaz ou não tolerada. Amitriptilina: cautela em idosos e pacientes cardiacos.
Adjuvante: Capsaicina Topica e Combinações
Capsaicina 8% para dor localizada. Combinações de farmacos de classes diferentes. Abordagens não farmacológicas.
Acupuntura como Tratamento
A acupuntura têm sido estudada como terapia complementar na neuropatia diabetica periférica, com resultados variáveis e ainda limitados em alguns ensaios clínicos. Entre os mecanismos propostos — baseados predominantemente em estudos experimentais — estão possíveis efeitos sobre a microcirculação, modulação central da dor por via opioide endógena e influência sobre marcadores de estresse oxidativo; a tradução clínica desses achados ainda demanda evidência mais robusta.
Estudos experimentais em modelos animais de neuropatia diabetica demonstram que a acupuntura pode melhorar a velocidade de condução nervosa e reduzir marcadores de estresse oxidativo nos nervos periféricos. Ensaios clínicos humanos sugerem melhora dos sintomas sensoriais e da qualidade de vida, embora estudos de maior qualidade sejam necessários.
A acupuntura pode ser considerada como parte de uma abordagem multimodal, especialmente em pacientes com resposta parcial ao tratamento farmacológico ou que apresentam efeitos colaterais significativos. O controle glicemico deve sempre permanecer como a base do tratamento.
Prognóstico
A neuropatia diabetica e uma condição crônica e geralmente progressiva. Com controle glicemico adequado, a progressão pode ser significativamente retardada ou estabilizada. Porem, a reversao do dano nervoso já estabelecido e limitada, especialmente em formas avancadas.
O impacto mais significativo a longo prazo e o risco de úlceração e amputação dos pes. Pacientes diabeticos com neuropatia têm risco anual de úlceração de 7% e risco de amputação 15-40 vezes maior que diabeticos sem neuropatia. Programas estruturados de cuidados com os pes reduzem drasticamente essas complicações.
A dor neuropática pode melhorar com o tempo em alguns pacientes (a medida que as fibras nervosas degeneram completamente), mas isso representa piora da neuropatia, não melhora. A perda progressiva de sensibilidade e o cenario mais perigoso a longo prazo.
Mitos e Fatos
Mito vs. Fato
Formigamento nos pes e normal com a idade
Formigamento persistente nos pes não e normal em nenhuma idade. Em pacientes diabeticos, e um sinal de alerta que deve ser investigado como possível neuropatia.
Se não doi, não têm neuropatia
Até 50% dos pacientes com neuropatia diabetica são assintomaticos. A forma indolor com perda de sensibilidade e na verdade a mais perigosa, pois aumenta o risco de úlceras.
A neuropatia só ocorre em diabetes avancado
Pode estar presente já no diagnóstico do diabetes tipo 2 (pois a hiperglicemia pode preceder o diagnóstico por anos) e mesmo no pré-diabetes.
Analgésicos comuns resolvem a dor neuropática
A dor neuropática não responde adequadamente a analgésicos simples ou anti-inflamatórios. Requer farmacos específicos como pregabalina, duloxetina ou gabapentina.
Não há nada a fazer — a neuropatia só piora
O controle glicemico adequado pode prevenir e retardar significativamente a progressão. Tratamentos para a dor são eficazes. Cuidados com os pes previnem complicações graves.
Quando Procurar Ajuda
Perguntas Frequentes
Perguntas Frequentes
Em fases iniciais, o controle glicemico intensivo pode levar a melhora parcial da neuropatia, especialmente dos sintomas. No entanto, danos estabelecidos aos axonios são dificilmente revertidos — o objetivo principal do controle glicemico e prevenir progressão, não reverter danos já instalados. No diabetes tipo 1, o estudo DCCT demonstrou redução de 60% no risco de neuropatia com controle intensivo. A janela de oportunidade para prevenção eficaz e nos primeiros anos de diabetes.
A dor neuropática diabetica classicamente piora no repouso e a noite por vários mecanismos: ausência de estímulos sensoriais diurnos que "distraem" o sistema nervoso central, redução da temperatura dos pes ao dormir (que pode exacerbar a atividade ectopica dos nervos danificados), e possivelmente ritmo circadiano dos mediadores inflamatórios. A piora noturna e uma característica que distingue a dor neuropática da dor muscular ou articular, que geralmente piora com o uso.
Sim, a grande maioria das úlceras e amputações em pe diabetico e prevenivel. As medidas essenciais incluem: inspecao diaria dos pes (especialmente entre os dedos), hidratação com creme nos calcanhares, uso de calcados adequados sem costuras internas (preferir sapatos com biqueira larga), meias sem elástico constritivo, consulta podiatrica regular, e rastreamento anual com monofilamento para detectar perda de sensibilidade protetora. Educação do paciente sobre cuidados com os pes e a intervenção com maior impacto na prevenção de amputações.
A metformina em si não causa neuropatia, mas reduz a absorção de vitamina B12 no intestino delgado de forma dose e tempo-dependente. Deficiência de B12 pode ocorrer em até 30% dos usuarios crônicos de metformina e pode causar ou agravar neuropatia periférica. Por isso, a dosagem periodica de vitamina B12 e recomendada para pacientes em uso de metformina a longo prazo, especialmente acima de 1.500 mg/dia. A reposição de B12 e simples e eficaz.
A acupuntura têm sido estudada como complemento no tratamento da dor neuropática diabetica, com resultados variáveis em ensaios clínicos e evidência ainda limitada. Entre os mecanismos propostos — majoritariamente derivados de estudos experimentais — estão possíveis efeitos sobre a microcirculação, modulação central da dor por via opioide endógena e influência sobre marcadores de estresse oxidativo. O médico acupunturista pode considerar acupuntura como adjuvante ao tratamento farmacológico, especialmente em pacientes com resposta parcial a pregabalina ou duloxetina. O controle glicemico permanece como pilar fundamental do tratamento.
Ambas são de primeira linha com eficacia semelhante. A escolha depende do perfil do paciente: duloxetina e preferida em pacientes com depressão concomitante (trata as duas condições), obesidade (pode causar leve perda de peso) ou que já usam outros medicamentos sedativos. Pregabalina e mais útil quando há insonia associada (efeito hipnotico útil), ansiedade generalizada ou quando a duloxetina não foi tolerada. A combinação das duas pode ser mais eficaz que monoterapia em casos refratarios.
A perda de sensibilidade protetora na neuropatia diabetica tende a ser progressiva sem controle glicemico adequado. Com controle metabolico otimizado, a progressão pode ser muito retardada ou estabilizada. Recuperação significativa de sensibilidade em fibras grossas e menos comum em adultos com neuropatia estabelecida, embora em diabeticos tipo 1 com controle muito bom haja dados de recuperação parcial. As fibras finas (que medeiam temperatura e dor) podem mostrar mais plasticidade do que as grossas.
Sim, a neuropatia autonômica diabetica pode ter consequências graves. A neuropatia cardiovascular autonômica aumenta o risco de morte subita e de infarto silencioso (sem dor, pois as fibras nociceptivas cardiacas estao danificadas). A hipotensão ortostática pode causar quedas e sincopes. Gastroparesia prejudica o controle glicemico. Disfunção erétil afeta qualidade de vida. A bexiga neurológica aumenta risco de infecções urinarias. Rastreamento sistematico dessas complicações e parte do cuidado integral ao diabetico.
Não há um limiar absoluto — o risco de neuropatia aumenta de forma continua com o tempo de exposição a hiperglicemia. O principal preditor e a hemoglobina glicada (HbA1c) média ao longo dos anos. Cada 1% de redução na HbA1c cronicamente elevada se associa a redução significativa no risco de complicações neuropáticas. Importante: a neuropatia pode estar presente já no pré-diabetes (HbA1c 5,7-6,4%), quando a glicemia ainda não atinge criterios de diabetes, sublinhando a importância do rastreamento precoce.
Sim, a inspecao diaria dos pes e uma das medidas preventivas mais importantes e de menor custo. O paciente deve verificar: presença de bolhas, cortes, rachaduras, calosidades, vermelhidao, calor localizado, deformidades ou alterações de cor. Pacientes com dificuldade de visao ou mobilidade reduzida devem usar espelho ou pedir ajuda de familiar. Qualquer lesão, por menor que seja, deve ser comunicada ao médico imediatamente — no pe diabetico insensivel, pequenas lesões ignoradas evoluem rapidamente para úlceras profundas.
Leia Também
Aprofunde seu conhecimento com artigos relacionados