O que é Dor?
A Associação Internacional para o Estudo da Dor (IASP), em sua definição revisada de 2020, define dor como "uma experiência sensorial e emocional desagradável associada, ou semelhante àquela associada, a lesão tissular real ou potencial." Essa definição têm duas consequências fundamentais para os pacientes.
Primeiro: dor é sempre uma experiência pessoal — ninguém pode medir a sua dor de fora. Segundo: dor é simultaneamente sensorial e emocional. Não existe dor puramente "física" desvinculada das emoções, nem dor "psicológica" que não seja real. Toda dor é processada pelo cérebro, e portanto toda dor é real.
Compreender isso é o primeiro passo para tratar a dor de forma eficaz — especialmente quando ela persiste por semanas, meses ou anos sem uma causa estrutural óbvia.
Dor é Produzida pelo Cérebro
O tecido envia sinais de alerta, mas é o cérebro que decide — com base em contexto, memória e emoções — se vai produzir dor e com que intensidade.
Dor têm Função Protetora
A dor aguda é um alarme biológico essencial para sobrevivência. Pessoas com incapacidade congênita de sentir dor sofrem lesões graves e têm menor expectativa de vida.
Dor sem Dano é Possível
O cérebro pode gerar dor intensa sem lesão tissular atual. Da mesma forma, lesões severas podem ocorrer sem dor (como em situações de guerra ou trauma extremo).
Nociceptores: Os Detectores de Ameaça
O corpo é coberto por terminações nervosas especializadas chamadas nociceptores. Eles estão presentes na pele, músculos, articulações, vísceras e praticamente todos os tecidos — com exceção do cérebro, que não têm nociceptores (por isso cirurgias cerebrais podem ser feitas com o paciente acordado).
Nociceptores respondem a estímulos potencialmente danosos: temperatura extrema, pressão intensa, substâncias químicas liberadas por tecido lesionado (como bradicinina, prostaglandinas e substância P). Ao serem ativados, transmitem sinais elétricos até a medula espinhal por dois tipos principais de fibras nervosas:
As fibras Aδ (A-delta) são mielinizadas e conduzem rapidamente — são responsáveis pela dor aguda imediata, viva e localizada que você sente ao pisar em um prego. As fibras C são amielinizadas e conduzem lentamente — são responsáveis pela dor surda, difusa e persistente que continua minutos depois do mesmo machucado.
FIBRAS NERVOSAS DA DOR: COMPARAÇÃO
| CARACTERÍSTICA | FIBRAS AΔ | FIBRAS C |
|---|---|---|
| Mielinização | Sim (condução rápida) | Não (condução lenta) |
| Velocidade | 5–30 m/s | 0,5–2 m/s |
| Tipo de dor | Aguda, localizada, viva | Surda, difusa, persistente |
| Sensação | Primeiro impacto do dano | Dor que "vem depois" |
| Exemplo | Picada de agulha | Dor muscular pós-exercício |
Da Medula ao Cérebro: O Caminho do Sinal
Os sinais dos nociceptores chegam à medula espinhal pela raiz dorsal, onde fazem sinapse no corno dorsal. Aqui, ocorre o primeiro processamento: o sinal pode ser amplificado (facilitação) ou reduzido (inibição), dependendo de vias descendentes vindas do cérebro e de interneurônios locais. É por isso que friccionar uma área dolorida alivia a dor — fibras táteis (Aβ) competem com fibras nociceptivas no corno dorsal.
Da medula, o sinal sobe pelo trato espinotalâmico até o tálamo, que o distribui para múltiplas áreas cerebrais — a chamada "matriz da dor":
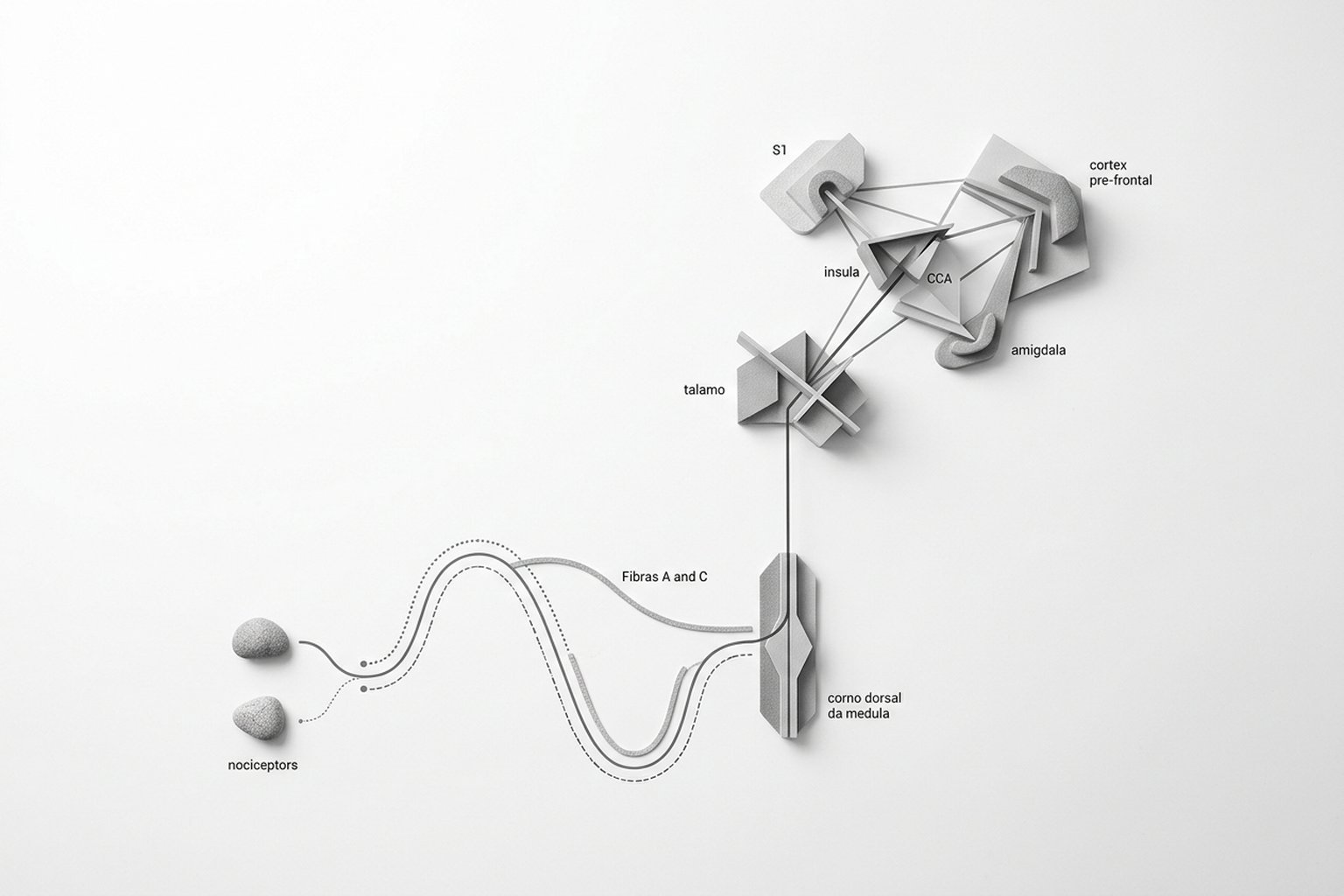
Dor e Emoção: Circuitos Compartilhados
Não é coincidência que a linguagem da dor física e emocional se confunda: "coração partido", "dor de cotovelo", "angústia". Estudos de neuroimagem (fMRI) mostram que a rejeição social e perda afetiva ativam regiões cerebrais sobrepostas à dor física (especialmente o córtex cingulado anterior e a ínsula) — embora análises mais refinadas com MVPA sugiram também assinaturas neurais distintas entre dor física e social.
Isso têm implicações clínicas diretas: ansiedade, depressão e estresse crônico amplificam a percepção de dor, pois compartilham vias neurais. Tratar a dor crônica sem abordar o estado emocional do paciente é como tentar apagar um incêndio ignorando metade das chamas.
Da mesma forma, a dor persistente altera o humor e aumenta o risco de depressão. É uma relação bidirecional que reforça a necessidade de abordagem biopsicossocial.
"A dor é sempre real para quem a sente. Duvidar da dor do paciente é a primeira barreira para o tratamento eficaz."
Por Que o Mesmo Estímulo Dói Diferente em Cada Pessoa?
Um dos achados mais fascinantes da neurociência da dor é que a intensidade da dor não é proporcional à lesão tissular. Soldados feridos em batalha frequentemente relatam pouca dor no momento do ferimento — o cérebro, em modo de sobrevivência, suprime a dor porque ela atrapalharia a fuga. Já um atleta que teme uma lesão grave pode sentir dor desproporcional a um machucado menor.
O que determina a intensidade da dor é o julgamento do cérebro sobre o grau de ameaça que o sinal representa. Esse julgamento é influenciado por:
Isso explica por que dois pacientes com imagens de ressonância magnética idênticas — mostrando a mesma hérnia de disco — podem ter experiências completamente diferentes: um com dor incapacitante, outro sem dor alguma. A lesão estrutural é apenas um fator entre muitos.
Mitos e Fatos sobre a Dor
Mito vs. Fato
Se os exames estão normais, a dor é psicológica e não é real.
Dor sem achados estruturais nos exames é extremamente comum e biologicamente real. O sistema nervoso pode produzir dor intensa por sensibilização central, desregulação dos sistemas inibitórios descendentes e plasticidade neural — sem nenhuma lesão visível em imagem.
Mito vs. Fato
Dor significa que existe dano no tecido — quanto mais dói, maior o dano.
A intensidade da dor não reflete o tamanho da lesão. O dente pode ter um pequeno buraco e doer imensamente; uma lesão muscular extensa pode doer pouco. A dor é um alarme calibrado por múltiplos fatores — não um medidor de dano.
Mito vs. Fato
Dor crônica é inevitável — nada pode ser feito quando já passou de 3 meses.
A dor crônica é tratável. O sistema nervoso têm plasticidade — pode ser 'reprogramado' com as abordagens certas: educação em dor, acupuntura médica, exercício gradual, manejo do sono e suporte psicológico. Muitos pacientes reduzem significativamente a dor mesmo após anos de sofrimento.
Quando Procurar Ajuda Médica
Toda dor merece avaliação médica adequada. Alguns sinais indicam que a busca por cuidado especializado é urgente.
Perguntas Frequentes sobre a Neurociência da Dor
Segundo a Associação Internacional para o Estudo da Dor (IASP, 2020), dor é "uma experiência sensorial e emocional desagradável associada, ou semelhante àquela associada, a lesão tissular real ou potencial." Essa definição reconhece que a dor é sempre uma experiência pessoal, é simultaneamente sensorial e emocional, e pode existir mesmo sem lesão tissular atual.
Nociceptores são terminações nervosas especializadas em detectar estímulos potencialmente danosos — temperatura extrema, pressão intensa e substâncias químicas liberadas por tecidos lesionados. Eles transmitem sinais elétricos para a medula espinhal pelas fibras Aδ (dor aguda, rápida) e fibras C (dor surda, persistente). Importante: nociceptores detectam ameaças, mas não produzem dor — essa decisão é do cérebro.
A dor é produzida pelo cérebro como resposta a sinais interpretados como ameaça. O cérebro pode gerar dor intensa sem lesão tissular atual (como na dor do membro fantasma ou na fibromialgia) porque o sistema nervoso central se torna hipersensível. Da mesma forma, o cérebro pode suprimir a dor mesmo com lesão grave (como em situações de trauma extremo). A dor é sempre real para quem a sente, independentemente de achados em exames.
A dor é processada por uma rede de áreas cerebrais chamada "matriz da dor": o córtex somatossensorial primário (onde e quanto dói), a ínsula (dimensão emocional e autonômica), o córtex cingulado anterior (sofrimento e motivação para proteger-se), a amígdala (memória emocional da dor) e o córtex pré-frontal (significado e contexto). Não existe um único "centro da dor" — ela é distribuída.
Porque ansiedade, depressão e dor física compartilham circuitos cerebrais — especialmente o córtex cingulado anterior e a ínsula. O estado emocional influência diretamente os sistemas de modulação descendente da dor (que podem aumentar ou reduzir a sensibilidade dolorosa). Além disso, estados de estresse elevam a atividade do eixo HPA (cortisol) e do sistema nervoso simpático, que amplificam a percepção de dor.
Sim. Condições como fibromialgia, síndrome do intestino irritável, cefaleia tensional crônica e dor lombar crônica frequentemente cursam sem lesão estrutural identificável nos exames. Nesses casos, o sistema nervoso central está em estado de hipersensibilidade (sensibilização central), gerando dor amplificada sem estímulo nociceptivo proporcional. Isso não significa que a dor é "imaginação" — é uma disfunção biológica real do sistema nervoso.
A matriz da dor é a rede distribuída de áreas cerebrais que coletivamente produzem a experiência dolorosa. Inclui regiões sensoriais (que localizam e quantificam a dor), regiões afetivas (que processam o sofrimento associado), regiões cognitivas (que avaliam o significado e o contexto) e regiões autonômicas (que coordenam as respostas físicas). É porque a dor envolve essa rede ampla que fatores como expectativas, memórias e emoções modificam tão profundamente a experiência dolorosa.
A acupuntura médica atua em múltiplos níveis do sistema de processamento da dor: localmente, ativa fibras Aδ e libera adenosina (analgésica local); na medula espinhal, estimula a liberação de encefalinas e modula a transmissão nociceptiva; supraespinalmente, ativa a substância cinzenta periaquedutal (PAG) e o núcleo magno da rafe, que liberam opioides endógenos, serotonina e noradrenalina. Também ativa mecanismo conhecido como DNIC (Diffuse Noxious Inhibitory Controls; em nomenclatura atualizada da IASP: CPM — Conditioned Pain Modulation), controles inibitórios nociceptivos difusos que modulam a transmissão da dor em nível medular, reduzindo a hipersensibilidade central.
Parcialmente. Exames de imagem mostram alterações estruturais (hérnias, artrose, inflamação), mas a correlação entre achados e dor é fraca. Estudos mostram que 30-40% de adultos assintomáticos (sem dor) têm hérnias de disco visíveis na ressonância. A imagem não mede a sensibilidade do sistema nervoso, o estado emocional ou os fatores psicossociais — que frequentemente são os principais determinantes da dor crônica.
Pacientes que entendem os mecanismos da dor — que o cérebro a produz como alarme modulável, que dor não equivale necessariamente a dano, e que fatores como sono, emoções e movimento influenciam a dor — respondem melhor ao tratamento. Estudos mostram que a "educação em neurociência da dor" reduz catastrofização, melhora adesão ao movimento e aumenta a eficácia das intervenções. É por isso que consultas médicas que explicam esses conceitos têm valor terapêutico real.
Leia Também
Aprofunde seu conhecimento com artigos relacionados