O que são
Os antidepressivos usados em dor crônica são uma classe heterogênea que compartilha um ponto crucial: o efeito analgésico é distinto do antidepressivo e ocorre, em boa parte dos casos, em doses menores que as psiquiátricas. Usar amitriptilina ou duloxetina para dor não significa que o médico considera a dor psicológica — significa que a molécula modula ativamente vias neurais de processamento da dor, um efeito bem estabelecido em farmacologia e independente do humor.
As classes relevantes em medicina da dor são três: tricíclicos (ADTs) — amitriptilina, nortriptilina — com mecanismo multifacético (inibição de recaptura de serotonina e noradrenalina, bloqueio de canais de sódio e antagonismo NMDA parcial); IRSN (inibidores seletivos de recaptura de serotonina e noradrenalina) — duloxetina e venlafaxina — perfil mais focado nos neurotransmissores da modulação descendente; e ISRS (sertralina, fluoxetina, escitalopram) — usados em depressão, mas com pouca evidência analgésica em dor isolada, portanto não recomendados como analgésicos de escolha.
Analgésico ≠ Psiquiátrico
Amitriptilina e duloxetina têm efeito analgésico direto em dor neuropática, fibromialgia e enxaqueca — geralmente em doses menores que as usadas em depressão.
Modulação Descendente
Aumentam serotonina e noradrenalina nas vias descendentes inibitórias da dor, fortalecendo a capacidade do sistema nervoso central de silenciar sinais nociceptivos.
Titulação Lenta é Crítica
Início em dose baixa, aumento gradual, tempo de 2-6 semanas para efeito. Educação sobre expectativa é o que mais determina aderência e sucesso.
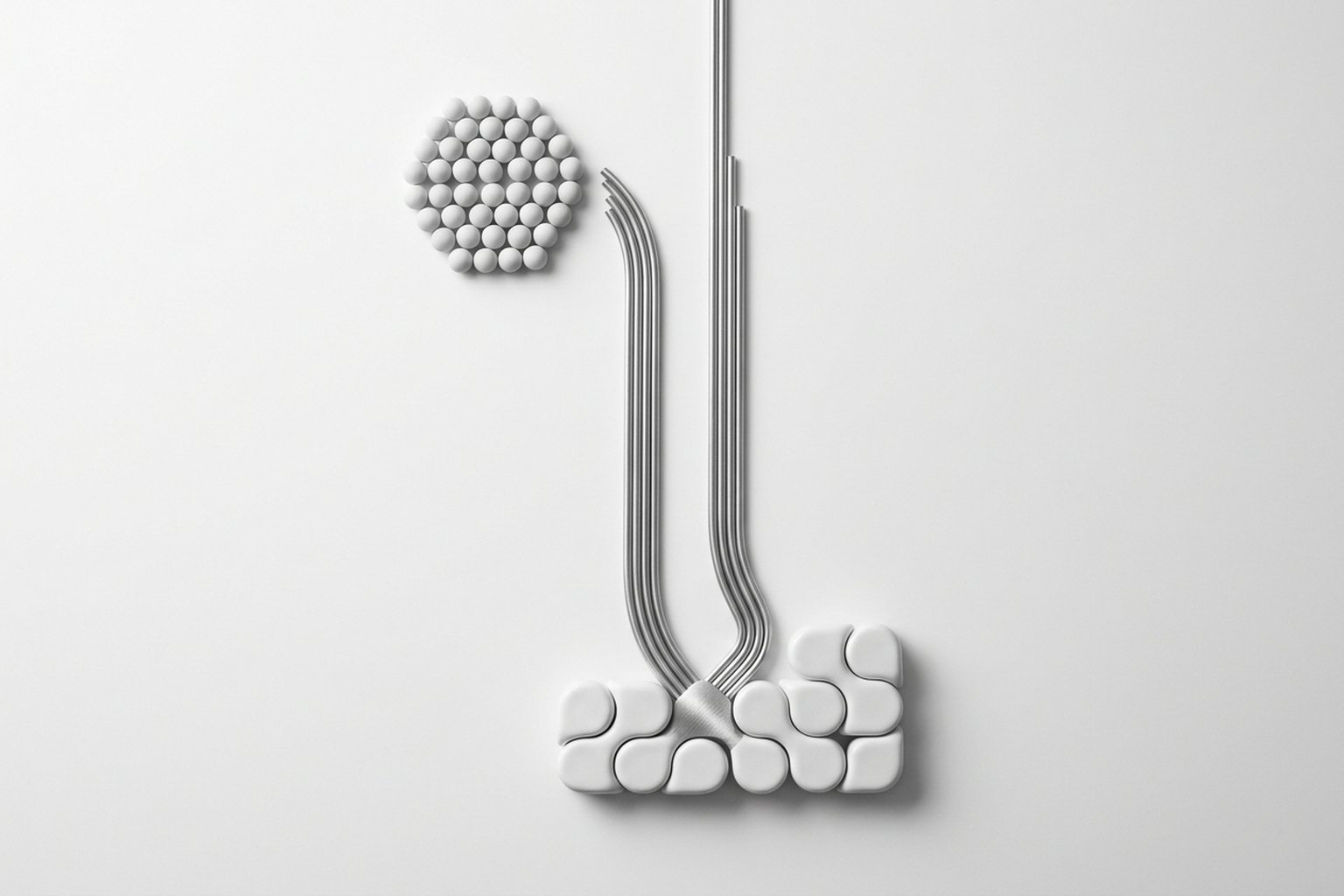
Mecanismo de ação
O mecanismo analgésico central é a modulação descendente da dor. O sistema nervoso central têm vias inibitórias que descem do mesencéfalo (periaqueductal gray, PAG) para a medula rostroventral (RVM) e daí para o corno dorsal medular, onde silenciam sinais nociceptivos antes que eles subam para o córtex. Serotonina e noradrenalina são os principais neurotransmissores dessa via. Tricíclicos e IRSN aumentam a disponibilidade desses neurotransmissores na fenda sináptica — resultado: vias descendentes mais ativas e dor menos intensa.
Os tricíclicos somam dois efeitos secundários relevantes: bloqueio de canais de sódio (útil em dor neuropática, como anticonvulsivantes agem) e antagonismo NMDA parcial (modulação de sensibilização central). Isso explica por que amitriptilina mantém eficácia robusta em dor neuropática mesmo comparada a moléculas mais modernas. Duloxetina e venlafaxina têm perfil mais estreito — sem bloqueio de sódio ou NMDA — mas são mais bem toleradas em boa parte dos pacientes. Quando dor e depressão coexistem (situação muito comum em dor crônica), o efeito antidepressivo adicional é um benefício — mas não é condição necessária para o efeito analgésico aparecer.
Via Farmacológica dos Antidepressivos em Dor
Inibição de recaptura de serotonina e noradrenalina
Tricíclicos (amitriptilina, nortriptilina) e IRSN (duloxetina, venlafaxina) bloqueiam transportadores SERT e NET na fenda sináptica, aumentando a permanência dos neurotransmissores.
Aumento dos neurotransmissores em vias descendentes
Serotonina e noradrenalina ficam mais disponíveis nas vias inibitórias que descem do PAG → RVM → corno dorsal medular.
Fortalecimento da modulação descendente da dor
As vias inibitórias tornam-se mais ativas e silenciam sinais nociceptivos no corno dorsal antes que cheguem ao córtex — menor intensidade de dor percebida.
Efeitos secundários (bloqueio sódio, NMDA) + antidepressivo
Tricíclicos somam bloqueio de canais de sódio (efeito em dor neuropática) e antagonismo NMDA parcial (sensibilização central). Efeito sobre humor é adicional e útil em casos com depressão coexistente.
Evidência científica
A evidência sobre antidepressivos em dor é uma das mais consistentes da medicina da dor moderna — e diferência claramente quais moléculas funcionam em quais condições. O erro popular é tratar "antidepressivos" como bloco homogêneo; as diferenças entre tricíclicos, IRSN e ISRS são clínicas e farmacologicamente decisivas.
A revisão Cochrane de Moore et al. (2015) sobre amitriptilina em dor neuropática sintetizou dezenas de ensaios e consolidou NNT em torno de 4-6 para alívio clinicamente relevante — patamar robusto para um analgésico oral. A revisão Cochrane de Lunn et al. (2014) estabeleceu a duloxetina como primeira linha em neuropatia diabética dolorosa, com eficácia consistente e tolerabilidade superior a tricíclicos em boa parte dos pacientes. Em fibromialgia, Busch et al. (Cochrane 2017) e a diretriz EULAR incluem duloxetina entre as opções farmacológicas com maior suporte, associada a exercício estruturado.
Em dor neuropática em sentido amplo, a diretriz de Finnerup et al. (Lancet Neurology 2015) posiciona tricíclicos (amitriptilina, nortriptilina) e IRSN (duloxetina, venlafaxina) como primeira linha, ao lado de anticonvulsivantes (gabapentina, pregabalina). Em profilaxia de enxaqueca, amitriptilina é recomendada há décadas com suporte consistente — a revisão de Silberstein (Cephalalgia) e diretrizes subsequentes mantêm a indicação. Em dor musculoesquelética crônica, a duloxetina é aprovada pelo FDA para lombalgia crônica e osteoartrite, com metanálises mostrando ganho modesto mas consistente em dor e função.
No contraste, ensaios com ISRS (fluoxetina, sertralina, escitalopram) em dor isolada — neuropática ou fibromialgia — consistentemente falham em mostrar benefício analgésico relevante. A explicação biológica é direta: ISRS aumentam serotonina mas não noradrenalina, e a modulação descendente da dor requer ambos. Isso não significa que ISRS não tenham papel em pacientes com dor crônica — quando há depressão ou ansiedade significativas coexistindo, o tratamento psiquiátrico melhora indiretamente o sofrimento associado à dor. Mas o efeito é sobre humor, não sobre dor diretamente.
Indicações
As indicações baseadas em evidência são condição-específicas — não "dor crônica em geral". Escolher o antidepressivo certo para o quadro certo é o que separa uso racional de prescrição genérica.
Indicações dos Antidepressivos em Dor
- 01
Dor neuropática diversa (pós-herpética, diabética, central, pós-AVC)
Amitriptilina ou duloxetina como primeira linha — Finnerup et al. 2015. Nortriptilina é opção em idosos pelo perfil anticolinérgico mais leve.
- 02
Fibromialgia
Amitriptilina (dose baixa à noite) e duloxetina têm maior evidência; duloxetina aprovada pelo FDA. Integrar com exercício estruturado (recomendação EULAR).
- 03
Dor musculoesquelética crônica (OA joelho, lombalgia crônica)
Duloxetina aprovada pelo FDA para lombalgia crônica e OA; ganho modesto e consistente em dor e função — útil quando AINE é contraindicado.
- 04
Profilaxia de enxaqueca
Amitriptilina 10-50 mg à noite — uso consolidado em diretrizes há décadas. Benefício em redução de frequência e intensidade.
- 05
Cefaleia tensional crônica
Amitriptilina é a opção com melhor evidência para profilaxia; dose baixa (10-25 mg à noite) costuma ser suficiente.
- 06
Dor crônica com depressão coexistente (benefício duplo)
Quando depressão significativa acompanha a dor — situação muito comum em dor crônica —, tricíclicos e IRSN oferecem duplo benefício (analgésico + antidepressivo).
Como são usados
Três princípios orientam o uso racional: titulação lenta desde dose baixa, paciência clínica porque o efeito leva 2-6 semanas, e doses analgésicas tipicamente menores que as psiquiátricas. Interrupção prematura por "não estar funcionando" é uma das principais causas de falha terapêutica aparente — educação do paciente sobre a expectativa é intervenção clínica em si.
Abordagem Clínica ao Uso
Etapa 1
consulta inicialAvaliação médica + ECG basal conforme perfil
Anamnese dirigida (sono, apetite, humor, médicações em uso), exame cardiovascular e ECG basal em pacientes > 60 anos, cardiopatia conhecida ou ao iniciar tricíclico.
Etapa 2
2-6 semanasTitulação lenta desde dose baixa
Amitriptilina 10-25 mg à noite como início típico; duloxetina 30 mg/dia; venlafaxina 37,5 mg/dia. Aumento quinzenal conforme tolerância e resposta — nunca partindo da dose alvo.
Etapa 3
2-6 semanasReavaliação em 2-6 semanas
Tempo necessário para efeito analgésico aparecer. Avaliar dor, sono, efeitos adversos e ajustar dose. Educação contínua sobre expectativa e motivo da prescrição.
Etapa 4
manutenção a longo prazoManutenção ou descontinuação gradual
Se eficaz, manter com reavaliações periódicas. Se ineficaz ou intolerável, trocar ou descontinuar — sempre com descontinuação GRADUAL (especialmente duloxetina e venlafaxina, que causam síndrome de descontinuação se interrompidas abruptamente).

Antidepressivos usados em dor disponíveis no Brasil
A disponibilidade no Brasil é ampla. Amitriptilina e nortriptilina têm genéricos consolidados e estão no SUS — o custo mensal é baixo, o que favorece aderência em populações com restrição financeira. Duloxetina têm cobertura parcial no SUS e disponibilidade ampla em convênios e particular. Venlafaxina varia em cobertura entre planos. Todos os itens listados exigem prescrição médica.
ANTIDEPRESSIVOS USADOS EM DOR NO BRASIL
| PRINCÍPIO ATIVO | MARCAS | APRESENTAÇÃO | FAIXA ADULTO (DOR) | OBSERVAÇÕES |
|---|---|---|---|---|
| Amitriptilina | Tryptanol, Amytril, genérico | 10-25mg-75mg cp | 10-75mg/dia à noite | Anticolinérgica; evitar idosos (Beers) |
| Nortriptilina | Pamelor | 10-25-75mg cp | 10-75mg/dia | Menos anticolinérgica que amitriptilina; opção em idosos |
| Duloxetina | Cymbalta, Velija, Dual, Alois, Cymbi, genérico | 30-60mg cápsula | 30-60mg/dia (até 120mg em fibromialgia) | Náusea inicial; descontinuação gradual |
| Venlafaxina | Efexor XR, Alenthus XR, Venlift OD, Vensat, Venlaxin, Efex XR, genérico | 37,5-75-150mg cápsula LP | 75-225mg/dia | Monitor PA em uso crônico (pode elevar) |
Uma observação prática sobre custo e aderência: a amitriptilina genérica custa uma fração do préço das alternativas mais novas, e em boa parte dos quadros de dor neuropática e fibromialgia oferece eficácia comparável. Em pacientes com perfil favorável (sem contraindicações cardíacas, sem glaucoma de ângulo fechado, sem hipertrofia prostática significativa), começar por amitriptilina é decisão racional — se tolerância for limitada, considerar nortriptilina ou migrar para duloxetina. O uso contínuo exige reavaliação periódica.
Posologia, interações e populações especiais
Idosos. Preferir nortriptilina sobre amitriptilina — menos anticolinérgica, portanto menor risco de constipação, retenção urinária e confusão. ECG basal recomendado em todos os pacientes iniciando tricíclico após 60 anos. Em uso de IRSN, atenção a risco de hiponatremia (SIADH), especialmente nas primeiras semanas.
Cardiopatia. ECG basal obrigatório ao iniciar tricíclico — há risco de prolongamento do intervalo QT e arritmias. Evitar em arritmia ventricular, IAM recente ou bloqueios de condução significativos.
Glaucoma de ângulo fechado. Tricíclicos são contraindicados pelo efeito anticolinérgico sobre o ângulo iridocorneano. Em glaucoma de ângulo aberto, o uso pode ser aceitável com avaliação oftalmológica.
Gestantes. Amitriptilina é geralmente considerada aceitável quando necessária; paroxetina deve ser evitada se ISRS for a escolha (sinal de malformação cardíaca). Duloxetina têm dados mais limitados — decisão compartilhada com obstetra.
Lactantes. Amitriptilina e duloxetina têm dados razoáveis em aleitamento, com excreção láctea relativamente baixa. Discutir com obstetra e pediatra antes de iniciar em lactante.
Efeitos adversos, riscos e contraindicações
O perfil de risco dos antidepressivos em dor é molécula-específico — tricíclicos, IRSN e ISRS têm perfis diferentes. A maioria dos efeitos adversos é dose-dependente e melhora com titulação lenta, mas alguns exigem atenção específica.
Contraindicações importantes. Tricíclicos: hipersensibilidade; IAM recente, arritmia ventricular ou bloqueio de ramo significativo; glaucoma de ângulo fechado; hipertrofia prostática com retenção; uso concomitante de IMAO. Duloxetina: hepatopatia significativa, glaucoma de ângulo fechado não tratado, insuficiência renal grave (CrCl < 30 mL/min). Venlafaxina: hipertensão não controlada é precaução forte. Todos: uso de IMAO concomitante ou nas últimas 2 semanas (washout).
Limitações e o que ainda não se sabe
Os antidepressivos em dor são uma das classes com melhor perfil de evidência e menor barreira de custo — mas enfrentam limitações clínicas e, principalmente, estigma que reduz aderência. Separar o que sabemos do que ainda não sabemos é parte essencial da conversa com o paciente.
Mito vs. Fato
Tomar antidepressivo para dor significa que meu médico acha que minha dor é psicológica
NÃO. Amitriptilina e duloxetina têm evidência robusta para analgesia em dor neuropática e fibromialgia — em doses frequentemente MENORES que as usadas em depressão — por mecanismos distintos do efeito antidepressivo. A modulação descendente da dor via serotonina e noradrenalina é biologicamente bem estabelecida e independente de depressão.
Lacunas da Evidência
Tempo de efeito gera descontinuações prematuras. O paciente espera efeito em dias (como em AINE) e, ao não sentir melhora em 1-2 semanas, interrompe. O efeito analgésico leva 2-6 semanas para se manifestar plenamente — educação do paciente sobre a expectativa é intervenção clínica e, quando feita bem, aumenta substancialmente a aderência.
Tolerabilidade limita uma parte dos pacientes. Entre 20-30% dos pacientes que iniciam amitriptilina ou duloxetina descontinuam por efeitos adversos — náusea, sedação, ganho de peso, efeitos anticolinérgicos. A titulação lenta reduz bastante esses problemas, mas não remove por completo. Em quem não tolera primeira opção, a troca entre tricíclico e IRSN (ou vice-versa) frequentemente permite manter a classe.
Estigma ainda é barreira significativa. A confusão pública entre "antidepressivo" e "medicamento psiquiátrico para quem têm depressão" leva pacientes a resistir à prescrição ou interromper em silêncio. O trabalho clínico de explicar por que o medicamento foi prescrito — modulação da dor, doses analgésicas menores — costuma ser decisivo para aderência.
Dados em longo prazo são limitados. A maior parte dos ensaios cobre 8-12 semanas. Efeito em uso continuado por > 2 anos, impacto em função cognitiva em idosos com uso prolongado, estratégias ideais de descontinuação e reinício permanecem áreas com dados parciais — conduta individualizada com reavaliações periódicas é o padrão razoável.
Relação com a acupuntura médica
Antidepressivos e acupuntura médica atuam em mecanismos distintos — os primeiros sobre neurotransmissores da modulação descendente (serotonina, noradrenalina), a acupuntura sobre neuromodulação local e central (substância cinzenta periaqueductal, opioides endógenos, modulação autonômica). Não há interações farmacológicas descritas, o que permite combinação em plano coordenado pelo médico. A comparação detalhada, incluindo estratégias integradas e metanálises específicas, está em Amitriptilina + Duloxetina vs Acupuntura. A lógica prática: em parte dos quadros, os dois podem se complementar — em alguns pacientes intolerantes, a adição de acupuntura pode contribuir para manejo da dor, mas qualquer ajuste ou descontinuação do antidepressivo é decisão médica e deve seguir desmame gradual quando indicado.
ANTIDEPRESSIVOS VS. ACUPUNTURA MÉDICA
| ASPECTO | ANTIDEPRESSIVOS | ACUPUNTURA |
|---|---|---|
| Dor neuropática | Alto | Baixo-moderado |
| Fibromialgia | Alto (duloxetina) | Moderado |
| Profilaxia de enxaqueca | Alto (amitriptilina) | Moderado-alto |
| Efeito em depressão coexistente | Alto | Moderado (adjuvante) |
| Uso prolongado | Sim, com reavaliação periódica | Perfil favorável com reavaliação periódica |
| Interação com outros fármacos | Frequente | Sem interações farmacológicas descritas |
Quando procurar ajuda médica
O uso de antidepressivo em dor sempre envolve acompanhamento médico — pela classe, pela titulação, por interações e por populações de risco. Alguns sinais exigem contato precoce e outros caracterizam emergência clínica.
Perguntas Frequentes sobre Antidepressivos em Dor
Não. A amitriptilina têm duas aplicações clínicas bem estabelecidas e distintas: depressão (em doses tipicamente de 75-150 mg/dia) e dor (em doses de 10-75 mg/dia). O efeito analgésico ocorre pela modulação das vias descendentes da dor — aumento de serotonina e noradrenalina, mais bloqueio de canais de sódio e antagonismo NMDA parcial — e é independente do efeito antidepressivo. As indicações analgésicas com maior evidência são dor neuropática, fibromialgia, profilaxia de enxaqueca e cefaleia tensional crônica. Tomar amitriptilina para dor NÃO significa que o médico considera a dor psicológica.
O efeito analgésico dos antidepressivos não é imediato como o de AINE ou paracetamol. Ele depende de adaptações neuroplásticas nas vias descendentes da dor — aumento sustentado de neurotransmissores, ajustes em receptores e na conectividade sináptica. Essas adaptações levam 2-6 semanas para se estabilizarem. É um tempo análogo ao do efeito antidepressivo em depressão, e existe pela mesma razão biológica. Informar o paciente sobre esse prazo é um dos fatores que mais determinam sucesso ou falha — interrupção em 1-2 semanas por "não funcionar" é causa comum de falha aparente.
Depende do perfil do paciente. Amitriptilina têm vantagens: custo baixo (genérico consolidado), evidência robusta em dor neuropática e fibromialgia, efeito colateral útil em pacientes com insônia (sedação noturna). Desvantagens: perfil anticolinérgico (boca seca, constipação, retenção), risco cardiovascular em idoso ou cardiopata, ganho de peso. Duloxetina têm vantagens: melhor tolerabilidade em idoso, sem efeitos anticolinérgicos importantes, aprovada pelo FDA para lombalgia crônica e osteoartrite além de neuropatia diabética e fibromialgia. Desvantagens: custo maior, náusea inicial comum, síndrome de descontinuação marcante, elevação leve de PA. Em adulto jovem sem cardiopatia, amitriptilina é escolha racional; em idoso ou cardiopata, duloxetina ou nortriptilina tendem a ser preferidas.
A interrupção exige conversa médica e, na maioria dos casos, descontinuação GRADUAL. Duloxetina e venlafaxina causam síndrome de descontinuação se interrompidas abruptamente — tontura, sintomas "flu-like", parestesias, sensação de "choques elétricos". Tricíclicos também podem causar sintomas se interrompidos de supetão, embora em grau menor. A estratégia habitual é reduzir a dose ao longo de semanas, com acompanhamento clínico. Em dor neuropática ou fibromialgia que respondeu bem, muitos pacientes conseguem descontinuar após 6-12 meses de controle sintomático; em profilaxia de enxaqueca, o protocolo costuma ser manter por 6-12 meses e tentar desmame gradual se a frequência das crises diminuiu.
Alguns sim, mais que outros. Amitriptilina e mirtazapina têm associação consistente com ganho de peso em uso prolongado — pelo efeito anti-histamínico (aumento de apetite) e por redução de atividade física associada à sedação. Duloxetina e venlafaxina tendem a ser mais neutras em peso; alguns pacientes perdem peso nas primeiras semanas pela náusea. ISRS variam — sertralina e escitalopram costumam ser mais neutros; paroxetina têm maior associação com ganho de peso. Se o ganho de peso for um problema clínico importante, discutir com o médico opções de troca ou intervenção nutricional/exercício associados — não interromper o medicamento por conta própria.
Leia Também
Aprofunde seu conhecimento com artigos relacionados