Os Músculos Escalenos
Os músculos escalenos são um grupo de três músculos (anterior, médio e posterior) localizados na região anterolateral do pescoço. Apesar de seu tamanho relativamente pequeno, exercem influência desproporcional sobre a saúde do membro superior: suas relações anatômicas com o plexo braquial e a artéria subclávia os tornam atores centrais em uma das síndromes mais subdiagnosticadas da medicina — a síndrome do desfiladeiro torácico.
Pontos-gatilho nos escalenos geram dor referida para o tórax anterior, ombro, braço e dedos, frequentemente confundida com síndrome do túnel do carpo, radiculopatia cervical ou até dor cardíaca. O padrão de dor referida que alcança o polegar e o indicador (escaleno anterior) ou os dedos 3°-5° (escaleno médio e posterior) leva muitos pacientes a tratamentos incorretos por meses ou anos.
Passagem Crítica
O plexo braquial e a artéria subclávia passam entre os escalenos anterior e médio — compressão gera dor e parestesias no braço inteiro
Dor no Braço
Dor referida para tórax anterior, face medial do braço, antebraço e dedos — mimetiza síndrome do túnel do carpo
Respiração
Escalenos são músculos acessórios da respiração — padrão respiratório paradoxal os sobrecarrega cronicamente
Anatomia e Função
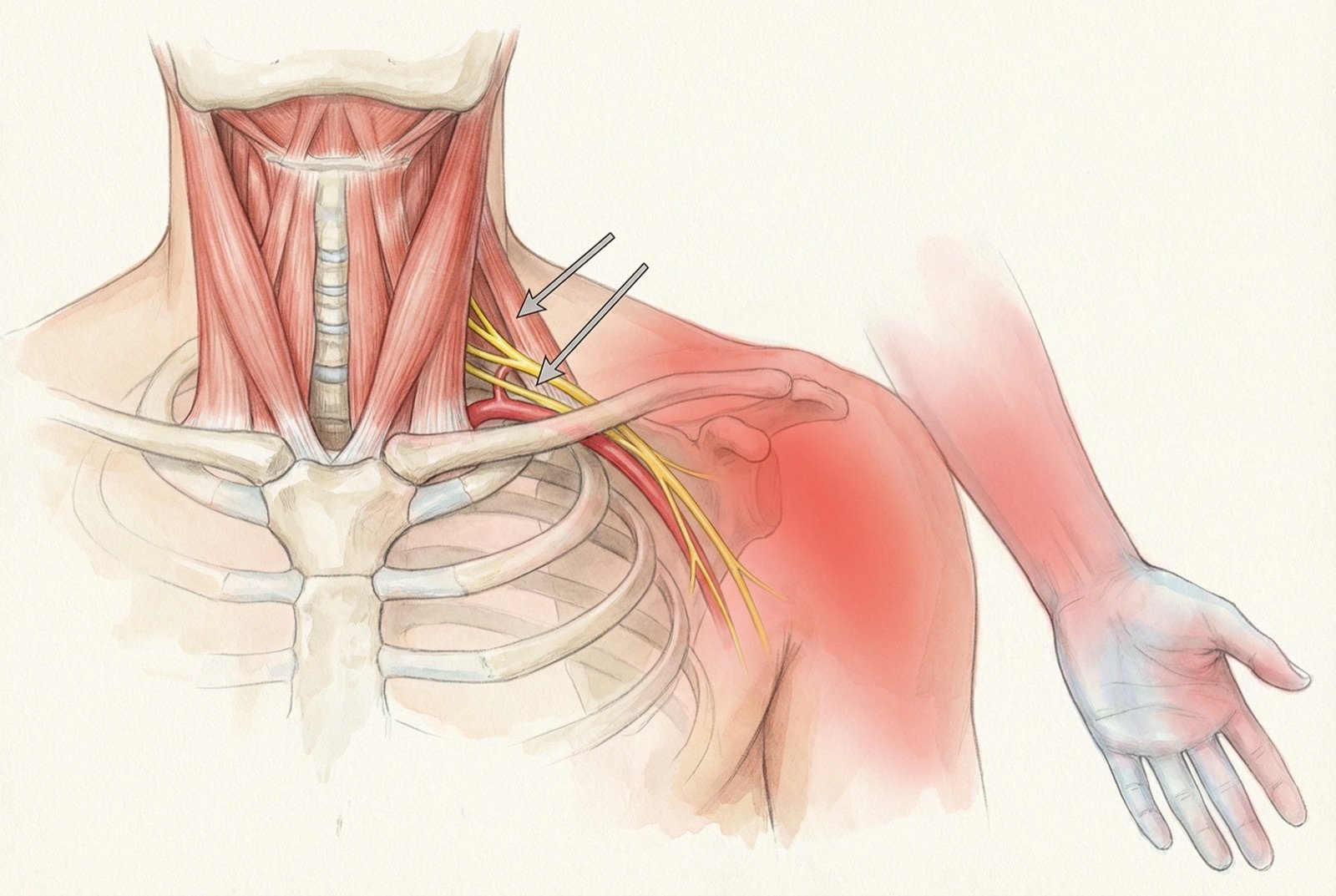
Os três escalenos originam-se nos processos transversos de C3 a C7 e inserem-se nas primeiras costelas: o escaleno anterior e médio inserem-se na 1ª costela, enquanto o escaleno posterior insere-se na 2ª costela. O arranjo anatômico mais relevante é o triângulo interescalênico — o espaço entre o escaleno anterior e o escaleno médio — por onde passam as raízes do plexo braquial (C5-T1) e a artéria subclávia.
A relação anatômica dos escalenos com o plexo braquial explica por que PGM nesse grupo muscular geram sintomas que percorrem todo o membro superior. O plexo braquial emerge entre C5 e T1, passa pelo triângulo interescalênico, passa pela clavícula e atinge o membro superior. Qualquer hipertonia ou espasmo dos escalenos pode comprimir mecanicamente esse feixe nervovascular, gerando a síndrome do desfiladeiro torácico (SDT) neurogênica.

Pontos-gatilho
Os pontos-gatilho dos escalenos apresentam padrões de dor referida que se estendem amplamente pelo membro superior, diferenciando-se conforme o músculo acometido. O escaleno anterior refere dor principalmente para o tórax anterior (peitoral), face anterior do braço e polegar/indicador, enquanto o escaleno médio e posterior referem para a área do tríceps, face dorsal do antebraço e dedos médio ao mínimo.
PADRÃO DE DOR REFERIDA DOS ESCALENOS
| MÚSCULO | DOR REFERIDA PRINCIPAL | SIMULAÇÃO CLÍNICA |
|---|---|---|
| Escaleno anterior | Tórax anterior/peitoral, face anterior do braço, polegar e indicador | Radiculopatia C6, síndrome do túnel do carpo |
| Escaleno médio | Borda medial da escápula, tríceps, face dorsal do antebraço, dedos 3-5 | Radiculopatia C7-C8, síndrome do túnel cubital |
| Escaleno posterior | Escápula, ombro posterior, face lateral do braço | Tendinite do manguito rotador, radiculopatia C5 |
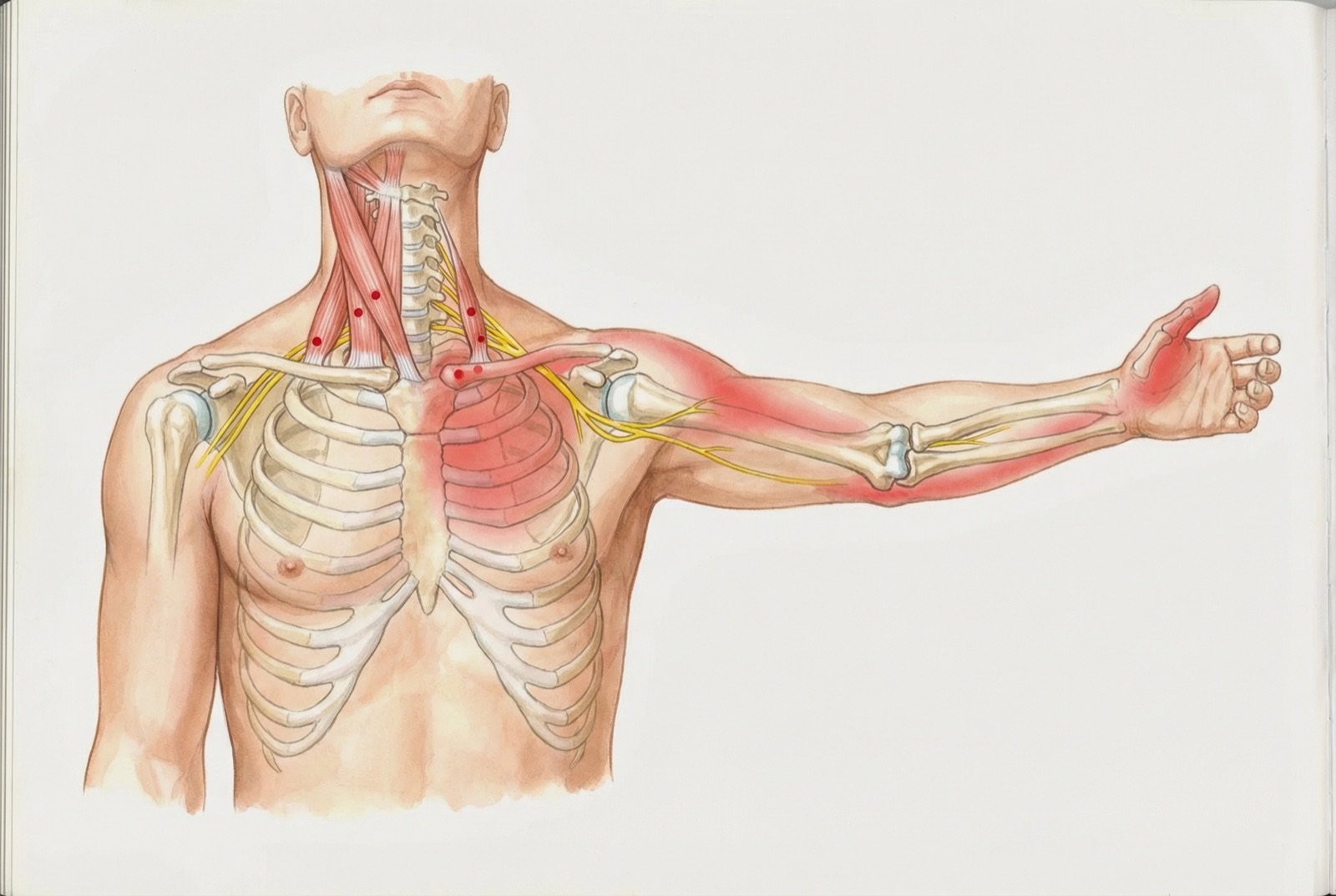
Padrão de Dor Referida e Síndrome do Desfiladeiro
A síndrome do desfiladeiro torácico (SDT) — compressão do plexo braquial e/ou dos vasos subclávios no estreito entre clavícula, 1ª costela e escalenos — é a manifestação mais grave dos escalenos tensos. Em 95% dos casos, a SDT é de tipo neurogênico: compressão das raízes nervosas com sintomas sensitivos e motores no membro superior, sem comprometimento vascular significativo.
- 01
Dor e parestesias na face medial do braço e antebraço
- 02
Dor no polegar e indicador (escaleno anterior)
- 03
Dor nos dedos 3°-5° — mimetiza túnel do carpo (escaleno médio)
- 04
Dor torácica anterior que simula dor cardíaca
- 05
Fraqueza da mão e dificuldade de preensão
- 06
Piora ao elevar o braço acima da cabeça
- 07
Dormência noturna na mão que melhora ao movimentar o braço
- 08
Frio nas mãos (componente vascular — SDT mais grave)
Um dado clínico crucial: a piora ao elevar o braço acima da cabeça é característica da SDT neurogênica por escalenos. Ao elevar o ombro e o braço, a clavícula aproxima-se da 1ª costela, comprimindo o feixe vasculonervoso que passa entre elas. Pacientes com essa queixa ao pintar o teto, secar o cabelo ou alcançar prateleiras altas devem ter a hipótese de SDT avaliada.
Causas e Fatores de Risco
A sobrecarga dos escalenos têm origens diversas, desde padrões respiratórios inadequados até traumas cervicais. A identificação e correção dos fatores perpetuadores é componente essencial do tratamento.
O padrão respiratório apical ou paradoxal merece destaque especial porque é simultaneamente a causa mais comum e a mais negligenciada de PGM nos escalenos. Quando uma pessoa respira predominantemente com o tórax superior — elevando os ombros e o esterno a cada inspiração — os escalenos são recrutados em cada ciclo respiratório. Com 15-20 respirações por minuto em média, são 20.000 a 30.000 contrações diárias desnecessárias, que progressivamente sobrecarregam e sensibilizam o músculo.
Diagnóstico
O diagnóstico de PGM nos escalenos combina palpação muscular específica com testes provocativos de SDT e exclusão de radiculopatia cervical e síndrome do túnel do carpo. Os escalenos são palpados com o paciente em decúbito dorsal, cabeça levemente elevada para relaxar o ECM, permitindo acesso à região anterolateral do pescoço.
🏥Testes para Síndrome do Desfiladeiro Torácico (SDT)
- 1.Teste de Adson: rotação cervical ipsilateral + extensão + inspiração profunda — avaliação do pulso radial (diminuição sugere componente vascular)
- 2.Teste de Roos (EAST): braços a 90° de abdução e rotação externa + abertura e fechamento dos dedos por 3 minutos — fadiga ou parestesias sugerem SDT
- 3.Teste do Wright: abdução do ombro a 90° com flexão do cotovelo — avaliação de pulso e sintomas
- 4.Teste de Elvey (ULTT): tensão neural progressiva do membro superior — hipersensibilidade neural
- 5.Palpação dos escalenos com reprodução de parestesias no membro superior
- 6.Teste de Spurling negativo (para excluir radiculopatia cervical)
Exames complementares úteis incluem: eletroneuromiografia do membro superior (para excluir radiculopatia cervical e síndrome do túnel do carpo), RNM cervical (para excluir hérnia discal) e, em casos selecionados, ultrassonografia duplex da artéria subclávia em posições provocativas. A presença de costela cervical (variação anatômica em 0,5-1% da população) pode ser identificada na radiografia cervical ou torácica.
Diagnóstico Diferencial
Os sintomas dos PGM dos escalenos e da SDT neurogênica sobrepõem-se significativamente a outras causas de dor e parestesias no membro superior. A avaliação sistemática é fundamental para evitar intervenções desnecessárias — especialmente cirurgias de nervo periférico que não resolverão dor de origem miofascial cervical.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico Diferencial
Radiculopatia Cervical C6-C8
Leia mais →- Dor irradiada em dermátomo claro
- Sinal de Spurling positivo
- Déficits neurológicos possíveis
Testes Diagnósticos
- RNM cervical
- EMG/ENMG
Síndrome do Túnel do Carpo
Leia mais →- Parestesias noturnas polegar/ind/médio
- Sinal de Tinel e Phalen positivos
- Atrofia tenar avançada
Testes Diagnósticos
- ENMG do nervo mediano
- Ultrassom do carpo
Síndrome do Túnel Cubital
- Parestesias no 4°-5° dedos
- Sinal de Tinel no cotovelo
- Piora com flexão do cotovelo
Testes Diagnósticos
- ENMG do nervo ulnar
SDT Vascular (Compressão Subclávia)
- Mão fria e pálida
- Claudicação do braço
- Pulso radial diminuído
Testes Diagnósticos
- Eco-Doppler da subclávia em posição provocativa
- Arteriografia
Síndrome do Peitoral Menor
- Dor na axila anterior
- Compressão do feixe vasculonervoso sob o processo coracoide
- Piora com protração do ombro
Testes Diagnósticos
- Bloqueio diagnóstico do peitoral menor
Escalenos versus síndrome do túnel do carpo: a confusão diagnóstica mais comum
A dor e as parestesias no polegar e indicador causadas por PGM no escaleno anterior são clinicamente indistinguíveis dos sintomas da síndrome do túnel do carpo (STC) sem exame físico e eletroneuromiografia cuidadosos. Ambas causam dormência nos mesmos dedos, podem piorar à noite e melhorar temporariamente ao movimentar a mão. A diferença-chave está nos testes provocativos: na STC, o sinal de Tinel no carpo (percussão do ligamento transverso do carpo) e o sinal de Phalen (flexão mantida dos punhos por 60 segundos) reproduzem as parestesias. Na síndrome miofascial dos escalenos, esses testes são negativos, mas a palpação dos escalenos reproduz os sintomas.
A ENMG (eletroneuromiografia) é o árbitro definitivo: na STC, mostra lentificação da condução do nervo mediano no carpo; na síndrome miofascial dos escalenos, a condução nervosa é normal ou mostra alterações proximais. A coexistência das duas condições é possível (fenômeno "double crush"), mas o tratamento de cada componente deve ser específico.
Radiculopatia cervical versus SDT por escalenos
A radiculopatia cervical por hérnia discal C5-C6 refere dor em trajeto dermatomal claro pelo braço, com sinal de Spurling positivo (compressão axial com extensão e rotação cervical reproduz a dor irradiada), podendo apresentar déficit motor, sensorial e de reflexos. Na SDT por escalenos, o Spurling é tipicamente negativo, e os testes específicos de SDT (Adson, Roos) são positivos. A RNM cervical normal com ENMG normal confirma a origem miofascial.
Em casos ambíguos, o bloqueio diagnóstico dos escalenos com anestésico local — realizado por médico experiente com guia de ultrassom — é o teste mais definitivo: alívio imediato dos sintomas após o bloqueio confirma os escalenos como origem da dor e parestesias.
SDT neurogênica versus SDT vascular
A síndrome do desfiladeiro torácico vascular — compressão da artéria subclávia com isquemia do membro superior — é muito menos comum (5% dos casos de SDT) mas mais grave. Caracteriza-se por mão fria, pálida e claudicação do braço ao realizar esforço, podendo progredir para trombose subclávia ou embolização distal. O Eco-Doppler da artéria subclávia em posições provocativas e, em casos graves, arteriografia definem o diagnóstico. O tratamento da SDT vascular frequentemente requer intervenção cirúrgica, diferentemente da forma neurogênica que responde ao tratamento conservador e à acupuntura.
Tratamentos
O tratamento dos PGM dos escalenos e da SDT neurogênica é primariamente conservador e altamente eficaz quando os fatores perpetuadores são abordados. A reeducação respiratória — ensinando o padrão diafragmático-abdominal — é frequentemente o componente mais transformador do tratamento.
Reeducação Respiratória (Imediato)
Técnica de respiração diafragmática: inspirar expandindo o abdome (não o peito), expirar lentamente. Praticar 5-10 minutos 2x ao dia. Reduz imediatamente a sobrecarga dos escalenos como músculos respiratórios acessórios.
Tratamento dos PGM (2-6 semanas)
Agulhamento seco / acupuntura médica dos escalenos com técnica específica. Pressão isquêmica. Alongamentos dos escalenos após calor local. Correção postural.
Correção de Fatores (2-3 meses)
Ergonomia de trabalho — eliminar carga suspensa, ajustar altura de superfícies. Fortalecimento dos serrátil anterior e trapézio para estabilização escapular adequada. Manejo de tosse crônica se presente.
Manutenção
Respiração diafragmática como hábito. Alongamentos diários dos escalenos. Evitar sobrecarga repetitiva com braços acima da cabeça.
Acupuntura e Agulhamento Seco
A acupuntura médica para os escalenos combina agulhamento local dos PGM com pontos distais que modulam a dor referida no membro superior. O agulhamento dos escalenos exige precisão anatômica pela proximidade com a artéria carótida e veia jugular (no escaleno anterior) e com as raízes do plexo braquial (no espaço interescalênico). O uso de ultrassom como guia é fortemente recomendado para agulhamento dos escalenos médio e posterior, devido à proximidade da cúpula pleural e de estruturas vasculonervosas críticas (plexo braquial, artéria vertebral, artéria carótida, veia jugular interna).
Mito vs. Fato
Síndrome do desfiladeiro torácico sempre precisa de cirurgia.
A SDT neurogênica — forma mais comum — responde ao tratamento conservador em 70-90% dos casos: reeducação respiratória, alongamentos dos escalenos, correção postural e acupuntura médica. A cirurgia (ressecção da costela cervical ou escalenectomia) é reservada para casos refratários e para a SDT vascular com isquemia progressiva.
Dor no braço que piora ao levantar o braço é sempre do ombro.
A piora ao elevar o braço pode ser da síndrome do desfiladeiro torácico por compressão do plexo braquial entre a clavícula e a 1ª costela, o que é agravado pela elevação do ombro. O teste de Roos (braços elevados a 90° por 3 minutos com abertura e fechamento dos dedos) reproduz os sintomas da SDT com muito mais especificidade que testes de ombro.
Prognóstico
O prognóstico dos PGM dos escalenos é favorável com tratamento adequado, especialmente quando o padrão respiratório é corrigido. A SDT neurogênica responde ao tratamento conservador em 70-90% dos casos em 3-6 meses. Casos com costela cervical anatômica podem requerer avaliação cirúrgica se refratários ao tratamento conservador prolongado.
O fator prognóstico mais importante é a adesão à reeducação respiratória. Pacientes que aprendem e mantêm o padrão diafragmático têm taxas de recidiva muito menores que os que retornam à respiração apical após o tratamento. O reforço do novo padrão respiratório — que pode requerer semanas de prática consciente para se tornar automático — é o pilar da prevenção de recidivas.
Quando Procurar Ajuda Médica
Perguntas Frequentes
Escalenos: Dúvidas Comuns
É a compressão do plexo braquial (nervos que vão para o braço) e/ou dos vasos subclávios no estreito entre a clavícula, a 1ª costela e os músculos escalenos. Em 95% dos casos é neurogênica — gera dor e parestesias no braço e mão, sem comprometimento vascular. Em 5% é vascular — compromete a circulação do braço. A forma neurogênica responde bem ao tratamento conservador com correção do padrão respiratório e acupuntura.
A palpação diagnóstica é o teste mais direto: o médico pressiona os escalenos na região anterolateral do pescoço e pergunta se a dor sentida no braço é reproduzida. Se sim, os escalenos estão envolvidos. A radiculopatia cervical têm o sinal de Spurling positivo (compressão axial com extensão e rotação da cabeça reproduz a dor irradiada) e a RNM mostra hérnia discal. A ENMG diferência as duas condições objetivamente.
Indiretamente, sim. O padrão respiratório apical — respirar subindo o tórax e os ombros em vez de expandir o abdome — recruta os escalenos em cada ciclo respiratório. Com 15.000 a 20.000 respirações por dia, essa sobrecarga acumulada provoca pontos-gatilho nos escalenos que referem dor para o braço, peito e dedos. Corrigir o padrão respiratório para diafragmático elimina essa sobrecarga crônica.
Sim, e com frequência. Parestesias no polegar e indicador — sintoma clássico da STC — também ocorrem por PGM no escaleno anterior. A diferença fundamental é que na STC os testes de Tinel e Phalen são positivos, a ENMG mostra lentificação do nervo mediano no carpo e a injeção diagnóstica no carpo alivia os sintomas. Na síndrome dos escalenos, todos esses achados são negativos mas a palpação dos escalenos reproduz as parestesias.
O exercício básico é a respiração diafragmática: deite de costas com uma mão no peito e outra no abdome. Inspire pelo nariz fazendo o abdome subir (a mão abdominal sobe, a do peito fica parada). Expire pela boca com lábios semicerrados, abdome descendo. Repita por 5-10 minutos, 2 vezes ao dia. Com prática, esse padrão se torna automático em 4-6 semanas. O objetivo é que o tórax superior e os ombros permaneçam imóveis durante a respiração tranquila.
Na maioria dos casos, não. A SDT neurogênica — que representa 95% dos casos — responde ao tratamento conservador em 70 a 90% dos pacientes: reeducação respiratória, alongamentos dos escalenos, correção postural e acupuntura médica. A cirurgia (ressecção da 1ª costela ou escalenectomia) é reservada para casos verdadeiramente refratários após 6-12 meses de tratamento conservador adequado, e para a SDT vascular com comprometimento circulatório.
Costela cervical é uma variação anatômica — uma costela extra que se desenvolve a partir de C7, presente em 0,5 a 1% da população. Ela reduz o espaço disponível para o plexo braquial e a artéria subclávia no triângulo interescalênico, tornando as pessoas com essa variação mais suscetíveis à SDT. A costela cervical pode ser assintomática por décadas e só se manifestar clinicamente quando fatores adicionais (postura ruim, escalenos tensos) reduzem ainda mais o espaço disponível.
Sim. Carregar peso com o braço pendente — bolsa na mão, mochila em um ombro, sacolas pesadas — traciona o ombro para baixo, estirando o plexo braquial e recrutando os escalenos como estabilizadores para resistir a essa tração. Ao longo do tempo, essa sobrecarga ativa PGM nos escalenos. Distribuir o peso em mochilas com duas alças, usar carrinho de compras e fazer pausas para soltar os braços são medidas preventivas eficazes.
Sim. Os pilares da prevenção são: manter o padrão respiratório diafragmático como hábito, realizar alongamentos dos escalenos diariamente, corrigir a postura de cabeça anteriorizada, evitar carregar cargas pesadas com os braços pendentes, e tratar tosse crônica subjacente (rinite, refluxo, asma). Sessões periódicas de acupuntura de manutenção a cada 4-6 semanas são úteis para pacientes com histórico de recidivas frequentes.
Sim, bidirecionalmente. Problemas respiratórios (asma, DPOC, tosse crônica) sobrecarregam os escalenos e ativam PGM. Inversamente, PGM intensos nos escalenos podem limitar a expansão torácica superior e gerar sensação de dificuldade respiratória. Pacientes com escalenos muito tensos frequentemente relatam "aperto no peito" que não têm origem cardíaca ou pulmonar — mas sim muscular. O tratamento dos PGM resolve esse aperto em paralelo com os demais sintomas.
Leia Também
Aprofunde seu conhecimento com artigos relacionados