O que é PENS
O PENS (Percutaneous Electrical Nerve Stimulation) — ou estimulação elétrica nervosa percutânea — é uma modalidade de neuromodulação em que agulhas finas são inseridas próximas a nervos periféricos ou pontos-gatilho miofasciais e conectadas a um gerador de corrente elétrica de baixa frequência. Diferentemente do TENS convencional, que aplica corrente pela superfície da pele, o PENS entrega o estímulo diretamente no plano subcutâneo ou perineural, permitindo ativação mais seletiva de fibras nervosas específicas.
A diferença em relação ao TENS não é apenas técnica: a profundidade de estimulação permite ativar preferencialmente fibras Aδ (mielinizadas, de condução rápida) e C (amielínicas, relacionadas à dor crônica), com menor interferência dos tecidos de alta impedância da pele. Na prática clínica, isso se traduz em efeito analgésico geralmente mais consistente por sessão e com duração maior, ainda que essa vantagem varie conforme a condição tratada.
A técnica foi desenvolvida e formalizada na década de 1990. O estudo seminal de Ghoname et al., publicado no JAMA em 1999, comparou PENS a TENS e a sham em pacientes com lombalgia crônica, demonstrando superioridade do PENS em desfechos de dor, função e sono. Em alguns contextos, quando a inserção segue pontos dermatômicos relacionados ao segmento doloroso, a técnica é descrita como "eletroacupuntura neurofuncional" — denominação que reflete a proximidade metodológica com a eletroacupuntura praticada por médicos acupunturistas.
Estímulo Percutâneo
Agulhas finas inseridas no plano subcutâneo ou perineural entregam corrente elétrica de baixa frequência diretamente próxima ao nervo — sem a atenuação da pele que limita o TENS.
Seletividade Neural
A proximidade ao nervo permite ativar preferencialmente fibras Aδ e C, relevantes para modulação da dor crônica e neuropática.
Duração do Efeito
Sessões de 20-30 min produzem analgesia que pode durar horas a dias em condições respondedoras, permitindo protocolos de 6-12 sessões.

Mecanismo de ação
Os efeitos analgésicos do PENS operam em múltiplos níveis do sistema nervoso. O primeiro é a teoria do portão da dor (gate control theory), proposta por Melzack e Wall em 1965: a ativação de fibras mielinizadas de grosso calibre (Aβ) e fibras Aδ promove inibição pré-sináptica das fibras C no corno dorsal da medula, reduzindo a transmissão do sinal nociceptivo em direção ao encéfalo.
O segundo mecanismo envolve a liberação de opioides endógenos. Estudos experimentais com modelos animais (revisões de Han e colaboradores na literatura de neurofisiologia da acupuntura) sugerem que a frequência do estímulo elétrico pode modular diferencialmente a liberação de neuropeptídeos: frequências baixas (2-4 Hz) tenderiam a favorecer a liberação de encefalinas e β-endorfina, enquanto frequências altas (80-100 Hz) favoreceriam dinorfina. Essa dependência de frequência é uma das bases propostas para a escolha de parâmetros conforme o perfil clínico — embora a extrapolação direta para desfechos em humanos seja limitada.
O terceiro mecanismo é a ativação da via de modulação descendente inibitória, envolvendo a substância cinzenta periaquedutal (PAG), o núcleo magno da rafe e projeções serotoninérgicas e noradrenérgicas para o corno dorsal. Esse sistema é particularmente relevante em dor crônica, na qual há frequente disfunção dos mecanismos inibitórios endógenos.
Cascata Neurofisiológica do PENS
Estímulo elétrico via agulha percutânea
Corrente de baixa frequência (2-100 Hz) entregue próxima ao nervo periférico ou ponto-gatilho.
Ativação de fibras Aδ e C
A proximidade ao nervo permite recrutamento seletivo de fibras mielinizadas finas e amielínicas relevantes para modulação da dor.
Inibição pré-sináptica e liberação de opioides endógenos
Gate control no corno dorsal da medula, combinado com liberação de encefalinas, β-endorfina e serotonina conforme frequência.
Redução da percepção de dor
Ativação da via descendente inibitória (PAG, rafe magna) consolida o efeito analgésico central e prolonga a duração da resposta.
Evidência científica
A evidência sobre PENS é heterogênea e condição-dependente. A maior parte dos ensaios clínicos randomizados (ECRs) disponíveis foi conduzida entre o final da década de 1990 e meados dos anos 2000, com amostras pequenas (n < 100) e protocolos variados — o que limita a força das conclusões agregadas.
O estudo pivotal é o de Ghoname et al. (JAMA, 1999): ECR cruzado com 60 pacientes com lombalgia crônica, no qual PENS foi superior a TENS e a sham em redução de dor, melhora de função física e qualidade do sono. Ensaios subsequentes da mesma equipe (Hamza et al., 2000) investigaram parâmetros de frequência e duração de sessão, confirmando benefício em lombalgia crônica e explorando aplicação em dor oncológica e neuropatia diabética dolorosa.
Em neuropatia diabética periférica dolorosa, pequenos ECRs e séries de casos sugerem alívio sintomático, mas não há meta-análise Cochrane específica sobre PENS nessa condição, e estimativas como NNT variam conforme o estudo e não devem ser generalizadas. A última revisão sistemática abrangente sobre PENS em dor crônica (publicada há mais de uma década) apontou benefício modesto e ressaltou a necessidade de estudos multicêntricos com amostras maiores — lacuna que ainda não foi preenchida.
Para dor miofascial, cefaleia crônica e dor pós-operatória, a evidência é considerada baixa — predominância de estudos pequenos, sem controle sham adequado, e heterogeneidade de protocolo. A diretriz NICE 2021 sobre dor crônica primária não recomenda PENS especificamente por insuficiência de evidência de alta qualidade, embora reconheça potencial em subgrupos selecionados.
Indicações
As indicações do PENS refletem a evidência disponível e o perfil fisiopatológico de resposta. A seleção adequada de pacientes é um dos fatores mais importantes para o sucesso terapêutico — condições com componente neuropático ou miofascial localizado tendem a responder melhor do que quadros de dor difusa ou predominantemente nociplástica.
Indicações do PENS
- 01
Dor lombar crônica refratária a tratamento conservador inicial
Pacientes com lombalgia crônica que não responderam a exercício terapêutico, orientação postural e analgésicos simples; evidência moderada (Ghoname 1999, Hamza 2000).
- 02
Dor neuropática localizada
Neuropatia pós-herpética em território delimitado e neuropatia diabética periférica distal simétrica com dor; evidência moderada em amostras pequenas.
- 03
Dor miofascial com pontos-gatilho bem localizados
Síndrome miofascial regional (cervicalgia, lombalgia miofascial) com pontos-gatilho identificáveis à palpação; evidência baixa a moderada, frequentemente combinada com outras modalidades.
- 04
Dor pós-operatória ortopédica em contextos selecionados
Como adjuvante em dor pós-artroplastia ou pós-artroscopia, para reduzir consumo de opioides no pós-operatório; evidência heterogênea.
- 05
Dor oncológica como adjuvante ao manejo farmacológico
Alguns estudos pequenos sugerem benefício em dor oncológica localizada; uso geralmente integrado à escada analgésica da OMS, não como substituto.
Como é feito e o que esperar
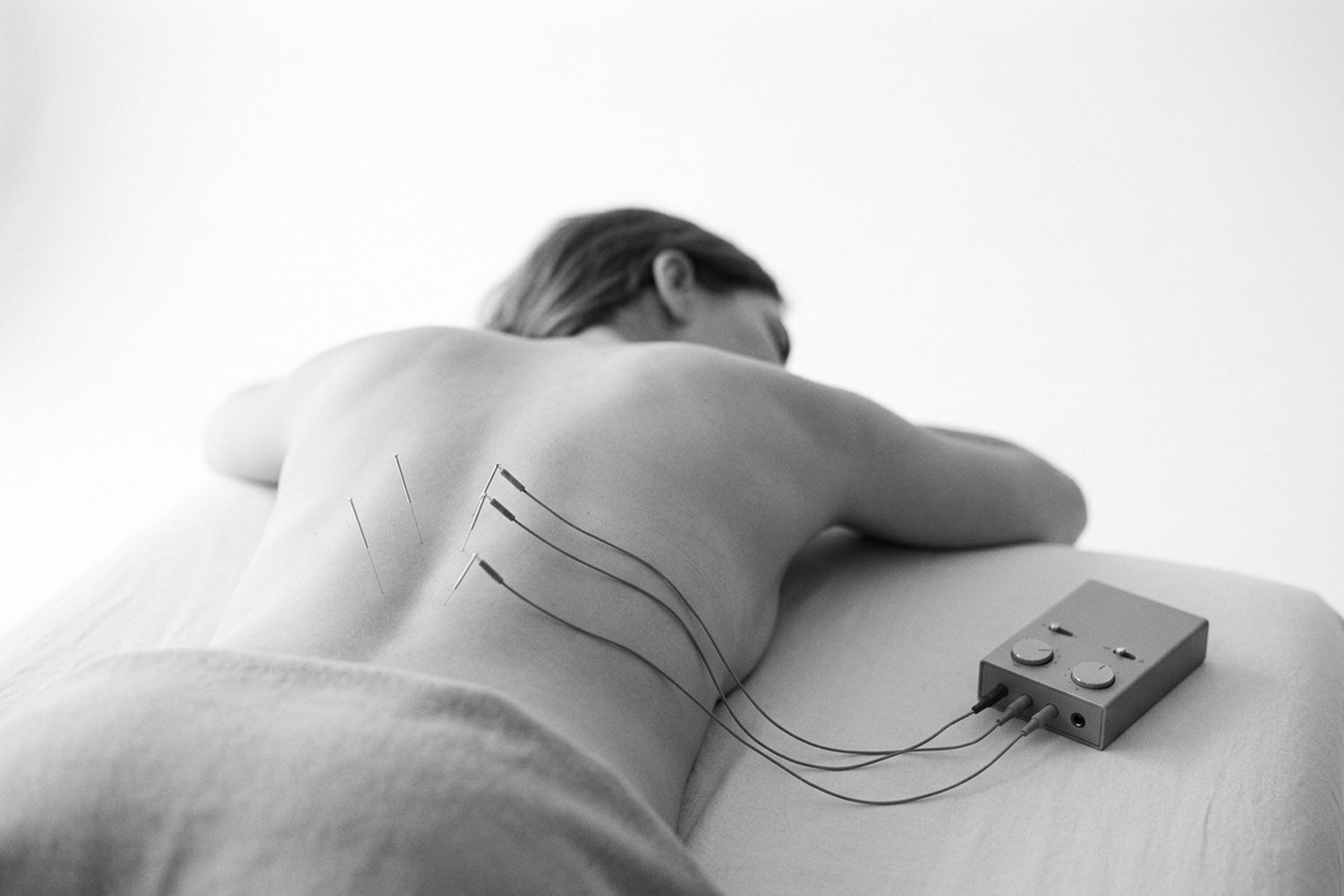
A sessão de PENS é realizada em consultório, com o paciente posicionado de modo a expor confortavelmente a região a ser tratada (frequentemente decúbito ventral para lombalgia, decúbito lateral para dor cervical ou membros). Após antissepsia da pele, o médico insere agulhas finas estéreis (calibre 0,25-0,30 mm) em pontos mapeados conforme a localização do nervo periférico ou do ponto-gatilho alvo.
As agulhas são então conectadas a um eletroestimulador por meio de clipes. A corrente é gradualmente aumentada até o paciente referir sensação confortável — tipicamente descrita como formigamento rítmico, pulsação suave ou sensação de "massagem interna". A intensidade deve ser perceptível, mas nunca dolorosa; a reprodução da dor original durante o ajuste inicial, seguida de conforto com pulsação, é frequentemente considerada um bom indicador técnico.
A duração da sessão é de 20 a 30 minutos. Os primeiros efeitos analgésicos costumam ser percebidos após 2 a 4 sessões — pacientes raramente experimentam melhora clinicamente relevante na primeira sessão, e isso não deve ser interpretado como falha precoce. Após cada sessão, é comum uma leve dor local ou hipersensibilidade nos pontos de inserção por até 24 horas; hematomas pequenos (< 2 cm) são possíveis em 3-5% dos casos e regridem espontaneamente.
Protocolo Clínico do PENS
Etapa 1
1 consulta inicialAvaliação médica e mapeamento
Consulta com médico da dor ou médico acupunturista: confirmação diagnóstica, exclusão de contraindicações, mapeamento dos pontos de inserção e definição dos parâmetros iniciais (frequência, intensidade, duração).
Etapa 2
3-6 semanasSérie de sessões inicial
Protocolo típico de 6-12 sessões, realizadas 2 vezes por semana. Parâmetros ajustados a cada sessão conforme resposta clínica e tolerância. Registro de dor em escala numérica antes e depois de cada sessão.
Etapa 3
ao fim da série inicialReavaliação clínica
Após 4-6 sessões: avaliação de resposta (redução ≥ 30% em escala de dor, melhora funcional, redução de analgésicos). Decisão conjunta entre médico e paciente sobre continuidade, ajuste de protocolo ou suspensão por resposta insuficiente.
Etapa 4
individualizadoManutenção em respondedores
Para pacientes que responderam, sessões de manutenção mensais ou a cada 6-8 semanas, conforme retorno dos sintomas. Em pacientes sem resposta, suspensão da modalidade e reconsideração do plano terapêutico multimodal.
Efeitos adversos, riscos e contraindicações
O PENS apresenta perfil de segurança favorável quando realizado por médico treinado, com taxas de eventos adversos consistentemente inferiores a 5% em séries clínicas. No entanto, existem contraindicações absolutas e relativas que devem ser rigorosamente avaliadas antes de iniciar o tratamento.
EFEITOS ADVERSOS COMUNS DO PENS (< 5%)
| EVENTO | FREQUÊNCIA | CONDUTA |
|---|---|---|
| Hematoma pequeno no ponto de inserção (< 2 cm) | 3-5% | Compressão local 2-3 min; regressão espontânea em 3-7 dias |
| Dor local transitória pós-sessão | < 24h em 10-15% | Analgésico simples se necessário; geralmente autolimitada |
| Cefaleia leve após a sessão | 1-2% | Hidratação; analgésico simples; reavaliação de parâmetros |
| Síncope vasovagal durante a sessão | < 1% | Posição supina, monitorização; técnica calma em pacientes ansiosos |
| Infecção no ponto de inserção | Rara (< 0,1%) | Antibioticoterapia se confirmada; prevenção com técnica asséptica |
Limitações e o que ainda não se sabe
Apesar do potencial clínico, o PENS enfrenta limitações metodológicas e práticas que devem ser consideradas ao discutir a técnica com pacientes. O entusiasmo inicial dos anos 1990-2000 não foi acompanhado de uma produção consistente de evidência de alta qualidade nas décadas seguintes, e diversas perguntas clínicas permanecem abertas.
Mito vs. Fato
PENS é uma "acupuntura moderna" que funciona em qualquer tipo de dor
A evidência é condição-específica. Benefício robusto em lombalgia crônica e neuropatia diabética; modesto ou incerto em outras indicações. Muitos estudos são pequenos (n < 100) e pré-2010 — o que justifica considerar a técnica em pacientes selecionados, não como opção universal.
Como é eletroestimulação direta no nervo, os resultados são imediatos e dispensam outras terapias
Os primeiros efeitos analgésicos tipicamente aparecem entre a 2ª e a 4ª sessão, e o benefício é potencializado quando PENS é integrado a um plano multimodal — exercício terapêutico, controle de peso, manejo farmacológico adequado e tratamento de comorbidades psicológicas quando presentes.
Lacunas de Evidência
Entre as principais lacunas: (1) ausência de ECRs multicêntricos recentes com amostras grandes; (2) falta de padronização dos parâmetros de estimulação (frequência, intensidade, duração, número de sessões) entre diferentes protocolos; (3) critérios heterogêneos de seleção de pacientes, o que dificulta a replicação dos resultados; (4) escassez de dados sobre duração do efeito além de 3 meses após a série inicial; (5) ausência de comparações diretas com outras modalidades de neuromodulação em condições específicas.
Além disso, o acesso limitado é uma barreira prática relevante: o equipamento não está universalmente disponível no SUS nem em muitos serviços da saúde suplementar, o custo por sessão é moderado a alto, e o número de médicos treinados na técnica é restrito em comparação com a oferta de eletroacupuntura convencional. Essa realidade operacional influência a decisão clínica tanto quanto a evidência científica.
Relação com a acupuntura médica
PENS e acupuntura médica (incluindo a eletroacupuntura) compartilham mecanismos neurofisiológicos comuns — ambas ativam fibras Aδ e C, modulam a via do portão da dor e estimulam a liberação de opioides endógenos. A diferença principal está na seleção dos pontos: o PENS prioriza a proximidade anatômica com nervos periféricos ou pontos-gatilho identificáveis, enquanto a acupuntura médica utiliza pontos definidos por tradição clínica e por correspondência neuroanatômica (pontos-nervo, pontos motores, pontos dermatômicos).
Na prática, as duas técnicas se sobrepõem em diversas situações, especialmente quando a acupuntura é combinada com eletroestimulação. Em termos de evidência consolidada por condição, a acupuntura médica têm volume maior de meta-análises disponíveis — incluindo recomendação na diretriz NICE 2021 para dor lombar crônica, e evidência de moderada qualidade em cefaleia tensional e enxaqueca crônica. O PENS, por sua vez, têm evidência mais concentrada em poucas condições, mas com desenho metodológico semelhante.
PERFIL DE RESPOSTA: PENS VS. ACUPUNTURA MÉDICA
| CONDIÇÃO | PENS | ACUPUNTURA MÉDICA |
|---|---|---|
| Dor lombar crônica | Moderada | Moderada-alta (NICE 2021) |
| Neuropatia diabética dolorosa | Moderada | Moderada-baixa |
| Dor miofascial | Moderada | Moderada-alta |
| Cefaleia crônica / enxaqueca | Baixa | Moderada (meta-análises Cochrane) |
| Disponibilidade no Brasil | Limitada | Amplamente disponível em serviços médicos |
Sobre a combinação das duas técnicas: no geral, não há vantagem em aplicar PENS e acupuntura médica no mesmo ponto e na mesma sessão — há redundância de mecanismo e maior risco de sobre-estimulação local. As modalidades funcionam melhor como alternativas ou em protocolos sequenciais (por exemplo, uma série de PENS seguida por acupuntura de manutenção, ou vice-versa), conforme disponibilidade, custo, preferência do paciente e resposta clínica.
Na maioria dos contextos brasileiros, a acupuntura médica oferece acesso mais amplo e custo mais favorável. Quando a estimulação elétrica é considerada clinicamente indicada, a eletroacupuntura realizada por médico acupunturista pode cumprir o mesmo objetivo terapêutico com evidência comparável. O PENS permanece como opção relevante em pacientes que não responderam a eletroacupuntura convencional ou em centros com expertise específica na técnica.
Quando procurar ajuda médica
A decisão de avaliar PENS como opção terapêutica passa, primeiro, por uma avaliação médica estruturada de um quadro de dor crônica. A busca por neuromodulação não deve ser a primeira resposta à dor — e também não precisa ser adiada indefinidamente quando o tratamento inicial não têm produzido melhora.
Perguntas Frequentes sobre PENS
A inserção das agulhas é geralmente bem tolerada — agulhas de PENS são finas (0,25-0,30 mm) e a maioria dos pacientes descreve a picada inicial como semelhante a uma acupuntura. Durante a estimulação elétrica, a sensação é de formigamento ou pulsação rítmica confortável; a intensidade é ajustada conjuntamente com o paciente até um nível perceptível mas não doloroso. Dor local leve nos pontos de inserção por até 24 horas após a sessão é comum em uma minoria de pacientes e autolimitada.
O protocolo típico envolve 6 a 12 sessões, realizadas 2 vezes por semana, totalizando 3 a 6 semanas de tratamento inicial. A resposta costuma ser percebida entre a 2ª e a 4ª sessão — os primeiros efeitos raramente surgem já na primeira. Após a série inicial, pacientes respondedores podem se beneficiar de sessões de manutenção mensais ou a cada 6-8 semanas, conforme retorno dos sintomas. Em quem não respondeu após 4-6 sessões adequadas, a continuidade não costuma ser justificada.
A disponibilidade é limitada. No SUS, o PENS raramente está disponível fora de centros universitários ou serviços de referência em dor. Nos planos de saúde, a cobertura depende do rol da ANS vigente e da política de cada operadora — frequentemente é necessário solicitar autorização prévia e justificar clinicamente a indicação. Na rede particular, a oferta é maior em centros de medicina da dor e alguns consultórios de medicina física e reabilitação, com valores por sessão que variam conforme a região e o profissional.
Sim, e essa combinação é frequentemente adequada. O PENS não substitui o manejo farmacológico da dor crônica — ele se integra a um plano multimodal que pode incluir analgésicos simples, anti-inflamatórios (quando indicados), antineuropáticos em dor neuropática, e outras modalidades não farmacológicas. Um objetivo comum é permitir redução gradual de analgésicos de ação central (como opioides) à medida que a dor responde a PENS e a outras estratégias — esse ajuste deve ser conduzido pelo médico assistente.
Nem todos os pacientes respondem a PENS, e isso é esperado pela própria evidência disponível — não se trata de um tratamento de sucesso universal. Se após 4-6 sessões não houver melhora clinicamente relevante (redução de pelo menos 30% na escala de dor, ganho funcional observável), a decisão comum é interromper a modalidade e redirecionar o plano terapêutico. Opções alternativas incluem acupuntura médica, <Link to="/artigos/infiltracao-pontos-gatilho/" className="text-brand hover:underline">infiltração de pontos-gatilho</Link>, outras formas de neuromodulação e revisão das estratégias farmacológicas e de reabilitação.
Leia Também
Aprofunde seu conhecimento com artigos relacionados