O que é Psoríase?
Psoríase é uma doença inflamatória crônica, imunomediada, que afeta primariamente a pele e as articulações. Caracteriza-se por placas eritematosas (avermelhadas) bem delimitadas, cobertas por escamas prateadas, resultado da proliferação epidérmica acelerada e inflamação crônica.
A psoríase é atualmente reconhecida como uma doença sistêmica, não apenas cutânea. Está associada a maior risco de doença cardiovascular, síndrome metabólica, diabetes tipo 2, depressão e artrite psoriásica. Essa compreensão mudou radicalmente a abordagem terapêutica.
Afeta 2-3% da população mundial, sem predileção por sexo. Apresenta dois picos de incidência: entre 15-25 anos (tipo I, mais grave, associado a HLA-Cw6) e entre 50-60 anos (tipo II). O impacto psicossocial é profundo, com taxas de depressão e ideação suicida significativamente superiores à população geral.
Doença Imunomediada
Linfócitos T e o eixo IL23/IL17 são os protagonistas. Não é uma doença alérgica nem contagiosa.
Doença Sistêmica
Risco cardiovascular aumentado, síndrome metabólica, artrite psoriásica em 30% dos pacientes e impacto psicológico significativo.
Proliferação Epidérmica
O ciclo de renovação da pele cai de 28 para 3-5 dias, causando acúmulo de queratinócitos imaturos — as escamas características.
Fisiopatologia
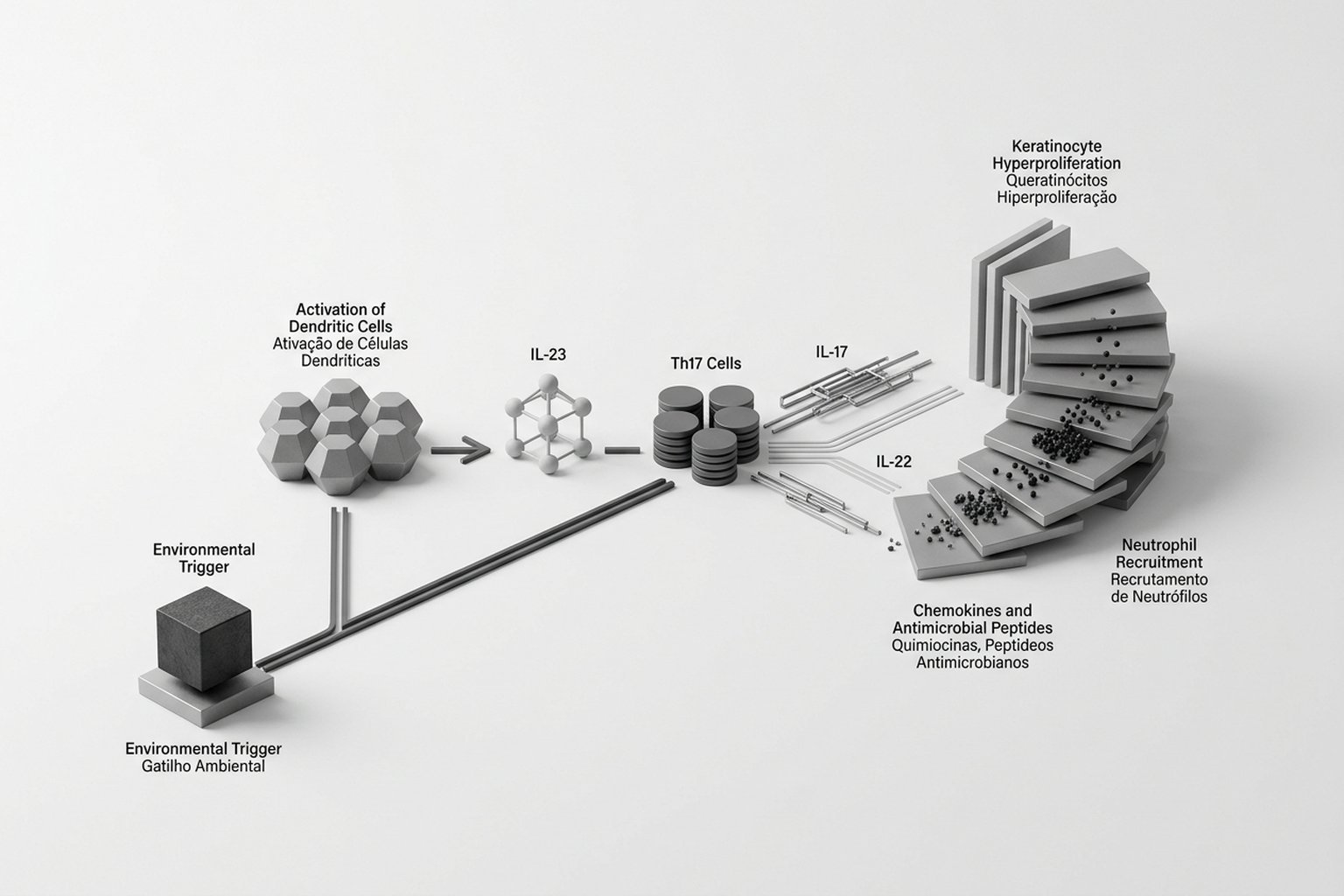
A psoríase é dirigida pelo eixo IL-23/IL-17. Células dendríticas ativadas produzem IL-23, que estimula linfócitos Th17 a secretar IL-17A, IL-17F e IL-22. A IL-17 induz nos queratinócitos a produção de quimiocinas, peptídeos antimicrobianos e citocinas pró-inflamatórias, criando um ciclo de retroalimentação.
A IL-22 estimula a hiperproliferação dos queratinócitos e inibe sua diferênciação terminal. O resultado é o espessamento epidérmico (acantose) e a paraqueratose (queratinócitos nucleados na superfície) que formam as escamas. O TNF-α amplifica a inflamação e promove angiogênese — os vasos dilatados e tortuosos da derme papilar causam o eritema.
A predisposição genética é forte: concordância de 70% em gêmeos idênticos. O principal gene de suscetibilidade é o HLA-Cw6 (cromossomo 6p), associado ao tipo I de início precoce. Fatores ambientais como infecções estreptocócicas, estresse, tabagismo, álcool e medicamentos (lítio, betabloqueadores) podem desencadear ou exacerbar a doença.
Sintomas
A forma mais comum é a psoríase em placas (vulgar), representando 80-90% dos casos. As placas são bem delimitadas, eritematosas, com escamas prateadas aderentes. Localizam-se preferencialmente em couro cabeludo, cotovelos, joelhos, região lombar e unhas.
Manifestações da Psoríase
- 01
Placas eritêmato-descamativas
Placas avermelhadas, bem delimitadas, cobertas por escamas prateadas. Ao remover as escamas, surgem pontos de sangramento (sinal de Auspitz).
- 02
Prurido e desconforto
Coceira presente em 60-90% dos pacientes. Pode ser de leve a intenso. Dor e queimação nas fissuras das placas.
- 03
Acometimento ungueal
Depressões puntiformes (pitting), onicólise (descolamento), hiperqueratose subungueal, manchas "em gota de óleo". Presente em 50% dos pacientes com psoríase cutânea.
- 04
Envolvimento do couro cabeludo
Placas espessas com descamação intensa, que podem ultrapassar a linha de implantação capilar. Presente em 50-80% dos pacientes.
- 05
Artrite psoriásica
Dor, edema e rigidez articular. Pode afetar articulações periféricas e/ou coluna (espondilite). Rastreamento ativo é recomendado.
- 06
Fenômeno de Koebner
Surgimento de lesões em áreas de trauma cutâneo (cicatrizes, escoriações, queimaduras solares). Importante para orientação ao paciente.
FORMAS CLÍNICAS DA PSORÍASE
| FORMA | CARACTERÍSTICAS | FREQUÊNCIA |
|---|---|---|
| Em placas (vulgar) | Placas eritêmato-descamativas crônicas em extensores, couro cabeludo, lombar | 80-90% |
| Gutata | Pápulas pequenas disseminadas, frequentemente pós-infecção estreptocócica | 2-10% |
| Inversa | Eritema liso sem escamas nas dobras (axilas, inguinal, submamária) | 3-7% |
| Pustulosa | Pústulas estéreis sobre base eritematosa; pode ser localizada (palmoplantar) ou generalizada | 1-3% |
| Eritrodérmica | Eritema generalizado (>90% da superfície corporal). Emergência dermatológica | <1% |
Diagnóstico
O diagnóstico é clínico na grande maioria dos casos. A biópsia cutânea é reservada para apresentações atípicas. A avaliação deve incluir determinação da gravidade (PASI, BSA, DLQI), rastreamento de artrite psoriásica e avaliação de comorbidades metabólicas e cardiovasculares.
O PASI (Psoriasis Área and Severity Index) avalia extensão e gravidade das placas em quatro regiões corporais. O DLQI (Dermatology Life Quality Index) mede o impacto na qualidade de vida. A combinação PASI ≥10 ou BSA ≥10 ou DLQI ≥10 define doença moderada a grave, com indicação de terapia sistêmica.
Diagnóstico Diferencial
A psoríase é reconhecida por suas placas eritematosas com escama prateada, mas pode ser confundida com outras dermatoses inflamatórias — especialmente nas formas atípicas ou em localizações especiais como couro cabeludo e unhas.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico Diferencial
Dermatite Seborreica
- Couro cabeludo e face
- Escama amarelada gordurosa
- Sem placas espessas
Líquen Plano
- Pápulas violáceas
- Estrias de Wickham
- Mucosa oral
Testes Diagnósticos
- Biópsia
Psoríase Gutata
- Lesões em gota após infecção estreptocócica
- Jovens
- Início súbito
Rosácea
Leia mais →- Face central
- Eritema sem placas
- Sem escama prateada
Líquen Plano: Quando a Biópsia Decide
O líquen plano é uma doença inflamatória mediada por linfócitos T que afeta pele, mucosas e unhas. As pápulas violáceas poligonais com estrias brancas reticuladas (estrias de Wickham) na superfície e o acometimento da mucosa oral (padrão reticular branco) são altamente característicos. Entretanto, o líquen plano hipertrófico nos membros inferiores pode mimetizar psoríase em placas espessas.
A biópsia com histologia é definitiva: o infiltrado linfocítico em banda na junção dermoepidérmica com degeneração da camada basal (degeneração vacuolar) é o padrão do líquen plano, diferindo da acantose com paraqueratose e microabscessos de Munro da psoríase. O tratamento do líquen plano — especialmente a forma erosiva oral — requer corticosteroides tópicos potentes ou sistêmicos.
Dermatite Seborreica vs. Psoríase de Couro Cabeludo
A distinção entre dermatite seborreica e psoríase de couro cabeludo é um dos desafios diagnósticos mais frequentes na dermatologia. Na dermatite seborreica, a escama é amarelada e gordurosa, com eritema difuso e sem bordas bem delimitadas; o couro cabeludo é a localização preferencial, juntamente com sobrancelhas, narinas e sulco nasogeniano. Na psoríase, as placas têm bordas nítidas, escama prateada e frequentemente ultrapassam a linha de implantação capilar.
A "sebopsoriase" — sobreposição de dermatite seborreica e psoríase — é uma entidade reconhecida, especialmente em indivíduos com predisposição genética para psoríase. O tratamento da sebopsoriase combina antifúngicos (para o componente Malassezia) com corticosteroides tópicos e, eventualmente, análogos da vitamina D.
Psoríase Gutata: Gatilho Infeccioso e Evolução
A psoríase gutata é desencadeada por infecções estreptocócicas de garganta (faringoamigdalite) em indivíduos geneticamente suscetíveis, tipicamente crianças e adultos jovens. Manifesta-se com erupção aguda de múltiplas pápulas e pequenas placas eritematoescamosas ("em gota") no tronco e extremidades, 2 a 3 semanas após a infecção. É frequentemente a forma de apresentação inicial da psoríase.
Na maioria dos casos, a psoríase gutata resolve espontaneamente em 2 a 3 meses. O tratamento da infecção estreptocócica com antibióticos pode acelerar a resolução. Uma parte dos pacientes evolui para psoríase em placas crônica. Fototerapia UVB é altamente eficaz nos casos persistentes.
Tratamento
O tratamento é escalonado conforme a gravidade. Terapias tópicas para formas leves, fototerapia para formas moderadas, e terapias sistêmicas (biológicos e pequenas moléculas) para formas moderadas a graves. Os biológicos anti-IL-17 e anti-IL-23 representam o maior avanço, com taxas de PASI 90-100 sem precedentes.
Leve: Terapia Tópica
Primeira linhaCorticosteroides tópicos (base do tratamento tópico), análogos de vitamina D (calcipotriol), combinação corticoide + calcipotriol (mais eficaz). Inibidores de calcineurina para face e dobras. Emolientes sempre.
Moderada: Fototerapia
UVB banda estreita, 2-3x/semanaFototerapia UVB banda estreita: induz apoptose de linfócitos T patogênicos e imunomodulação. Eficaz em 60-70% dos pacientes. PUVA (psoraleno + UVA) como alternativa em placas espessas.
Moderada a Grave: Sistêmicos Convencionais
Quando fototerapia é inadequadaMetotrexato: padrão há décadas, eficaz também na artrite psoriásica. Ciclosporina: ação rápida, uso limitado a 1-2 anos. Acitretina: para psoríase pustulosa e palmoplantar.
Moderada a Grave: Biológicos
Tratamento alvo-dirigidoAnti-TNF (adalimumabe, infliximabe). Anti-IL-17 (secuquinumabe, ixequizumabe): PASI 90 em 60-70%. Anti-IL-23 (guselcumabe, risanquizumabe): PASI 90 em 70-85%, posologia conveniente. Inibidores de JAK/TYK2 (deucravacitinibe): via oral.
Acupuntura como Tratamento
A acupuntura têm sido estudada na psoríase com foco em seus efeitos imunomoduladores, particularmente na modulação da resposta Th17 e na redução de citocinas pró-inflamatórias como TNF-α e IL-17. Estudos experimentais demonstram que a acupuntura pode reduzir a proliferação de queratinócitos e a angiogênese dérmica em modelos animais.
Mecanismos hipotetizados — ainda sem válidação clínica robusta em psoríase humana — incluem possível modulação do eixo hipotálamo-hipófise-adrenal, redução do estresse oxidativo cutâneo, efeitos na microcirculação local e modulação neuroendócrina do estresse (fator desencadeante reconhecido de crises).
Na prática clínica, a acupuntura é considerada terapia complementar, com potencial benefício no controle do prurido, redução do estresse e melhora da qualidade de vida. Não substitui as terapias dermatológicas convencionais ou biológicas em formas moderadas a graves.
Prognóstico
A psoríase é uma doença crônica sem cura, mas com controle excelente na era dos biológicos. Formas leves respondem bem a terapias tópicas. Formas moderadas a graves, antes de difícil controle, agora podem alcançar pele limpa ou quase limpa com biológicos.
O principal risco a longo prazo é cardiovascular. Pacientes com psoríase grave têm risco de infarto 3 vezes maior e expectativa de vida 5 anos menor que a população geral. O controle adequado da inflamação sistêmica com biológicos pode reduzir esse risco cardiovascular, além de melhorar a pele.
Mitos e Fatos
Mito vs. Fato
Psoríase é contagiosa.
A psoríase não é contagiosa de forma alguma. É uma doença autoimune/imunomediada com base genética. Não pode ser transmitida pelo toque, beijo, relação sexual ou qualquer forma de contato.
Mito vs. Fato
Psoríase é apenas uma doença de pele.
A psoríase é uma doença inflamatória sistêmica. Além da pele, pode afetar articulações (artrite psoriásica em 30%) e está associada a maior risco cardiovascular, diabetes tipo 2, depressão e síndrome metabólica.
Mito vs. Fato
Sol sempre melhora a psoríase.
A exposição solar moderada pode melhorar as lesões pela ação do UVB, mas a queimadura solar pode causar efeito Koebner (piora das lesões). A exposição deve ser gradual e controlada, nunca excessiva.
Quando Procurar Ajuda
Perguntas Frequentes
Perguntas Frequentes
Não. A psoríase é uma doença autoimune genética, completamente não contagiosa. Não é transmitida por contato físico, compartilhamento de objetos, água ou qualquer outra via. Familiares têm risco aumentado apenas por compartilhar genes de suscetibilidade, não por contágio.
Não existe cura para a psoríase, mas os tratamentos modernos — especialmente biológicos — permitem remissão completa prolongada na maioria dos pacientes com doença moderada a grave. Muitos pacientes atingem "pele limpa" (PASI 100) com biológicos anti-IL-17 ou anti-IL-23, mantendo remissão por anos de tratamento continuado.
Os gatilhos mais comuns incluem: estresse emocional (o mais frequente), infecções estreptocócicas (especialmente para psoríase gutata), traumas físicos (fenômeno de Köbner), medicamentos (betabloqueadores, lítio, AINES, antimaláricos), consumo de álcool, tabagismo e variações hormonais. Identificar e evitar os gatilhos individuais é parte essencial do tratamento.
Sim. A psoríase é uma doença sistêmica associada a comorbidades importantes: artrite psoriásica (em 20-30% dos pacientes), síndrome metabólica, diabetes tipo 2, doença cardiovascular, doença inflamatória intestinal, depressão e ansiedade. O rastreamento ativo dessas comorbidades é recomendado em todos os pacientes com psoríase.
Estudos clínicos preliminares sugerem que a acupuntura, como terapia complementar, pode contribuir com redução do prurido, manejo do estresse e melhora da qualidade de vida em alguns pacientes. Os achados sobre redução do PASI são heterogêneos e a evidência atual não sustenta o uso da acupuntura como substituto das terapias convencionais (tópicos, fototerapia, sistêmicos convencionais e biológicos). Mecanismos sobre imunomodulação (IL-17, IL-23, TNF-α) são hipotéticos, derivados em parte de modelos experimentais. O dermatologista e o médico acupunturista avaliam juntos a adequação em cada caso.
Os biológicos aprovados para psoríase (anti-IL-17: secukinumabe, ixekizumabe, bimekizumabe; anti-IL-23: risankizumabe, guselkumabe, tildrakizumabe; anti-TNF: adalimumabe) têm excelente perfil de segurança com décadas de dados. Requerem rastreamento de tuberculose latente, hepatites e outros exames antes do início. São contraindicados em infecções ativas graves. O acompanhamento regular com o dermatologista é essencial.
A artrite psoriásica deve ser suspeitada em pacientes com psoríase que apresentam: dor e rigidez nas articulações (especialmente matinal), dactilite (dedo em "salsicha"), entesite (dor nos tendões, especialmente no calcâneo), dor lombar inflamatória (piora com repouso, melhora com exercício) e alterações ungueais extensas. O diagnóstico precoce é crucial para prevenir dano articular permanente.
Evidências sugerem que dieta mediterrânea (rica em ômega-3, frutas, vegetais e azeite) pode reduzir a inflamação sistêmica e complementar o tratamento. Obesidade é um fator de risco reconhecido para psoríase mais grave e piora a resposta aos biológicos. Álcool piora a psoríase e interfere com medicamentos hepatotóxicos como metotrexato. A perda de peso em pacientes obesos melhora significativamente a resposta terapêutica.
A psoríase pediátrica — que representa 30% dos casos — é tratada com corticosteroides tópicos de potência adequada, análogos da vitamina D tópicos e, para doença moderada a grave, fototerapia UVB. Vários biológicos (secukinumabe, etanercepte, adalimumabe) já têm aprovação pediátrica. O impacto psicológico na escola e nas relações sociais deve ser ativamente avaliado e tratado.
A psoríase ungueal — com pitting, onicólise, mancha de óleo e hiperqueratose subungueal — é a manifestação mais difícil de tratar. Corticosteroides e análogos da vitamina D intralesionais (injetados na matriz ungueal) têm eficácia moderada. Biológicos sistêmicos, especialmente anti-IL-17, são os mais eficazes para psoríase ungueal grave. A presença de onicólise grave é fator de risco para artrite psoriásica.
Leia Também
Aprofunde seu conhecimento com artigos relacionados