¿Qué es el Estrés Crónico?
El estrés crónico es una respuesta fisiológica y psicológica prolongada ante demandas percibidas que exceden los recursos de afrontamiento del individuo. A diferencia del estrés agudo (que es adaptativo y temporal), el estrés crónico persiste durante semanas, meses o años, y mantiene al organismo en estado de alerta constante.
El estrés agudo es una respuesta de supervivencia esencial: moviliza energía para enfrentar amenazas inmediatas. El problema surge cuando esa respuesta nunca «se apaga». En el estrés crónico, el eje HHA y el sistema nervioso simpático pueden permanecer desregulados, lo que se asocia a un desgaste progresivo de múltiples sistemas orgánicos observado en estudios poblacionales y clínicos.
El estrés crónico no es un diagnóstico psiquiátrico formal en el DSM-5, pero se reconoce como un factor de riesgo significativo para el desarrollo de múltiples enfermedades, desde depresión y ansiedad hasta hipertensión, diabetes y enfermedades cardiovasculares. Es un problema de salud pública que afecta a la mayoría de la población en algún momento de la vida.
Respuesta de «Lucha o Huida» Permanente
El cuerpo mantiene niveles elevados de cortisol y adrenalina como si estuviera bajo amenaza constante, lo que provoca un desgaste progresivo de los sistemas orgánicos.
Impacto Sistémico
El estrés crónico afecta simultáneamente al cerebro y a los sistemas cardiovascular, inmunológico, digestivo, endocrino y musculoesquelético.
Manejo Posible
Aunque el estrés es parte de la vida, existen estrategias eficaces basadas en evidencia para reducir sus efectos sobre la salud.
Fisiopatología
La respuesta al estrés está orquestada por dos sistemas principales: el eje hipotálamo-hipófisis-suprarrenal (HHA) y el sistema nervioso simpático. En el estrés agudo, estos sistemas se activan de forma temporal. En el estrés crónico, permanecen hiperactivados de manera sostenida.
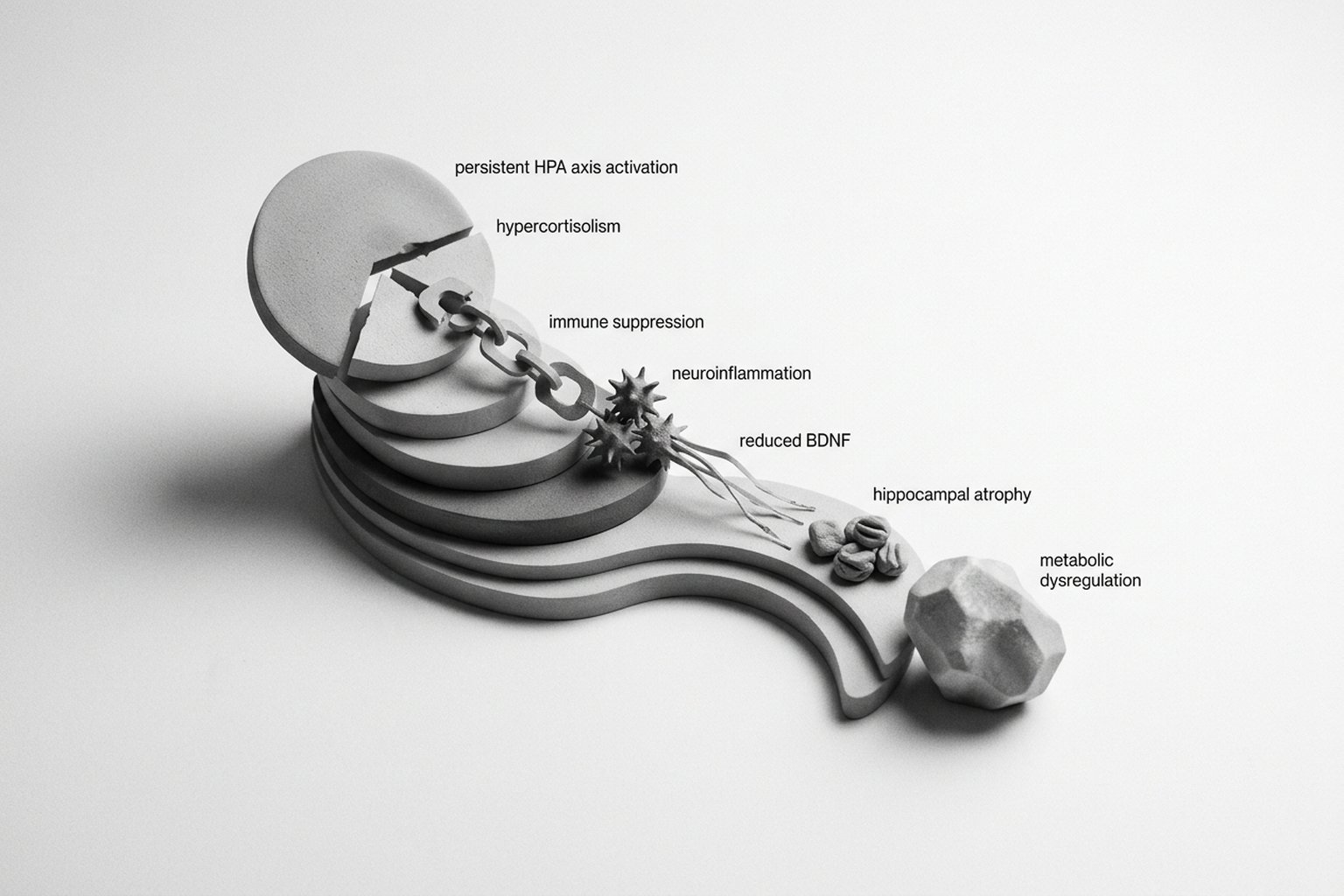
El Eje HHA y el Cortisol
El cortisol es la hormona central de la respuesta al estrés. En niveles adecuados, moviliza energía, regula la inflamación y favorece la adaptación. En el estrés crónico, los niveles se mantienen persistentemente elevados y pierden el ritmo circadiano normal (pico matinal con descenso a lo largo del día).
El hipercortisolismo crónico se ha asociado con: reducción del volumen hipocampal (memoria), alteraciones funcionales de la amígdala (miedo y ansiedad), resistencia a la insulina, redistribución de grasa abdominal, supresión inmunológica y aumento de la presión arterial. A largo plazo puede aparecer el patrón descrito como «fatiga suprarrenal funcional»: aunque las glándulas suprarrenales no «se agotan», la sensibilidad de los receptores de cortisol parece disminuir.
Sistema Nervioso Autónomo
En el estrés crónico predomina el sistema nervioso simpático (activación) sobre el parasimpático (reposo y recuperación). Esto se manifiesta como frecuencia cardíaca elevada, tensión muscular, respiración superficial, digestión comprometida e hipervigilancia constante. La variabilidad de la frecuencia cardíaca (VFC), un marcador de resiliencia autonómica, se encuentra reducida.
Síntomas
El estrés crónico se manifiesta de forma multisistémica. Muchos pacientes no asocian sus síntomas físicos con el estrés, ya que estos se instalan de forma gradual y se convierten en la «nueva normalidad».
Manifestaciones del Estrés Crónico
- 01
Tensión muscular y dolor crónico
Dolor en hombros, cuello, mandíbula (bruxismo) y región lumbar. La tensión muscular persistente es una de las quejas más frecuentes y suele ser el motivo de la consulta inicial.
- 02
Fatiga persistente
Cansancio que no mejora con el reposo. Es resultado del gasto energético crónico de la respuesta de estrés y de la alteración del sueño.
- 03
Trastornos del sueño
Dificultad para conciliar el sueño (mente acelerada), sueño fragmentado y despertar sin sensación de descanso. El cortisol elevado interfiere con la arquitectura normal del sueño.
- 04
Problemas digestivos
Dolor abdominal, distensión, síndrome del intestino irritable y reflujo. El eje cerebro-intestino es altamente sensible al estrés crónico.
- 05
Cefalea tensional y migraña
La cefalea de tipo tensional (presión en banda) es la forma más frecuentemente asociada al estrés. Las migrañas también pueden desencadenarse o agravarse.
- 06
Dificultad de concentración
El cortisol elevado deteriora la memoria de trabajo y la toma de decisiones. La mente está «ocupada» con preocupaciones, lo que reduce los recursos cognitivos.
- 07
Irritabilidad y reactividad emocional
Menor tolerancia a la frustración, explosiones de ira, llanto fácil. Es resultado de la hipertrofia de la amígdala y la reducción del control prefrontal.
- 08
Caída de la inmunidad
Infecciones frecuentes (resfriados, herpes), cicatrización lenta. El cortisol crónico suprime la inmunidad celular.
- 09
Alteraciones del apetito y del peso
Aumento del apetito por carbohidratos y grasas (comfort food) mediado por el cortisol. Ganancia de peso abdominal (grasa visceral).
- 10
Disminución de la libido
El estrés crónico suprime las hormonas sexuales (testosterona y estradiol) a través del eje HHA. La disfunción eréctil en hombres es frecuente.
Diagnóstico
El estrés crónico no tiene un código diagnóstico específico en la CIE-11 ni en el DSM-5, pero puede identificarse mediante una evaluación clínica detallada, escalas de estrés percibido y biomarcadores. Es esencial excluir condiciones médicas que imitan o se ven agravadas por el estrés.
La Escala de Estrés Percibido (PSS-10) es el instrumento más utilizado para cuantificar el nivel de estrés. Biomarcadores como el cortisol salival, la variabilidad de la frecuencia cardíaca y los marcadores inflamatorios pueden complementar la evaluación.
EVALUACIÓN DEL PACIENTE CON ESTRÉS CRÓNICO
| EVALUACIÓN | OBJETIVO | HALLAZGOS ESPERADOS |
|---|---|---|
| Escala PSS-10 | Cuantificar el estrés percibido | Puntuación elevada indica alto nivel de estrés |
| Cortisol salival (matinal) | Evaluar la activación del eje HHA | Alteración del patrón circadiano (aplanamiento) |
| Hemograma + PCR | Evaluar inflamación crónica | PCR ligeramente elevada, posibles alteraciones linfocitarias |
| TSH | Excluir disfunción tiroidea | Normal (el hipotiroidismo imita el estrés crónico) |
| Glucemia / HbA1c | Evaluar la resistencia a la insulina | Puede estar en el límite superior o alterada |
| Perfil lipídico | Riesgo cardiovascular | Puede mostrar dislipidemia inducida por cortisol |
| Variabilidad de la frecuencia cardíaca | Tono autonómico | VFC reducida indica desbalance simpático-vagal |
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Síndrome de Burnout
Leer más →- Agotamiento relacionado específicamente con el trabajo
- Despersonalización laboral
- Reducción de la eficacia profesional
Pruebas diagnósticas
- MBI
- Evaluación ocupacional
Depresión
Leer más →- Anhedonia persistente
- Estado de ánimo deprimido no vinculado al trabajo
- Componente vegetativo grave
Pruebas diagnósticas
- PHQ-9
- Entrevista clínica
Trastorno de Adaptación
- Respuesta a un estresor identificable
- Duración <6 meses tras la resolución del estresor
- Deterioro desproporcionado al evento
Pruebas diagnósticas
- Criterios DSM-5
TAG
Leer más →- Preocupación excesiva no vinculada a un único estresor
- Múltiples dominios de ansiedad
- Crónico, no situacional
Pruebas diagnósticas
- GAD-7
- Criterios DSM-5
Fibromialgia
Leer más →- Dolor difuso + fatiga + sueño no reparador
- Sin causa orgánica
- El estrés frecuentemente la precipita
Pruebas diagnósticas
- Criterios ACR 2010
Burnout vs. Estrés Crónico
La distinción entre estrés crónico y síndrome de burnout es importante desde el punto de vista clínico, aunque ambos suelen coexistir y retroalimentarse. El estrés crónico puede tener múltiples orígenes (financieros, relacionales, familiares, de salud), mientras que el síndrome de burnout está vinculado específicamente al contexto ocupacional. En el síndrome de burnout existe una tríada característica: agotamiento emocional (sensación de estar completamente drenado), despersonalización (distanciamiento cínico o indiferencia respecto al trabajo y a los compañeros) y reducción de la realización personal profesional.
Desde el punto de vista práctico, el paciente con síndrome de burnout puede mejorar de manera significativa con cambios en el ambiente laboral (reducción de carga, mejora de las relaciones laborales, baja temporal), mientras que el estrés crónico requiere un abordaje más amplio. La escala MBI (Maslach Burnout Inventory) cuantifica el síndrome de burnout en sus tres dimensiones. Cuando ambos coexisten, los dos deben ser tratados.
Depresión y Trastorno de Adaptación
El estrés crónico es un factor de riesgo robusto para depresión mayor: la exposición prolongada al cortisol daña el hipocampo, reduce el BDNF y altera la neuroplasticidad. La transición del estrés a la depresión es gradual; cuando la anhedonia, el estado de ánimo deprimido persistente y los síntomas vegetativos dominan el cuadro y ya no se vinculan con un estresor específico, el diagnóstico cambia a depresión mayor. El PHQ-9 ayuda en el cribado.
El trastorno de adaptación es una respuesta emocional o conductual clínicamente significativa a un estresor identificable (despido, separación, diagnóstico grave), con síntomas que exceden lo esperado para la situación pero no cumplen criterios para otros trastornos. Se resuelve hasta seis meses después de la resolución del estresor. Si los síntomas persisten más allá de ese plazo, se debe evaluar depresión mayor o TAG.
TAG y Fibromialgia
El TAG y el estrés crónico comparten muchas características, pero difieren en su carácter situacional: el estrés crónico es una respuesta a demandas externas reales e identificables (sobrecarga laboral, conflictos), mientras que en el TAG la preocupación excesiva ocurre incluso sin estresores proporcionales. La preocupación en el TAG es más difusa, abarca múltiples dominios y persiste aun cuando los estresores externos se resuelven. La escala GAD-7 y los criterios DSM-5 ayudan en la distinción.
La fibromialgia tiene una relación bidireccional con el estrés crónico: el estrés es un precipitante y perpetuador frecuente de la FM, y el dolor crónico de la FM, a su vez, genera más estrés. Los criterios ACR 2010 permiten el diagnóstico de FM sin necesidad de los antiguos «tender points». Cuando coexisten estrés crónico y fibromialgia, el manejo debe abordar ambos: la reducción del estrés es parte del tratamiento de la FM.
Tratamiento
El manejo del estrés crónico es multidimensional e incluye modificaciones del estilo de vida, técnicas psicológicas, ejercicio físico y, cuando es necesario, tratamiento farmacológico para los síntomas asociados. El abordaje debe individualizarse según los factores estresores y los recursos del paciente.
Intervenciones Basadas en Evidencia
ESTRATEGIAS DE MANEJO DEL ESTRÉS CRÓNICO
| INTERVENCIÓN | MECANISMO | NIVEL DE EVIDENCIA |
|---|---|---|
| Ejercicio aeróbico regular (150 min/semana) | Puede modular el eje HHA, libera endorfinas, se asocia a aumento de BDNF y mejora de la VFC | Fuerte (nivel A) |
| TCC enfocada en estrés | Reestructuración cognitiva, habilidades de afrontamiento, manejo del tiempo | Fuerte (nivel A) |
| Mindfulness (MBSR) | Reduce la reactividad al estrés, mejora la regulación emocional, reduce el cortisol | Fuerte (nivel A) |
| Higiene del sueño | Restaura el ciclo circadiano, mejora la recuperación fisiológica | Moderada (nivel B) |
| Técnicas de respiración | Activación vagal, reducción del tono simpático, ansiolítico inmediato | Moderada (nivel B) |
| Apoyo social | Amortigua los efectos del estrés, reduce el cortisol | Moderada (nivel B) |
| Acupuntura | Modulación autonómica, reducción del cortisol, efecto ansiolítico | Moderada (nivel B) |
Ejercicio Físico: El Mejor Antídoto
El ejercicio aeróbico regular es una de las intervenciones con mayor impacto demostrado sobre el estrés crónico. Puede modular el eje HHA, parece aumentar la sensibilidad de los receptores de cortisol, mejora la variabilidad de la frecuencia cardíaca, reduce los marcadores inflamatorios y se asocia a un aumento del BDNF, efectos que pueden ayudar a proteger al cerebro de las consecuencias del cortisol elevado.
La recomendación es de al menos 150 minutos semanales de actividad moderada (caminata rápida, natación, ciclismo). Los ejercicios mente-cuerpo, como el yoga y el tai chi, combinan actividad física con técnicas de relajación y respiración, y ofrecen un beneficio doble.
Semanas 1-2
Identificación de los factores estresores. Introducción de higiene del sueño y técnicas de respiración diafragmática. Inicio de actividad física ligera.
Semanas 3-6
Progresión del ejercicio. Inicio de TCC o mindfulness estructurado. Mejora inicial del sueño y de la tensión muscular.
Meses 2-3
Consolidación de hábitos. Reestructuración cognitiva en marcha. Reducción medible de los marcadores de estrés (cortisol, VFC).
Meses 3-6
Mejora significativa de los síntomas. Desarrollo de resiliencia. Prevención de recaídas y estrategias a largo plazo.
Acupuntura como Tratamiento
La acupuntura ha mostrado efectos prometedores en el manejo del estrés crónico. El mecanismo implica modulación del sistema nervioso autónomo, con aumento de la actividad parasimpática (vagal) y reducción de la hiperactivación simpática, en esencia «reequilibrando» el sistema que se encuentra crónicamente activado.
Los estudios muestran que la acupuntura puede reducir los niveles de cortisol salival, mejorar la variabilidad de la frecuencia cardíaca, disminuir los marcadores inflamatorios y promover la liberación de endorfinas y encefalinas. Estos efectos actúan directamente sobre los mecanismos fisiopatológicos del estrés crónico.
Como tratamiento complementario, la acupuntura puede integrarse a programas de manejo del estrés que incluyan ejercicio, TCC y mindfulness. Es especialmente útil para los síntomas somáticos del estrés, como tensión muscular, cefalea y trastornos digestivos.
Pronóstico
El estrés crónico es modificable. Con intervenciones adecuadas es posible revertir muchos de sus efectos sobre el organismo. La neuroplasticidad cerebral permite que el hipocampo se recupere, que la variabilidad de la frecuencia cardíaca mejore y que los marcadores inflamatorios se normalicen.
La clave es la intervención temprana y sostenida. Cuanto más tiempo persiste el estrés crónico sin manejo, mayor es la carga alostática y más difícil es la recuperación completa. Los cambios en los factores estresores (cuando es posible) combinados con estrategias de afrontamiento son esenciales.
Sin un manejo adecuado, el estrés crónico evoluciona hacia condiciones más graves: depresión, síndrome de burnout, enfermedades cardiovasculares y síndrome metabólico. Reconocer el estrés crónico como un problema de salud e intervenir activamente es fundamental.
Mitos y Hechos
Mito frente a hecho
El estrés siempre es malo y debe eliminarse por completo.
El estrés agudo es una respuesta adaptativa esencial: moviliza recursos para enfrentar los desafíos. El problema es el estrés crónico y sin recuperación. El objetivo no es eliminar todo el estrés, sino desarrollar resiliencia y garantizar períodos adecuados de recuperación.
Mito frente a hecho
Las personas estresadas son débiles: «basta con relajarse».
El estrés crónico implica alteraciones fisiológicas reales: cortisol elevado, inflamación, cambios cerebrales. Decir «relájate» equivale a decirle a una persona con hipertensión que «baje la presión por fuerza de voluntad». Las estrategias eficaces de manejo se basan en evidencia y requieren práctica estructurada.
Mito frente a hecho
Un fin de semana de descanso basta para recuperarse del estrés crónico.
La recuperación del estrés crónico requiere cambios sostenidos a lo largo de semanas o meses. Un fin de semana no revierte semanas de hiperactivación del eje HHA. Las estrategias diarias de manejo (ejercicio, sueño adecuado, técnicas de relajación) son mucho más eficaces que la recuperación intermitente.
Cuándo Buscar Ayuda
El estrés es parte de la vida, pero cuando comienza a afectar su salud, sus relaciones y su capacidad para funcionar, es momento de buscar ayuda profesional.
Preguntas Frecuentes sobre Estrés Crónico
El estrés agudo es una respuesta adaptativa normal: el cortisol y la adrenalina preparan al organismo para enfrentar un desafío inmediato y se normalizan tras la resolución. El estrés crónico ocurre cuando la activación del eje HHA (hipotálamo-hipófisis-suprarrenal) persiste durante semanas o meses, sin períodos adecuados de recuperación. Esto provoca disfunción progresiva en múltiples sistemas: inmunológico, cardiovascular, metabólico y neurológico. A diferencia del estrés agudo, el estrés crónico no es adaptativo: es nocivo.
Los síntomas físicos incluyen: cefalea tensional recurrente, tensión muscular (especialmente en hombros, cuello y mandíbula), trastornos del sueño (insomnio o sueño no reparador), fatiga persistente, problemas gastrointestinales (síndrome del intestino irritable, gastritis), palpitaciones y presión arterial elevada, infecciones frecuentes (inmunosupresión), alteraciones del apetito y del peso, y disfunción sexual. El estrés crónico también acelera el envejecimiento celular (acortamiento de los telómeros) y aumenta el riesgo de enfermedades cardiovasculares.
La exposición prolongada al cortisol tiene efectos neurobiológicos documentados: reducción del volumen hipocampal (con deterioro de la memoria y el aprendizaje), hiperactivación de la amígdala (con aumento de las respuestas de miedo), disfunción de la corteza prefrontal (que compromete la toma de decisiones y el control emocional), y reducción del BDNF (factor neurotrófico que promueve la neuroplasticidad). Estos mecanismos explican las dificultades cognitivas («brain fog»), el aumento de la irritabilidad y el mayor riesgo de depresión en el estrés crónico.
El tratamiento incluye: identificación y modificación de los estresores (cuando es posible); técnicas de reducción de estrés basadas en mindfulness (MBSR), con evidencia robusta; ejercicio físico regular (150 min/semana), que reduce el cortisol y aumenta el BDNF; psicoterapia (TCC enfocada en afrontamiento y gestión del estrés); higiene del sueño; y apoyo social. Para los casos con síntomas psiquiátricos significativos (ansiedad, depresión), se indican evaluación médica y posible farmacoterapia.
Sí. Los estudios demuestran que la acupuntura reduce los niveles de cortisol, regula el eje HHA y activa el sistema nervioso parasimpático, el contrapeso fisiológico de la respuesta de estrés. Los metaanálisis muestran una reducción significativa en las escalas de estrés percibido y una mejora de la calidad del sueño. La acupuntura es especialmente eficaz para los síntomas físicos del estrés: cefalea tensional, tensión muscular e insomnio. El médico acupunturista puede combinar puntos específicos para la regulación autonómica con un abordaje sistémico.
Sí, la evidencia es robusta. El estrés crónico aumenta significativamente el riesgo de: hipertensión arterial y enfermedades cardiovasculares; diabetes tipo 2 (por resistencia a la insulina inducida por el cortisol elevado); enfermedades autoinmunes e inflamatorias (por desregulación inmunológica); depresión y trastornos de ansiedad; síndrome metabólico; y enfermedades gastrointestinales funcionales. La desregulación inmunológica también reduce la eficacia de las vacunas y aumenta la susceptibilidad a las infecciones. El manejo del estrés es, por lo tanto, medicina preventiva de alto impacto.
El estrés crónico puede tener múltiples orígenes: financieros, relacionales, familiares u ocupacionales. El síndrome de burnout está vinculado específicamente al trabajo y se caracteriza por tres dimensiones: agotamiento emocional profundo, despersonalización (cinismo o distanciamiento del trabajo) y reducción de la realización profesional. Una persona puede tener estrés crónico sin síndrome de burnout (cuando los estresores son extralaborales) y puede tener síndrome de burnout con estrés crónico (cuando el trabajo es el principal estresor). Las intervenciones difieren: el síndrome de burnout suele requerir cambios en el ambiente laboral.
El estrés se vuelve patológico cuando: persiste durante semanas o meses sin alivio significativo; interfiere con el sueño, la alimentación, el trabajo o las relaciones; provoca un sufrimiento subjetivo intenso; genera conductas de riesgo (alcohol, tabaco, aislamiento); o se asocia a síntomas físicos inexplicables. Las escalas validadas como la PSS (Perceived Stress Scale) pueden cuantificar el estrés percibido. Si el estrés está afectando su calidad de vida de forma significativa, se recomienda buscar evaluación médica.
Sí, con un nivel de evidencia fuerte. El programa MBSR (Mindfulness-Based Stress Reduction) de 8 semanas ha sido ampliamente estudiado: reduce el cortisol, disminuye la reactividad de la amígdala, aumenta el grosor de la corteza prefrontal y mejora las escalas de bienestar. Un metaanálisis de 2014 (JAMA Internal Medicine) con 3515 participantes mostró una eficacia significativa para ansiedad, depresión y dolor. El mindfulness no exige horas diarias: 10 a 20 minutos al día de práctica constante producen cambios neurobiológicos medibles.
Busque evaluación médica si: los síntomas físicos son persistentes (cefalea, palpitaciones, trastornos gastrointestinales); hay señales de depresión o ansiedad asociadas; el sueño está significativamente comprometido; está usando alcohol u otras sustancias para sobrellevar el estrés; las estrategias de autocuidado no están siendo suficientes; o si el estrés está provocando deterioro funcional en el trabajo o en las relaciones. El médico puede identificar causas orgánicas subyacentes, tratar las complicaciones y coordinar el plan terapéutico.
Lea También
Profundice su conocimiento con artículos relacionados