¿Qué es la neuralgia del trigémino?
La neuralgia del trigémino (NT) es un síndrome de dolor neuropático facial caracterizado por paroxismos (ataques) de dolor lancinante, tipo descarga eléctrica, extremadamente intenso y breve, en la distribución de una o más ramas del nervio trigémino (V par craneal). Se conoce frecuentemente como «tic douloureux» debido a la contracción facial involuntaria que acompaña a los espasmos de dolor.
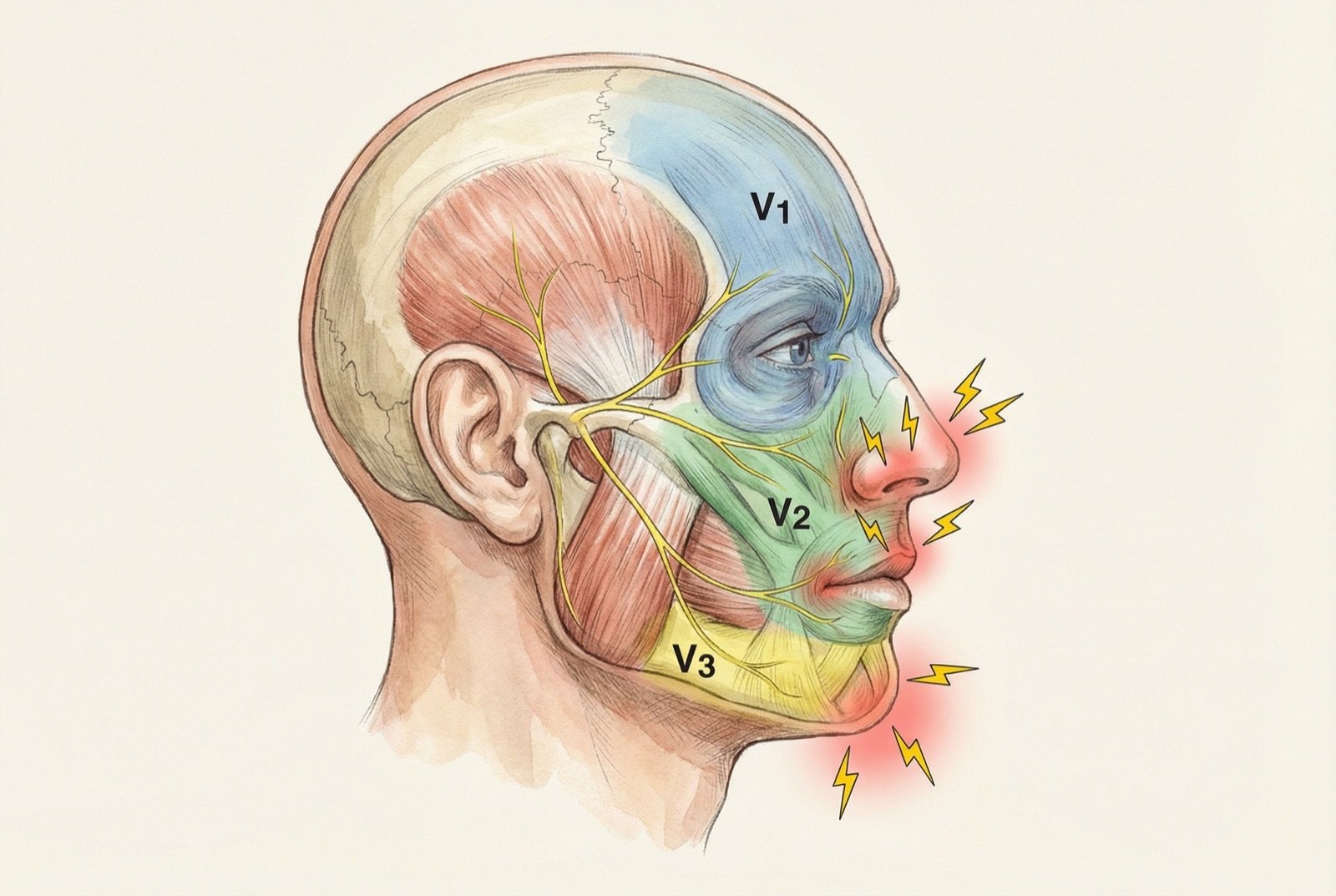
El nervio trigémino es el mayor de los pares craneales y es responsable de la sensibilidad de la cara; se divide en tres ramas: oftálmica (V1), maxilar (V2) y mandibular (V3). Las ramas V2 y V3 son las afectadas con mayor frecuencia, ya sea de forma aislada o combinada.
La neuralgia del trigémino afecta predominantemente a adultos mayores de 50 años y es ligeramente más frecuente en mujeres. A pesar de ser poco común (incidencia de 4-13 casos por cada 100 000 personas/año), su impacto en la calidad de vida es devastador y puede llevar a depresión grave e ideación suicida en los casos no tratados.
Dolor paroxístico
Ataques de dolor tipo descarga eléctrica que duran segundos, extremadamente intensos, seguidos de períodos libres de dolor.
Zonas gatillo
Estímulos inocuos en áreas específicas de la cara (tocar, masticar, hablar) desencadenan los paroxismos de dolor.
Compresión neurovascular
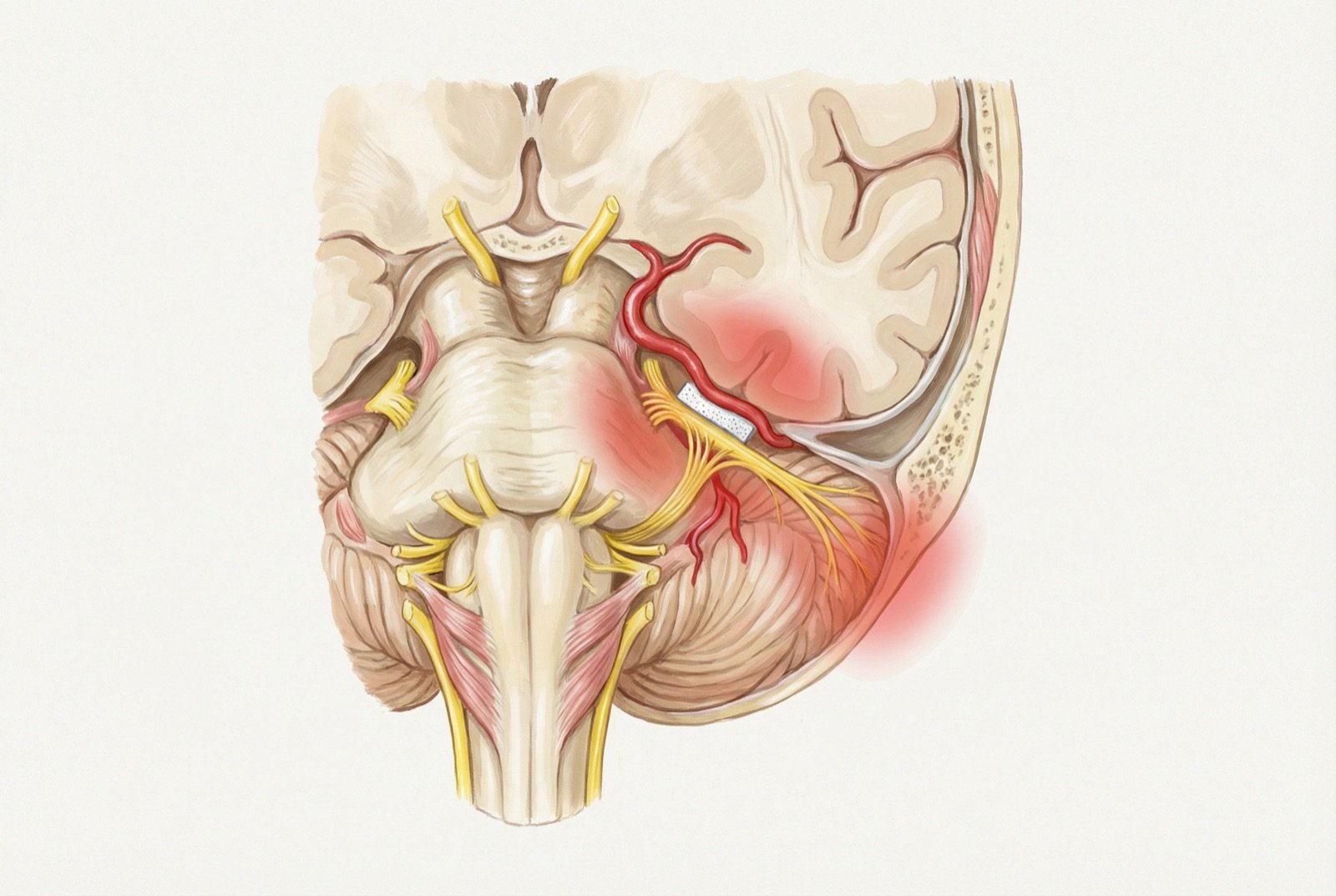
En la mayoría de los casos, una arteria o vena comprime la raíz del nervio trigémino, lo que causa desmielinización focal e hiperexcitabilidad.
Fisiopatología
La causa más frecuente de la neuralgia del trigémino clásica es la compresión neurovascular de la raíz del nervio trigémino por una arteria (habitualmente la arteria cerebelosa superior) o, con menor frecuencia, por una vena. Esta compresión se produce en la zona de entrada de la raíz (root entry zone), donde la mielina central (oligodendrocitos) hace transición a la mielina periférica (células de Schwann).

Mecanismo de desmielinización
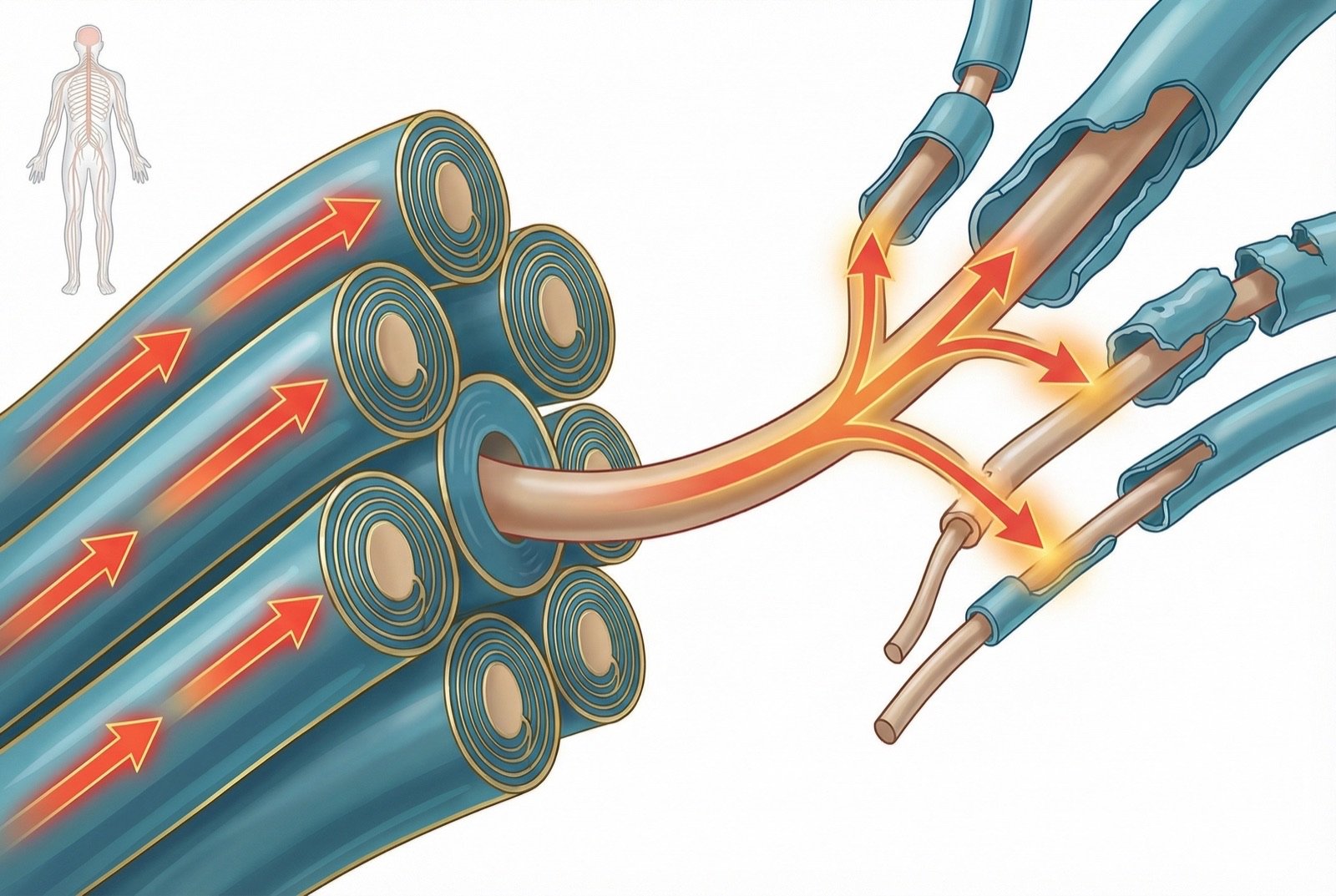
La compresión crónica por un vaso pulsátil produce desmielinización focal de los axones de la raíz trigeminal. Sin la vaina de mielina íntegra, los impulsos nerviosos pueden saltar entre fibras adyacentes — un fenómeno denominado transmisión efáptica. Estímulos táctiles inocuos en las fibras Aβ pueden activar directamente fibras nociceptivas Aδ y C adyacentes desmielinizadas.
Además de la transmisión efáptica, las neuronas parcialmente desmielinizadas desarrollan descargas ectópicas espontáneas — impulsos eléctricos generados de forma espontánea en el sitio de la lesión, sin estímulo periférico. Esto explica los paroxismos de dolor que aparecen sin desencadenante aparente.
Sensibilización central
Con el tiempo, los bombardeos nociceptivos repetitivos desde la periferia conducen a sensibilización central en el núcleo espinal del trigémino y el tálamo. Esto puede explicar la evolución de algunos pacientes hacia un dolor continuo de fondo (neuralgia del trigémino con componente continuo), además de los paroxismos típicos.
Síntomas
La neuralgia del trigémino presenta un cuadro clínico muy característico que permite el diagnóstico en la mayoría de los casos solo a partir de una historia clínica cuidadosa.
🔍Síntomas de la neuralgia del trigémino
Ataques de dolor extremadamente intensos, lancinantes, tipo punzada o descarga, que duran desde una fracción de segundo hasta 2 minutos.
Habitualmente V2 (maxilar) o V3 (mandibular). El compromiso aislado de V1 (oftálmica) es infrecuente y debe hacer sospechar una causa secundaria.
Áreas específicas de la cara o la cavidad oral en las que estímulos leves (tocar, viento, masticar, hablar, cepillarse los dientes) desencadenan el dolor.
Tras un paroxismo existe un período breve durante el cual no pueden desencadenarse nuevos ataques — un hallazgo característico.
El dolor es estrictamente unilateral. La neuralgia bilateral simultánea es rara y sugiere esclerosis múltiple.
Inicialmente, los pacientes experimentan períodos de semanas o meses sin dolor. Con el tiempo, las remisiones tienden a acortarse.
El «tic douloureux» — contracción refleja de la musculatura facial durante el paroxismo de dolor.
Diagnóstico
El diagnóstico de la neuralgia del trigémino es fundamentalmente clínico. La historia de paroxismos de dolor lancinante en el territorio del trigémino, desencadenados por estímulos leves en zonas gatillo, es altamente sugestiva. La exploración neurológica suele ser normal en la forma clásica.
La resonancia magnética del encéfalo está indicada en todos los pacientes para excluir causas secundarias (esclerosis múltiple, tumores) y puede demostrar la compresión neurovascular. Las secuencias específicas como FIESTA/CISS permiten visualizar con detalle la relación entre los vasos y el nervio trigémino.
🏥Criterios ICHD-3 para neuralgia del trigémino clásica
- 1.Paroxismos recurrentes de dolor facial unilateral en la distribución de una o más ramas del trigémino.
- 2.Dolor con al menos 3 de las siguientes características: recurrencia en ataques paroxísticos que duran desde una fracción de segundo hasta 2 minutos; intensidad fuerte; carácter de descarga eléctrica, lancinante, agudo o en punzada; precipitado por estímulos inocuos en la cara.
- 3.Sin déficit neurológico clínicamente evidente.
- 4.No se explica mejor por otro diagnóstico.
DIAGNÓSTICO DIFERENCIAL DEL DOLOR FACIAL
| AFECCIÓN | CARACTERÍSTICA DIFERENCIADORA |
|---|---|
| Neuralgia del trigémino | Paroxismos tipo descarga, zonas gatillo, períodos refractarios. |
| Cefalea en racimos | Dolor periorbitario con síntomas autonómicos, duración 15-180 min. |
| Dolor neuropático posherpético | Antecedente de herpes zóster, dolor continuo, alodinia. |
| TTM (trastorno temporomandibular) | Dolor relacionado con la masticación, limitación de la apertura oral. |
| Sinusitis | Dolor sordo, fiebre, secreción nasal purulenta, empeora con la inclinación. |
| Dolor dental | Dolor localizado en una pieza específica, empeora con la percusión. |
Diagnóstico diferencial
La neuralgia del trigémino tiene un cuadro clínico característico, pero varias afecciones pueden imitarla o confundirse con ella. El retraso diagnóstico se traduce con frecuencia en tratamientos inadecuados, incluidas extracciones dentales innecesarias.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Cefalea en racimos
Leer más →- Duración 15-180 min
- Síntomas autonómicos
- Localización periorbitaria
Pruebas diagnósticas
- Criterios ICHD-3
Dolor dental y patología oral
- Dolor ligado a una pieza específica
- Responde a anestesia local
- Hallazgos en la exploración odontológica
Pruebas diagnósticas
- Exploración odontológica
- Radiografía panorámica
Trastorno temporomandibular
Leer más →- Dolor difuso, muscular
- Empeora con la masticación, no con el tacto leve
- Sin zona gatillo cutánea precisa
Pruebas diagnósticas
- Exploración física de la ATM
Esclerosis múltiple
- Adultos jóvenes
- Otros síntomas neurológicos
- La neuralgia del trigémino bilateral sugiere EM
Pruebas diagnósticas
- RM craneal/medular
- Potenciales evocados
Neuralgia secundaria a tumor
- Déficit sensitivo asociado
- Dolor continuo además de los paroxismos
- Inicio después de los 65 años
- Déficit neurológico asociado = neuroimagen urgente
Pruebas diagnósticas
- RM con contraste del trayecto del nervio
El error más frecuente: dolor dental versus neuralgia trigeminal
La confusión con el dolor dental es la principal responsable del retraso diagnóstico en la neuralgia del trigémino. Cuando se afecta la rama mandibular (V3), el dolor en los dientes inferiores puede resultar indistinguible de una pulpitis o una periodontitis — hasta que el odontólogo advierte que el tratamiento dental no alivia los síntomas. Los estudios documentan que los pacientes con neuralgia del trigémino se someten en promedio a 2 o 3 tratamientos dentales innecesarios, incluidas extracciones, antes de llegar al diagnóstico correcto.
La distinción clínica es posible: la neuralgia trigeminal se desencadena con un tacto leve sobre la zona gatillo (no necesariamente sobre el diente), tiene carácter de descarga eléctrica de fracciones de segundo a 2 minutos, presenta períodos refractarios y no se alivia con anestesia local convencional aplicada en tejidos blandos. El dolor dental mejora con la anestesia local, empeora con la percusión del diente y muestra signos radiográficos o en la exploración odontológica.
Neuralgia trigeminal clásica versus secundaria
La neuralgia trigeminal secundaria (causada por esclerosis múltiple, tumor o malformación vascular) merece consideración especial. En los pacientes jóvenes con neuralgia del trigémino — sobre todo por debajo de los 40 años — debe descartarse de forma sistemática una causa secundaria. La esclerosis múltiple es responsable del 2-3 % de los casos y debe investigarse con RM y potenciales evocados en cualquier paciente joven, o cuando la neuralgia es bilateral (rara en la forma clásica).
Los tumores del ángulo pontocerebeloso — schwannomas, meningiomas — pueden comprimir la raíz trigeminal de forma similar a una arteria pulsátil. La diferencia clínica es que los tumores con frecuencia provocan un déficit sensitivo progresivo en el territorio del trigémino, ausente en la forma clásica por compresión vascular. La RM con contraste y secuencias específicas (FIESTA/CISS) permite visualizar tanto la compresión neurovascular como las lesiones estructurales.
Neuralgia trigeminal con componente continuo
La ICHD-3 reconoce una forma de neuralgia trigeminal con dolor continuo de fondo, además de los paroxismos clásicos. Esta presentación puede confundirse con la neuropatía dolorosa persistente idiopática de la cara (antes denominada «dolor facial atípico»). La distinción es relevante porque la forma con componente continuo puede tener un pronóstico quirúrgico ligeramente diferente.
La presencia de un déficit sensitivo significativo, aunque sea leve, debe hacer pensar siempre en una neuralgia secundaria y motivar la investigación con neuroimagen. En la neuralgia clásica la exploración neurológica debe ser normal — cualquier alteración objetiva de la sensibilidad facial en el territorio afectado constituye un signo de alarma que exige aclaración.
Tratamiento
El tratamiento de la neuralgia del trigémino sigue una escalera terapéutica que va del tratamiento farmacológico (primera línea) a los procedimientos quirúrgicos en los casos refractarios. Los analgésicos comunes y los antiinflamatorios son ineficaces.
Tratamiento farmacológico
La carbamazepina (200-1200 mg/día) es el fármaco de primera línea, con una eficacia del 70-80 %. Actúa bloqueando los canales de sodio dependientes de voltaje, lo que reduce las descargas ectópicas y la transmisión efáptica. La dosis debe titularse de forma gradual. Los efectos adversos incluyen somnolencia, mareo, ataxia y alteraciones hematológicas (precisa monitorización).
La oxcarbazepina (600-1800 mg/día) es una alternativa con un mecanismo similar y un perfil de efectos adversos algo mejor. Otras opciones son baclofeno, lamotrigina, gabapentina y pregabalina, generalmente como adyuvantes o en pacientes que no toleran la carbamazepina.
Tratamiento quirúrgico
En los pacientes refractarios al tratamiento farmacológico existen opciones quirúrgicas. La descompresión microvascular (procedimiento de Jannetta) es la única que aborda la causa — separa el vaso compresor de la raíz del nervio con un material interpuesto. Tiene una tasa de éxito del 80-90 % con duración prolongada. Las alternativas menos invasivas incluyen la rizotomía percutánea (por radiofrecuencia, balón o glicerol) y la radiocirugía estereotáctica (Gamma Knife), con tasas de éxito del 70-85 %.
Inicio con dosis bajas y titulación gradual. Eficaz en el 70-80 % de los pacientes. Requiere monitorización hematológica y hepática.
Adición de baclofeno, lamotrigina o gabapentina cuando la monoterapia es insuficiente. Ajuste de dosis combinadas.
Descompresión microvascular (preferida en pacientes jóvenes con compresión documentada), rizotomía percutánea o radiocirugía.
Acupuntura como tratamiento
La acupuntura ha sido investigada como terapia complementaria en la neuralgia del trigémino, con estudios que sugieren beneficio como adyuvante al tratamiento farmacológico. Los mecanismos propuestos incluyen la modulación de la excitabilidad neuronal trigeminal, la liberación de endorfinas y encefalinas, y la activación de mecanismos de inhibición descendente del dolor.
Metaanálisis recientes de estudios predominantemente chinos sugieren que la acupuntura asociada a la carbamazepina puede ser más eficaz que la carbamazepina aislada, aunque la calidad metodológica de muchos de esos estudios limita la solidez de las conclusiones. Se requieren ensayos clínicos de mejor calidad.
En la práctica clínica, la acupuntura puede considerarse como complemento al tratamiento farmacológico, sobre todo en pacientes que buscan reducir la dosis de carbamazepina (y, por tanto, los efectos adversos) o como parte de un abordaje multimodal. No debe sustituir al tratamiento farmacológico establecido.
Pronóstico
La neuralgia del trigémino es una afección crónica con un curso típicamente fluctuante. Inicialmente, los pacientes presentan períodos de remisión espontánea que pueden durar meses o años. Con el paso del tiempo, las remisiones tienden a acortarse y el dolor puede volverse más refractario al tratamiento.
Con un tratamiento farmacológico adecuado, la mayoría de los pacientes alcanza un control satisfactorio del dolor. Sin embargo, hasta el 50 % de los pacientes acaba haciéndose refractario a la medicación y requiere procedimientos quirúrgicos. La descompresión microvascular ofrece las mejores tasas de alivio a largo plazo (80-90 % al inicio y un 70 % que mantiene el beneficio a los 10 años).
El impacto psicológico es significativo — la depresión y la ansiedad son frecuentes y deben evaluarse y tratarse de forma activa. El apoyo psicológico es una parte importante del manejo global.
Mitos y hechos
Mito frente a hecho
El dolor en la cara probablemente sea dental o sinusitis.
La neuralgia del trigémino tiene un patrón muy específico — paroxismos tipo descarga con zonas gatillo. Muchos pacientes pasan por extracciones dentales innecesarias antes del diagnóstico correcto.
Los analgésicos comunes resuelven la neuralgia del trigémino.
Los analgésicos comunes y los antiinflamatorios son ineficaces. Anticonvulsivos como la carbamazepina son el tratamiento estándar, pues actúan sobre los canales iónicos responsables de las descargas ectópicas.
La cirugía siempre es necesaria.
La mayoría de los pacientes se controla con medicamentos. La cirugía se reserva para casos refractarios al tratamiento farmacológico — alrededor del 30-50 % de los pacientes a lo largo de la vida.
La neuralgia del trigémino es estrés emocional.
Tiene una base anatómica clara en la mayoría de los casos — compresión neurovascular de la raíz del trigémino. No es una manifestación psicosomática, aunque el estrés pueda exacerbar los síntomas.
Cuándo buscar ayuda
Preguntas frecuentes
Preguntas Frecuentes
La neuralgia del trigémino clásica puede controlarse de forma muy eficaz y, en muchos casos, tratarse de manera definitiva con cirugía. La descompresión microvascular (procedimiento de Jannetta) — que separa el vaso compresor de la raíz del nervio — ofrece alivio completo en el 80-90 % de los pacientes con un resultado duradero (un 70 % libre de dolor a los 10 años). Las alternativas menos invasivas, como la rizotomía percutánea y la radiocirugía (Gamma Knife), son opciones para pacientes que no pueden someterse a cirugía abierta.
La neuralgia del trigémino se debe a descargas eléctricas ectópicas en fibras nerviosas desmielinizadas — un mecanismo neuropático que no se bloquea con analgésicos comunes (paracetamol, ibuprofeno) ni con opioides en dosis habituales. Los anticonvulsivos como la carbamazepina y la oxcarbazepina actúan bloqueando los canales de sodio dependientes de voltaje y suprimen las descargas ectópicas. Por eso son el tratamiento de primera línea.
La descompresión microvascular es una craneotomía de bajo riesgo en manos experimentadas, pero no está exenta de complicaciones. Los riesgos incluyen sordera ipsilateral (1-3 %), debilidad facial (rara), fuga de líquido cefalorraquídeo y, muy infrecuentemente, ictus o muerte. El riesgo es mayor en pacientes ancianos o con comorbilidades importantes. El balance riesgo-beneficio resulta favorable en pacientes jóvenes con compresión neurovascular documentada en la RM y sin contraindicaciones quirúrgicas.
La carbamazepina puede utilizarse a largo plazo cuando esté clínicamente indicada. Sin embargo, exige monitorización periódica con hemograma y función hepática — en raras ocasiones puede causar agranulocitosis (descenso grave de leucocitos) o hepatotoxicidad. Además, presenta múltiples interacciones medicamentosas y puede provocar hiponatremia (sodio bajo), sobre todo en personas mayores. La dosis debe ajustarse a la mínima eficaz. Pueden plantearse intentos periódicos de retirada en los períodos de remisión.
Algunos estudios, sobre todo de centros asiáticos, sugieren que la acupuntura asociada a la carbamazepina puede tener una eficacia superior a la carbamazepina aislada en desenlaces sintomáticos — aunque la calidad metodológica de los estudios es heterogénea. Cualquier decisión sobre la dosis de carbamazepina corresponde al neurólogo tratante: la acupuntura puede actuar como terapia complementaria, pero no sustituye al anticonvulsivo ni autoriza al paciente o al acupunturista a reducir la medicación por cuenta propia. En casos con buen control clínico combinado, el neurólogo puede valorar un ajuste de dosis de forma gradual y monitorizada.
La incidencia aumenta con la edad porque la compresión neurovascular es progresiva — la arteriosclerosis y el alargamiento y la tortuosidad de las arterias cerebrales con la edad incrementan la probabilidad de contacto vascular con la raíz del trigémino. Además, la vaina de mielina en la zona de entrada de la raíz sufre cambios con el envejecimiento, lo que la hace más vulnerable al daño por compresión crónica. Los casos en personas jóvenes (sobre todo por debajo de los 40 años) siempre exigen investigar causas secundarias.
Las zonas gatillo son muy individuales y variables entre pacientes. Los estímulos comunes que desencadenan paroxismos incluyen: tacto leve en la cara, cepillado de dientes, masticación, habla, beso, viento frío en el rostro y afeitado. Un mismo estímulo puede desencadenar crisis en algunos momentos y en otros no — esto se debe al período refractario que existe tras cada paroxismo y a la variabilidad de la excitabilidad neuronal a lo largo del día. Muchos pacientes evitan cepillar determinados dientes o masticar de un lado.
La neuralgia del trigémino clásica es estrictamente unilateral. La neuralgia bilateral es rara y debe hacer pensar siempre en esclerosis múltiple — las placas desmielinizantes pueden afectar la raíz trigeminal en ambos lados. Los casos bilaterales requieren RM con protocolo específico para esclerosis múltiple y potenciales evocados. La presencia de neuralgia trigeminal bilateral sin causa secundaria identificada es muy infrecuente.
Sí. El impacto de la neuralgia del trigémino sobre la calidad de vida es devastador — la anticipación del dolor al hablar, comer o tocarse el rostro puede llevar a aislamiento social, desnutrición y depresión grave. Se ha documentado ideación suicida en casos sin tratamiento adecuado, lo que dio lugar al término histórico de «tic douloureux». El apoyo psicológico forma parte integral del manejo. El tratamiento eficaz del dolor mejora habitualmente de forma significativa el estado emocional.
El diagnóstico es clínico — se basa en la historia típica de paroxismos en forma de descarga en la cara con zonas gatillo. Sin embargo, la RM del encéfalo con secuencias específicas (FIESTA o CISS) está indicada en todos los pacientes para: (1) documentar la compresión neurovascular (orienta la decisión quirúrgica) y (2) descartar causas secundarias como tumores y esclerosis múltiple. La exploración neurológica debe ser normal en la forma clásica. El hallazgo de un déficit sensitivo en el territorio del trigémino motiva una investigación adicional.
Leia Também
Aprofunde seu conhecimento com artigos relacionados