¿Qué es la neuralgia posherpética?
La neuralgia posherpética (NPH) es un dolor neuropático crónico que persiste o aparece en la zona afectada por el herpes zóster (culebrilla) tras la resolución de las lesiones cutáneas. Se define como el dolor que persiste durante más de 90 días después del inicio del exantema del herpes zóster.
El herpes zóster está causado por la reactivación del virus varicela-zóster (VVZ), que permanece latente en los ganglios sensitivos tras la varicela. La reactivación produce inflamación y daño neuronal en el ganglio y en el nervio, y puede dar lugar a un dolor neuropático persistente incluso tras la curación de las lesiones cutáneas.
La NPH es la complicación más habitual del herpes zóster y representa uno de los modelos más estudiados de dolor neuropático en medicina. El dolor puede ser extremadamente debilitante y afectar al sueño, al estado de ánimo y a la funcionalidad, sobre todo en adultos mayores.
Daño neural
El virus produce inflamación y destrucción de neuronas sensitivas, lo que da lugar a dolor neuropático por sensibilización periférica y central.
Persistencia
El dolor persiste durante meses o años tras la curación de las lesiones cutáneas. Cuanto mayor es la edad, mayor es el riesgo y la duración.
Prevención posible
La vacuna contra el herpes zóster reduce de forma significativa el riesgo tanto de herpes zóster como de NPH.
Epidemiología
La incidencia de la NPH aumenta de manera notable con la edad. Mientras que menos del 5 % de los pacientes con herpes zóster por debajo de los 60 años desarrollan NPH, la tasa sube al 20-30 % en los pacientes mayores de 70 años. Otros factores de riesgo incluyen la intensidad del dolor agudo, la gravedad del exantema, la inmunosupresión y la presencia de pródromo doloroso antes de la aparición de las lesiones.
Fisiopatología
La NPH es consecuencia del daño inflamatorio y neurodegenerativo causado por el virus varicela-zóster en las neuronas sensitivas del ganglio dorsal y en las fibras nerviosas periféricas. La reactivación viral provoca una ganglionitis intensa, con necrosis neuronal, desmielinización y fibrosis del nervio afectado.
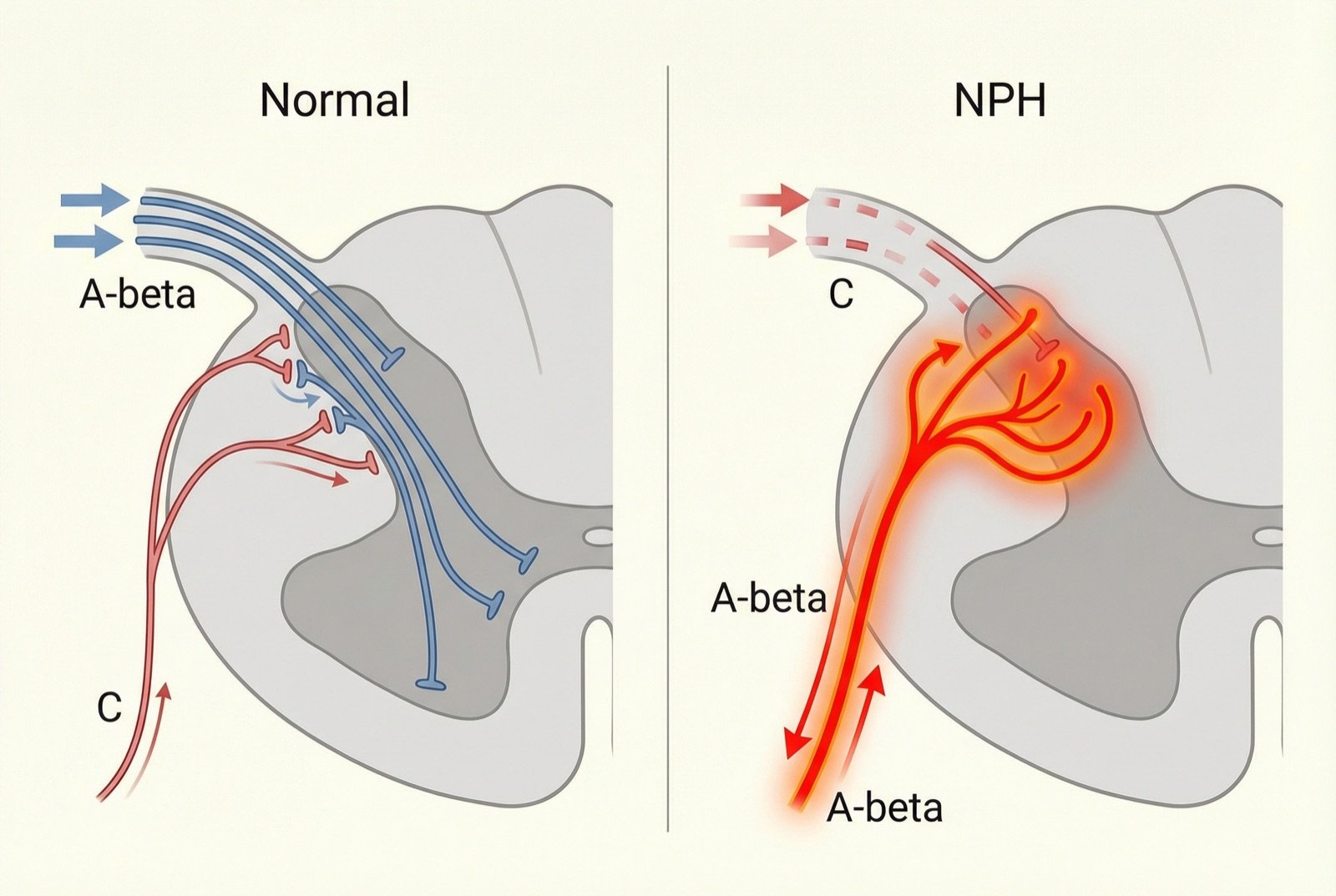
Convergen tres mecanismos neuropáticos: sensibilización periférica (los nociceptores remanentes se vuelven hiperexcitables), sensibilización central (las neuronas del asta dorsal de la médula se vuelven hiperactivas debido al estímulo nociceptivo prolongado) y desaferentación (la pérdida de fibras sensitivas conduce a una reorganización aberrante de los circuitos medulares).

La alodinia (dolor provocado por estímulos normalmente inocuos, como el roce de la ropa) se explica por la reorganización sináptica: cuando las fibras C (dolor) se destruyen, las fibras A-beta (tacto leve) pasan a hacer sinapsis en las láminas del asta dorsal habitualmente destinadas al dolor, de modo que el tacto leve se percibe como dolor.
Síntomas
La NPH se manifiesta con dolor en la distribución del dermatoma del nervio afectado por el herpes zóster. Los dermatomas torácicos son los más habituales, seguidos por la rama oftálmica del nervio trigémino. El dolor puede adoptar distintos patrones, que con frecuencia coexisten en el mismo paciente.
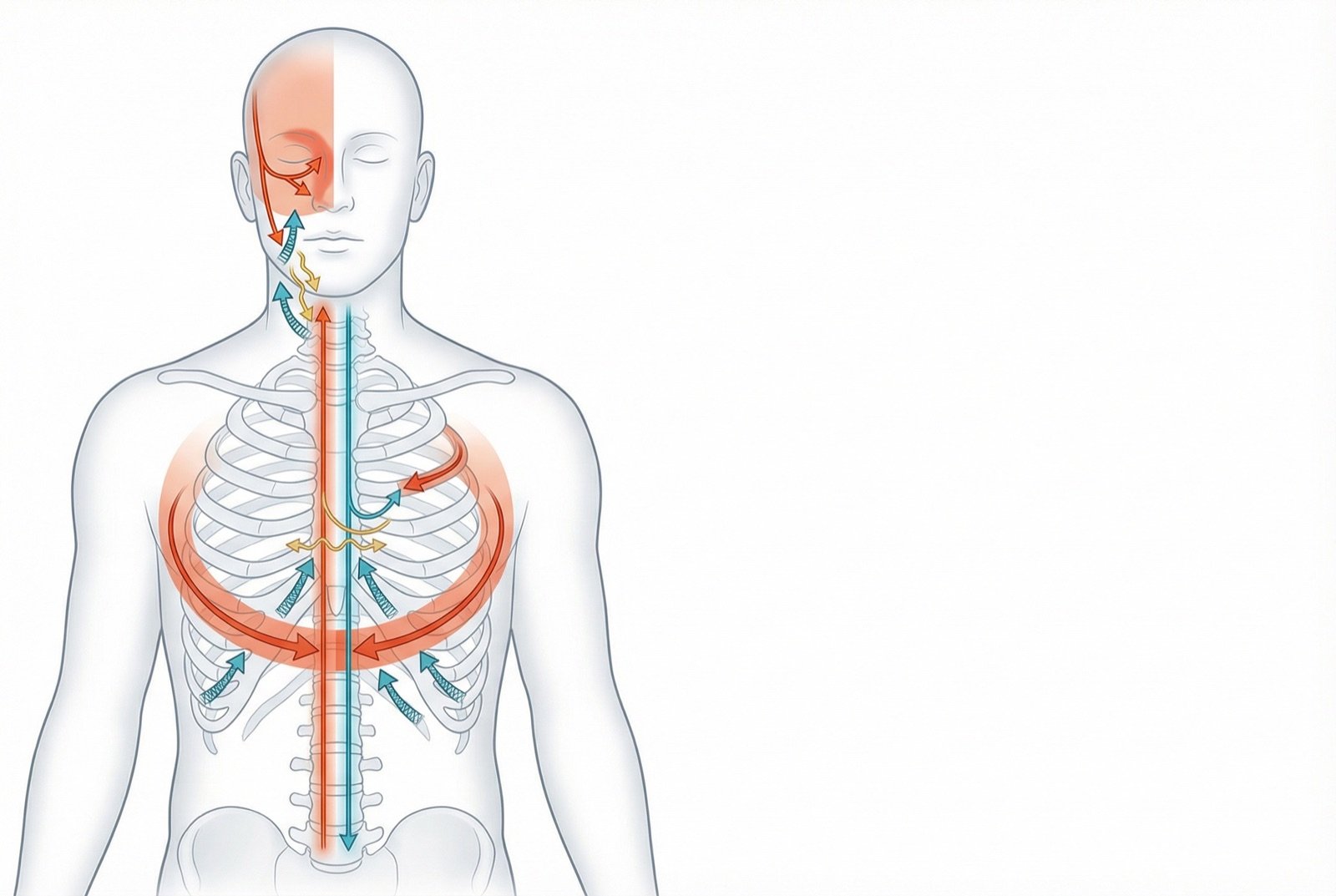
🔍Patrones de dolor en la NPH
Dolor continuo, tipo quemazón profunda en el dermatoma afectado. Es el patrón más habitual y se asocia a la actividad espontánea de los nociceptores lesionados.
Choques eléctricos o pinchazos intermitentes superpuestos al dolor constante. Son consecuencia de descargas ectópicas en fibras nerviosas dañadas.
Dolor provocado por el tacto leve — ropa, sábanas, viento. Está presente en el 50-90 % de los pacientes. Extremadamente incapacitante — puede impedir el uso de ropa en la zona afectada.
Respuesta exagerada a estímulos dolorosos — un pinchazo se percibe como dolor intenso.
Paradójicamente, hay reducción de la sensibilidad táctil en la misma zona del dolor. «Duele y a la vez está adormecida» es una queja típica.
Picor intenso y persistente en la zona afectada, que puede ser tan incapacitante como el dolor. Está presente en el 30-40 % de los pacientes.
Diagnóstico
El diagnóstico de la NPH es clínico, basado en el antecedente de herpes zóster previo y en un dolor neuropático persistente en la distribución dermatómica correspondiente. La presencia de cicatrices residuales del herpes zóster en la zona dolorosa confirma el diagnóstico.
En casos atípicos o sin antecedente claro de exantema, el diagnóstico puede ser más difícil. En raras ocasiones, el herpes zóster puede causar dolor sin lesiones cutáneas visibles (zóster sine herpete), por lo que requiere confirmación serológica o por PCR. Las pruebas complementarias son útiles para excluir diagnósticos diferenciales.
🏥Diagnóstico de la neuralgia posherpética
Fonte: International Association for the Study of Pain (IASP)
Criterios diagnósticos
- 1.Dolor neuropático en la distribución de uno o más dermatomas
- 2.Persistencia durante más de 90 días tras el inicio del exantema del herpes zóster
- 3.Antecedente documentado o referido de herpes zóster
- 4.Evidencia de cicatrices residuales en la zona afectada (frecuente)
Valoración complementaria
- 1.Mapeo del área de dolor, alodinia e hipoestesia
- 2.Pruebas sensoriales cuantitativas (QST) en centros especializados
- 3.Escalas de dolor: EVA, DN4 (cuestionario de dolor neuropático)
- 4.Valoración del impacto funcional y psicológico
Diagnóstico diferencial
La NPH debe diferenciarse de otras causas de dolor neuropático regional, sobre todo cuando el antecedente de herpes zóster no está claro o los síntomas son atípicos.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Dolor del herpes zóster activo
- Exantema vesicular presente
- Fase aguda de la infección
- Dura días o semanas
Pruebas diagnósticas
- Exploración clínica del exantema
Neuropatía periférica
- Sin antecedente de herpes
- Patrón en guante y calcetín
- Simétrica
Pruebas diagnósticas
- EMG
- Búsqueda de causa sistémica
Costocondritis
Leer más →- Dolor a la palpación de las uniones costocondrales
- Sin exantema
- Sin dermatoma específico
Pruebas diagnósticas
- Exploración física
Dolor de origen visceral
- Angina, úlcera, pleuritis
- Dolor irradiado sin exantema
- Hallazgos sistémicos
- Dolor torácico irradiado = descartar causa cardíaca
Pruebas diagnósticas
- ECG
- Valoración clínica
Fibromialgia regional
Leer más →- Dolor difuso sin dermatoma
- Múltiples puntos dolorosos
- Sin antecedente viral
Pruebas diagnósticas
- Criterios ACR 2010
NPH vs. herpes zóster activo: la transición temporal
La distinción entre el dolor del herpes zóster activo y la NPH es temporal: el herpes zóster activo dura de días a semanas (fase aguda), mientras que la NPH se define como el dolor que persiste durante más de 90 días tras el inicio del exantema. Sin embargo, en la práctica clínica existe una zona intermedia denominada «dolor subagudo» (de 30 a 90 días). El tratamiento antiviral precoz (en las primeras 72 horas) es crucial para la fase aguda y puede reducir de forma modesta el riesgo de NPH. El control intensivo del dolor en la fase aguda también es importante — hay evidencia de que un dolor agudo intenso no controlado favorece la sensibilización central y aumenta el riesgo de NPH.
El zóster sine herpete es una presentación rara en la que el virus produce dolor neuropático dermatómico sin lesiones cutáneas visibles. El diagnóstico es difícil y requiere confirmación por PCR del LCR o serología específica. Debe considerarse en pacientes adultos mayores o inmunodeprimidos con dolor neuropático dermatómico de inicio subagudo.
Dolor visceral y neuropatía periférica: evitar confusiones diagnósticas
La NPH torácica puede confundirse con dolor de origen cardíaco, pleural o gástrico. En ausencia de exantema activo o de cicatrices visibles, y ante un dolor torácico en banda, es obligatorio excluir causas viscerales — sobre todo angina inestable cuando la distribución corresponde al dermatoma T1-T4 izquierdo. El ECG y la valoración clínica orientada son indispensables. La presencia de alodinia (dolor al roce leve de la ropa), de hipoestesia concomitante y de cicatrices residuales en la zona dolorosa apoyan claramente el diagnóstico de NPH.
La neuropatía periférica diabética o alcohólica tiene una distribución simétrica en «guante y calcetín», sin el patrón dermatómico unilateral de la NPH y sin antecedente de herpes zóster. La fibromialgia causa dolor difuso y generalizado, sin un dermatoma específico y sin el antecedente viral característico. En pacientes con NPH que presentan hipersensibilidad generalizada concomitante hay que considerar la sensibilización central y la fibromialgia secundaria.
Acupuntura en el contexto de la NPH
La acupuntura médica es especialmente relevante en la NPH por su capacidad de modular múltiples mecanismos neuropáticos de forma simultánea: sensibilización periférica, sensibilización central y disfunción de las vías descendentes inhibitorias. La punción perilesional (alrededor de la zona afectada, evitando la punción directa sobre cicatrices muy sensibles) combinada con puntos distales en los meridianos correspondientes es un abordaje habitual. La electroacupuntura a baja frecuencia (2 Hz) promueve la liberación de beta-endorfinas y resulta especialmente útil para el dolor constante urente.
La acupuntura puede ser especialmente valiosa en pacientes adultos mayores con NPH, en quienes los medicamentos convencionales (tricíclicos, gabapentinoides) provocan a menudo efectos adversos problemáticos como sedación, mareo, caídas y retención urinaria. Como terapia complementaria integrada en un plan multimodal, puede contribuir a un mejor control sintomático — cualquier ajuste de dosis de la medicación debe consultarse y conducirse con el médico responsable (neurólogo/médico del dolor), nunca por el paciente por su cuenta ni por el acupuntor. La acupuntura no sustituye a la gabapentina, la pregabalina, los tricíclicos ni a la lidocaína tópica en el tratamiento de la NPH.
Tratamiento
El tratamiento de la NPH a menudo requiere combinar varias terapias, ya que ningún agente aislado proporciona alivio completo en la mayoría de los pacientes. El objetivo es reducir el dolor a niveles tolerables y mejorar la funcionalidad y el sueño.
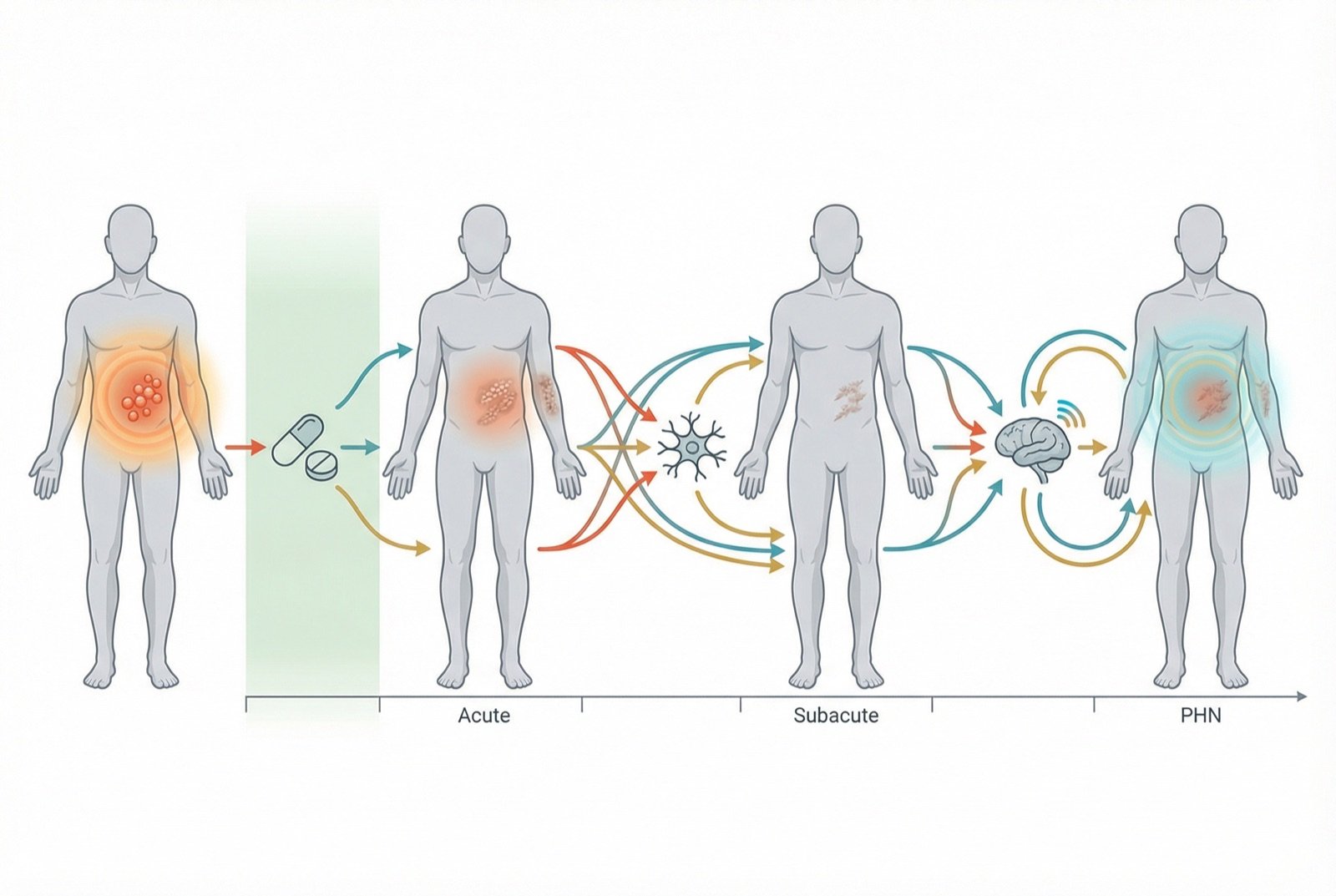
TRATAMIENTO FARMACOLÓGICO DE LA NPH
| CLASE | EJEMPLOS | NNT | EFECTOS ADVERSOS PRINCIPALES |
|---|---|---|---|
| Ligandos alfa-2-delta | Gabapentina, pregabalina | 4-7 | Somnolencia, mareo, edema periférico |
| Antidepresivos tricíclicos | Amitriptilina, nortriptilina | 3-5 | Sequedad de boca, estreñimiento, somnolencia, retención urinaria |
| IRSN | Duloxetina, venlafaxina | 5-10 | Náuseas, mareo, cefalea |
| Lidocaína tópica (apósito al 5 %) | Versatis (apósito) | 4-5 | Reacción cutánea local — efectos sistémicos mínimos |
| Capsaicina tópica (apósito al 8 %) | Qutenza | 7-10 | Dolor/quemazón local intenso en la aplicación; alivio durante 3 meses |
| Opioides | Tramadol, oxicodona | 3-4 | Estreñimiento, sedación, riesgo de dependencia — tercera línea |
Gabapentina o pregabalina (titulación gradual) O antidepresivo tricíclico (amitriptilina/nortriptilina a dosis baja). Lidocaína tópica para alodinia localizada. A menudo es necesaria la combinación de un fármaco sistémico con uno tópico.
Combinación de primera línea: gabapentinoide + tricíclico. Capsaicina tópica (apósito al 8 %) — aplicación en consulta con analgesia previa. Duloxetina si hay contraindicación a los tricíclicos.
Tramadol u opioides fuertes en casos graves. Bloqueos nerviosos con corticoide/anestésico local. Neuromodulación (TENS, estimulación medular en casos seleccionados).
Acupuntura como tratamiento
La acupuntura es una opción complementaria para la NPH, con mecanismos que incluyen la activación de las vías descendentes inhibitorias del dolor, la liberación de endorfinas y encefalinas, la modulación de la sensibilización central y la reducción de la neuroinflamación local.
El abordaje combina la punción perilesional (alrededor de la zona afectada, no directamente sobre las cicatrices sensibles), puntos distales en los meridianos correspondientes y electroacupuntura a frecuencias específicas. La estimulación eléctrica a baja frecuencia (2 Hz) promueve la liberación de beta-endorfinas, mientras que la alta frecuencia (100 Hz) estimula la liberación de dinorfinas.
La acupuntura puede resultar especialmente útil en pacientes con NPH que presentan intolerancia o respuesta insatisfactoria a los medicamentos convencionales — en ese contexto actúa como adyuvante dentro del plan multimodal conducido por el médico responsable. Las eventuales reducciones de dosis o cambios de medicación solo debe realizarlos el neurólogo/médico del dolor tras la valoración clínica; la acupuntura no sustituye a los gabapentinoides, los tricíclicos, la lidocaína tópica ni la capsaicina tópica prescritos para la NPH.
Pronóstico y prevención
La NPH es autolimitada en la mayoría de los casos, pero la duración es variable. Aproximadamente el 50 % de los pacientes presenta resolución en el plazo de 1 año, pero entre el 10 y el 25 % puede tener dolor persistente durante más de 5 años, sobre todo adultos mayores con cuadros iniciales más graves.
La prevención es la estrategia más eficaz. La vacuna recombinante contra el herpes zóster (Shingrix) demostró una eficacia cercana al 90 % en la prevención del herpes zóster en los estudios pivotales (ZOE-50/ZOE-70, con seguimiento de 2-4 años), con una eficacia en la prevención de la NPH de magnitud similar. Los datos de seguimiento ampliado muestran una reducción gradual de la protección con los años. El tratamiento antiviral precoz del herpes zóster (valaciclovir, famciclovir, en las primeras 72 horas del exantema) reduce la duración y la gravedad del dolor agudo y puede reducir de forma modesta el riesgo de NPH.
Mitos y hechos
Mito frente a hecho
El dolor tras un herpes zóster siempre desaparece solo.
Aunque la mayoría de los casos de dolor agudo del herpes zóster se resuelven en semanas, la NPH puede persistir durante meses o años. En adultos mayores, el riesgo de dolor prolongado es significativo y justifica un tratamiento precoz e intensivo.
Mito frente a hecho
Si la piel ya cicatrizó, no puede ser NPH.
La NPH es un dolor neuropático causado por el daño en las fibras nerviosas, no en la piel. Las lesiones cutáneas cicatrizan, pero el daño neural puede persistir. La presencia de cicatrices residuales en la zona dolorosa es, en realidad, una pista diagnóstica.
Mito frente a hecho
El herpes zóster solo aparece una vez en la vida.
Aunque es infrecuente, la recurrencia del herpes zóster puede producirse, sobre todo en pacientes inmunodeprimidos. Los estudios muestran una tasa de recurrencia del 1-6 % a lo largo de la vida. La vacunación tras un episodio de herpes zóster se recomienda para prevenir recurrencias.
Cuándo buscar ayuda
Preguntas frecuentes
Preguntas Frecuentes
La NPH es consecuencia del daño permanente en las fibras nerviosas sensitivas, no en la piel. El virus varicela-zóster provoca inflamación y necrosis en los ganglios dorsales y nervios periféricos durante la fase aguda. Incluso tras la curación cutánea, las neuronas dañadas quedan hiperexcitables (sensibilización periférica) y el sistema nervioso central se reorganiza de forma anómala (sensibilización central), generando un dolor persistente sin estímulo activo. Es la misma razón por la que duelen los miembros fantasma en personas amputadas.
El tratamiento antiviral precoz (valaciclovir, famciclovir en las primeras 72 horas del exantema) reduce la duración y la gravedad del dolor agudo y puede reducir de forma modesta el riesgo de NPH. Sin embargo, no elimina por completo el riesgo. La vacuna Shingrix es altamente eficaz en la prevención — con una eficacia cercana al 90 % frente al herpes zóster en los estudios pivotales de 2-4 años, y de magnitud similar frente a la NPH. La protección disminuye gradualmente con los años. La prevención primaria mediante vacunación es la estrategia más eficaz disponible.
Los medicamentos de primera línea para la NPH son: ligandos alfa-2-delta (gabapentina o pregabalina), antidepresivos tricíclicos (amitriptilina o nortriptilina a dosis baja) y lidocaína tópica (apósito al 5 %) para alodinia localizada. En la práctica suele ser necesaria la combinación de un agente sistémico con uno tópico. La capsaicina tópica de alta concentración (apósito al 8 %) proporciona alivio hasta durante 3 meses tras una única aplicación. Los opioides quedan reservados para casos refractarios.
Sí. Cuando el herpes zóster afecta a la rama oftálmica del nervio trigémino — la forma más grave —, la NPH puede causar dolor facial intenso y persistente, descrito a menudo como «quemazón continua» o «choques en el ojo y la frente». La NPH trigeminal puede ser extremadamente incapacitante. En casos graves con afectación ocular, existe riesgo de complicaciones visuales permanentes. El tratamiento antiviral precoz y el seguimiento oftalmológico son esenciales en la fase aguda del herpes zóster oftálmico.
La NPH en sí no es transmisible — es un daño neural, no una infección activa. El herpes zóster activo (con ampollas) puede transmitir el virus varicela-zóster a personas que nunca han tenido varicela ni vacunación, lo que les causaría varicela (no herpes zóster). En la fase de NPH (tras la curación de las ampollas), no hay virus activo en la piel y no existe riesgo de transmisión.
La duración es muy variable. Aproximadamente el 50 % de los pacientes presenta resolución en el plazo de 1 año. Sin embargo, entre el 10 y el 25 % de los pacientes, sobre todo adultos mayores, puede tener dolor persistente durante más de 5 años o de forma indefinida. Los factores asociados con una NPH más prolongada incluyen: edad avanzada, dolor agudo intenso, exantema extenso, afectación del trigémino e inmunosupresión. El tratamiento precoz e intensivo del dolor agudo es la mejor estrategia para reducir la probabilidad de NPH crónica.
Sí. Tras un episodio de herpes zóster, la inmunidad puede disminuir con el tiempo y, aunque es poco frecuente, la recurrencia es posible. La vacuna Shingrix se recomienda en adultos mayores de 50 años que ya han tenido herpes zóster, ya que puede prevenir recurrencias y reducir la gravedad de nuevos episodios. Se recomienda esperar al menos 6-12 meses tras el episodio de zóster antes de vacunar.
La alodinia es el dolor provocado por estímulos normalmente inocuos — el roce leve de la ropa, las sábanas o el viento causa dolor intenso. Está presente en el 50-90 % de los pacientes con NPH y a menudo es el síntoma más incapacitante. La lidocaína tópica (apósito al 5 %) es una opción de primera línea para la alodinia localizada; su disponibilidad en algunos países es limitada en determinados contextos. Las cremas de amitriptilina y ketamina tópicas también pueden resultar útiles.
La acupuntura tiene evidencia preliminar de beneficio en la NPH, con estudios que muestran una reducción en las escalas de dolor (EVA) en comparación con el tratamiento farmacológico aislado. Es especialmente relevante en pacientes adultos mayores con intolerancia a los medicamentos convencionales. El médico acupuntor utiliza la punción perilesional, los puntos distales en los meridianos correspondientes y la electroacupuntura, con el objetivo de activar las vías descendentes inhibitorias del dolor y reducir la sensibilización central.
Sí. El daño neuronal causado por el virus varicela-zóster puede ser permanente. Los estudios con biopsia cutánea de pacientes con NPH demuestran una reducción significativa de la densidad de las fibras nerviosas intraepidérmicas en la zona afectada, lo que confirma la pérdida neuronal. Esto explica la paradoja clínica de la NPH: dolor intenso (por las fibras remanentes hipersensibilizadas) que coexiste con hipoestesia (reducción de la sensibilidad por la pérdida de fibras). La recuperación es posible en algunos pacientes, pero en otros el daño es irreversible.
Leia Também
Aprofunde seu conhecimento com artigos relacionados