¿Qué es la parálisis de Bell?
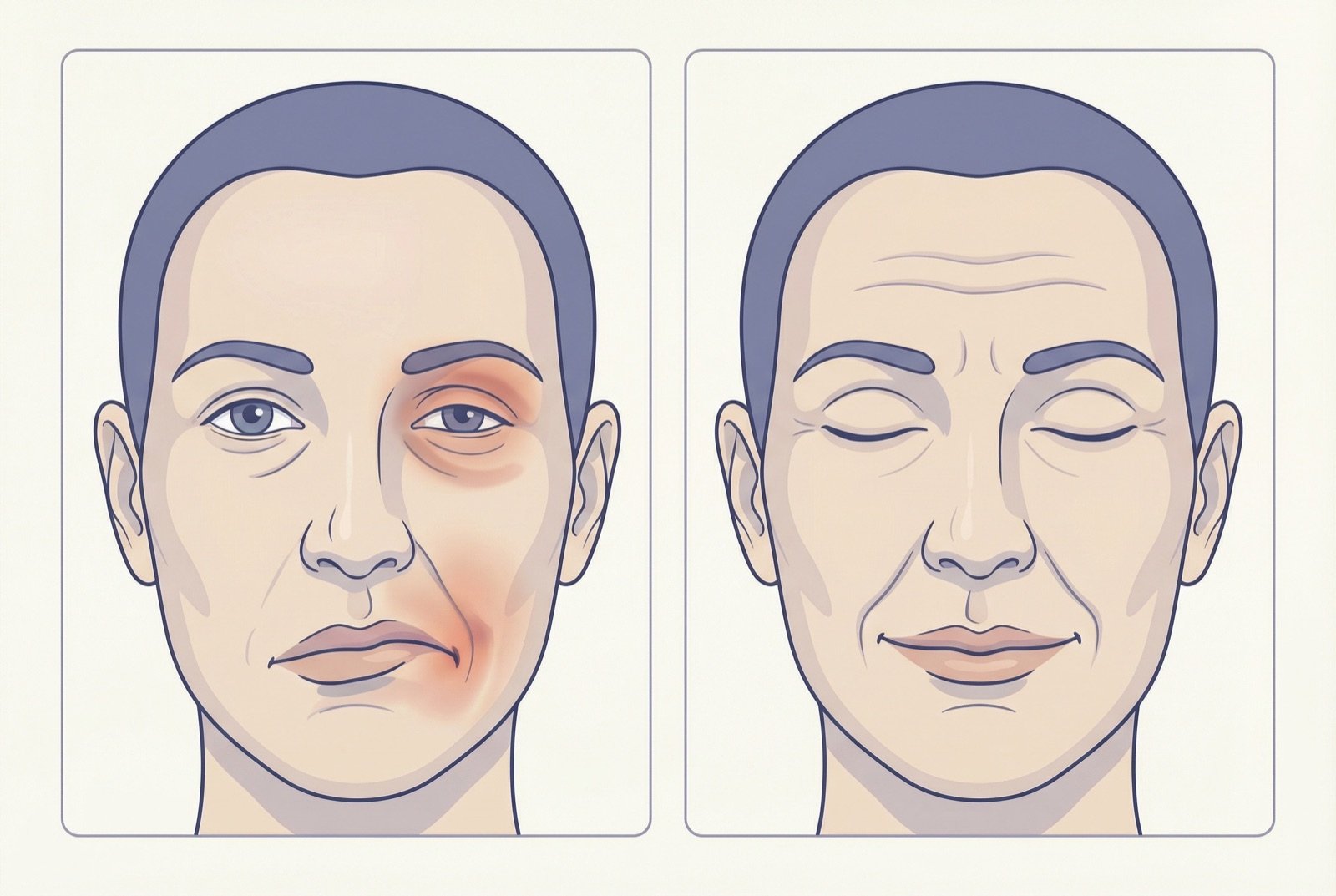
La parálisis de Bell es una parálisis facial periférica aguda, idiopática (sin causa identificable), que afecta al nervio facial (VII par craneal) en un lado de la cara. Provoca debilidad o parálisis unilateral de los músculos de la expresión facial, con incapacidad para cerrar el ojo, fruncir la frente y sonreír en el lado afectado.
Es la causa más frecuente de parálisis facial periférica y supone el 60-75 % de todos los casos. Su incidencia es de aproximadamente 20-30 casos por 100 000 personas y año. Puede aparecer a cualquier edad, pero es más frecuente entre los 15 y los 45 años, y afecta por igual a hombres y mujeres.
El inicio es típicamente brusco — el paciente se despierta con la cara «torcida» o nota una progresión rápida de la debilidad facial a lo largo de horas o pocos días. Aunque la experiencia resulta inquietante, la mayoría de los pacientes presenta recuperación espontánea satisfactoria, sobre todo cuando el tratamiento se inicia de forma precoz.
Nervio facial (VII)
El nervio facial controla los músculos de la expresión facial, el lagrimeo, el gusto y la secreción salival. Su lesión causa déficits múltiples.
Inicio agudo
La parálisis alcanza su máximo en 48-72 horas. El tratamiento precoz con corticoides mejora significativamente el pronóstico.
Pronóstico favorable
Cerca del 70 % de los pacientes se recupera por completo sin tratamiento, y hasta el 85-90 % con corticoterapia adecuada.
Fisiopatología
La causa exacta de la parálisis de Bell no está completamente esclarecida, pero la teoría más aceptada implica la reactivación del virus del herpes simple tipo 1 (VHS-1) en el ganglio geniculado del nervio facial. El virus, latente en el ganglio tras la infección primaria, se reactiva y provoca inflamación y edema del nervio.
El nervio facial recorre un trayecto largo en un canal óseo rígido (canal de Falopio) en el hueso temporal. Cuando el nervio se inflama y se edematiza, queda comprimido dentro de ese canal inextensible, lo que produce compresión isquémica y desmielinización. La gravedad de la compresión determina el grado de lesión nerviosa y el pronóstico.

Grados de lesión nerviosa
En la neuroapraxia (la forma más leve), solo hay bloqueo de la conducción por desmielinización segmentaria, sin lesión axonal. La recuperación es completa en semanas. En la axonotmesis hay degeneración axonal, pero el endoneuro está conservado — la recuperación se produce por regeneración axonal a lo largo de los tubos endoneurales intactos y puede tardar meses.
Cuando hay degeneración axonal significativa, la regeneración nerviosa puede ser incompleta o aberrante y dar lugar a sincinesias (movimientos involuntarios asociados) — por ejemplo, el ojo se cierra cuando el paciente intenta sonreír, porque axones regenerados se redirigieron a músculos equivocados.
Síntomas
La parálisis de Bell afecta a todas las funciones del nervio facial ipsilateral y produce una combinación característica de déficit motor, sensitivo y autonómico.
Síntomas de la parálisis de Bell
- 01
Parálisis facial unilateral completa
Incapacidad para mover los músculos de la cara de un lado — tanto la frente como la boca. La afectación de la frente diferencia la parálisis periférica de la central.
- 02
Incapacidad para cerrar el ojo
Lagoftalmos — el ojo del lado afectado no se cierra por completo y se expone la esclera (signo de Bell).
- 03
Desviación de la boca hacia el lado sano
Al sonreír o hablar, la boca se desvía al lado no afectado. Dificultad para retener alimentos y líquidos.
- 04
Borramiento del surco nasogeniano
El surco entre la nariz y la comisura bucal desaparece en el lado afectado.
- 05
Alteración del gusto
Disminución o pérdida del gusto en los dos tercios anteriores de la lengua ipsilateral, por afectación de la cuerda del tímpano.
- 06
Hiperacusia
Hipersensibilidad a los sonidos en el oído del lado afectado, por parálisis del músculo del estribo.
- 07
Dolor retroauricular
Dolor detrás del pabellón auricular del lado afectado, que con frecuencia precede a la parálisis en 1-2 días.
- 08
Reducción del lagrimeo
Disminución de la producción ipsilateral de lágrimas, con riesgo de queratopatía por exposición.
Diagnóstico
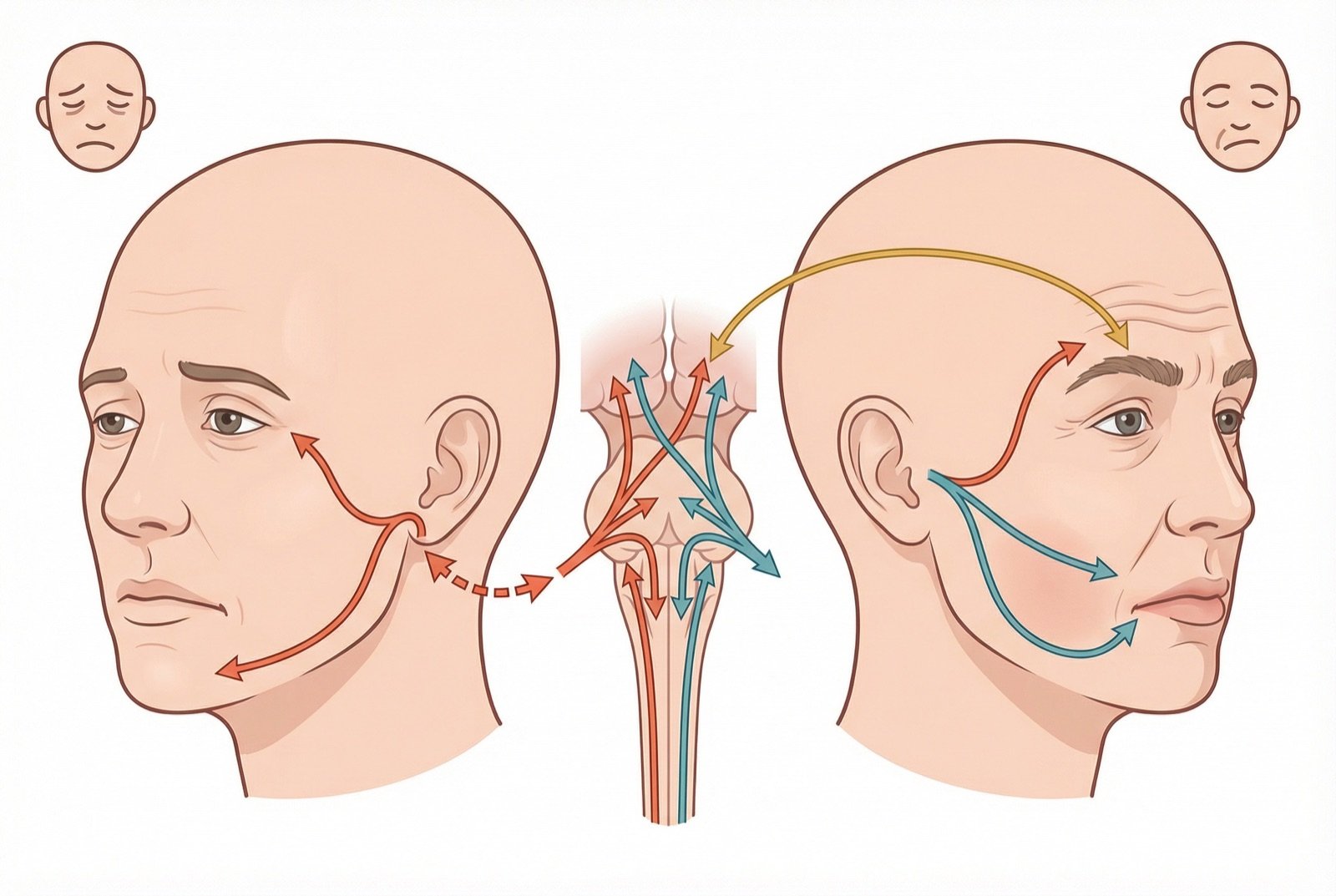
El diagnóstico de la parálisis de Bell es esencialmente clínico y de exclusión. La presentación típica de parálisis facial periférica aguda unilateral, sin otra causa identificable, es suficiente para el diagnóstico. El punto crítico es diferenciar la parálisis periférica de la parálisis facial central.
En la parálisis facial periférica (Bell), toda la hemicara está afectada — el paciente no puede fruncir la frente ni cerrar el ojo del lado afectado. En la parálisis facial central (ACV), la frente queda preservada (por inervación bilateral) y solo se afecta la porción inferior de la cara. Esta distinción es fundamental y urgente.
PARÁLISIS FACIAL PERIFÉRICA FRENTE A CENTRAL
| CARACTERÍSTICA | PERIFÉRICA (BELL) | CENTRAL (ACV) |
|---|---|---|
| Frente | Afectada — no se frunce. | Preservada — se frunce normalmente. |
| Ojo | No cierra (lagoftalmos). | Cierra normalmente o casi. |
| Boca | Desviación hacia el lado sano. | Desviación hacia el lado sano. |
| Otros déficits | En general, ausentes. | Frecuentes (hemiparesia, afasia). |
| Gusto | Puede estar alterado. | Normal. |
| Hiperacusia | Puede estar presente. | Ausente. |
Diagnóstico diferencial
La parálisis de Bell es un diagnóstico de exclusión. Antes de confirmarla, es esencial descartar causas secundarias — algunas de las cuales constituyen urgencias médicas o tienen implicaciones pronósticas y terapéuticas distintas.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Síndrome de Ramsay Hunt
- Vesículas en el oído o el paladar
- Dolor intenso en el oído antes de la parálisis
- Herpes zóster del nervio facial
- El SRH tiene peor pronóstico que la parálisis de Bell — tratar de forma urgente.
Pruebas diagnósticas
- Otoscopia
- PCR para VVZ
ACV con parálisis facial central
- Parálisis facial inferior (frente preservada)
- Otros déficits neurológicos
- Hipertensión / fibrilación auricular
- Frente preservada + otros déficits = ACV — urgencia.
Pruebas diagnósticas
- TC/RM craneal urgente
Otitis media aguda con extensión
- Dolor y fiebre antes de la parálisis
- Otoscopia con signos de infección
Pruebas diagnósticas
- Otoscopia
- TC del temporal
Tumor del nervio facial (hemangioma/schwannoma)
- Parálisis de inicio lento y progresivo
- Sin resolución a los 3 meses
- Espasmo facial precediendo a la parálisis
- Parálisis progresiva sin mejoría = neuroimagen.
Pruebas diagnósticas
- RM del nervio facial
Sarcoidosis (neurosarcoidosis)
- Parálisis bilateral del facial
- Fiebre uveoparotídea (síndrome de Heerfordt)
- Adenopatía hiliar
Pruebas diagnósticas
- ECA sérica
- Radiografía de tórax
- Biopsia
La distinción crítica: parálisis periférica frente a central
La primera y más urgente distinción es entre parálisis facial periférica (Bell) y central (ACV). El signo clínico clave es la afectación de la frente: en la parálisis periférica, el paciente no puede fruncir la frente ni cerrar el ojo — se afecta toda la hemicara. En la parálisis central por ACV, la frente queda preservada porque recibe inervación bilateral desde la corteza motora, y solo se afecta la porción inferior de la cara.
Cualquier parálisis facial con frente preservada debe tratarse como ACV mientras no se demuestre lo contrario — el médico debe buscar activamente otros signos neurológicos (hemiparesia, afasia, disfagia, ataxia), antecedentes de hipertensión o fibrilación auricular, y activar el servicio de urgencias ante la sospecha. El tiempo es crítico en el ACV, y el retraso en su reconocimiento puede costar función neurológica permanente.
Síndrome de Ramsay Hunt: no pasarlo por alto
El síndrome de Ramsay Hunt está causado por la reactivación del virus varicela-zóster en el ganglio geniculado del nervio facial. Clínicamente, se presenta con la tríada de parálisis facial periférica, vesículas herpetiformes en el pabellón auricular o el conducto auditivo externo (zona de Hunt) y otalgia intensa que con frecuencia precede a la parálisis. El gusto puede estar alterado y puede haber hipoacusia o vértigo por afectación del nervio vestibulococlear adyacente.
La distinción con la parálisis de Bell es clínicamente crítica porque el pronóstico del síndrome de Ramsay Hunt es notablemente peor — solo entre el 60 % y el 70 % de los pacientes se recupera por completo, frente al 85-90 % en la parálisis de Bell. Además, el tratamiento es distinto: la combinación de antiviral (valaciclovir) y corticoide es obligatoria y debe iniciarse lo antes posible. El médico debe realizar una otoscopia cuidadosa en todo paciente con parálisis facial.
Cuándo sospechar tumor o enfermedad sistémica
Algunos patrones clínicos deben aumentar la sospecha de causas no virales. Una parálisis facial de evolución lenta y progresiva (sin el pico en 48-72 h típico de la parálisis de Bell), una parálisis sin signos de recuperación a los 3 meses o un espasmo de la hemicara que precede a la parálisis son rasgos sugestivos de un tumor del nervio facial (hemangioma, schwannoma). En esos casos es obligatoria una RM con contraste de todo el trayecto del nervio facial.
La parálisis facial bilateral — incluso secuencial — debe hacer sospechar una enfermedad sistémica: sarcoidosis (síndrome de Heerfordt: fiebre, uveítis, parotiditis y parálisis facial), enfermedad de Lyme en zonas endémicas, síndrome de Guillain-Barré, leucemia o linfoma. La investigación incluye hemograma, ECA sérica, serologías y, en ocasiones, biopsia de glándulas salivales o ganglios linfáticos.
Tratamiento
El tratamiento precoz de la parálisis de Bell mejora significativamente el pronóstico. Los pilares son: corticoterapia precoz, protección ocular y rehabilitación facial.
Corticoides
La prednisona (típicamente 60-80 mg/día durante unos 5 días, seguida de pauta descendente — protocolo definido por el médico) es el tratamiento de primera línea, con sólida evidencia de beneficio cuando se inicia dentro de las 72 horas desde el comienzo de los síntomas (revisiones Cochrane y guías de la AAN). El mecanismo propuesto implica la reducción del edema perineural en el canal de Falopio. Estudios aleatorizados y metaanálisis estiman una ganancia absoluta de alrededor de 10-15 puntos porcentuales en la tasa de recuperación completa con corticoterapia precoz frente a placebo. La dosis y los ajustes son responsabilidad médica.
Antivirales
El papel de los antivirales (valaciclovir, aciclovir) es controvertido. La evidencia actual sugiere que los antivirales por sí solos no son superiores a los corticoides, pero la combinación de antiviral + corticoide puede ofrecer un beneficio adicional en parálisis graves (House-Brackmann V-VI). La mayoría de las guías recomienda valorar la asociación de antivirales a los corticoides en casos moderados a graves.
Protección ocular
La protección del ojo es fundamental. El lagoftalmos (incapacidad para cerrar el ojo) expone la córnea al desecamiento y a la ulceración. Las medidas incluyen lágrimas artificiales frecuentes durante el día, pomada ocular lubricante por la noche, uso de oclusor o cámara húmeda para dormir y gafas de protección frente al viento y al polvo.
Fase aguda (0-72 horas)
Inicio de prednisona y antiviral. Protección ocular intensiva. Valoración para descartar causas secundarias.
Fase subaguda (1-4 semanas)
Pauta descendente de corticoides. Inicio de ejercicios faciales supervisados. ENMG a los 10-14 días para establecer pronóstico.
Fase de recuperación (1-6 meses)
Rehabilitación facial con fisioterapia especializada. Vigilancia de sincinesias. Mantener la protección ocular hasta que se recupere el cierre palpebral.
Secuelas (si aparecen, tras 6 meses)
Tratamiento de las sincinesias con toxina botulínica. Cirugía de reanimación facial en casos de parálisis permanente.
Acupuntura como tratamiento
La acupuntura es una de las terapias complementarias más estudiadas en la parálisis de Bell, en particular en la literatura médica del este de Asia. Las revisiones sistemáticas sugieren un beneficio potencial como adyuvante al tratamiento convencional, aunque la calidad metodológica de muchos estudios disponibles limita la fuerza de las conclusiones.
Los mecanismos propuestos incluyen mejora de la microcirculación local en el nervio facial, modulación de la respuesta inflamatoria a través del sistema nervioso autónomo, estimulación de la regeneración nerviosa mediante factores neurotróficos y facilitación de la reorganización cortical (neuroplasticidad) en el área motora de la cara.
En la práctica clínica, la acupuntura suele utilizarse como complemento del tratamiento farmacológico, iniciada tras la fase aguda (en general, después de la primera semana). El protocolo típico incluye sesiones 2-3 veces por semana en las primeras semanas, con reducción gradual de la frecuencia a medida que avanza la recuperación.
Pronóstico
El pronóstico de la parálisis de Bell suele ser favorable. Sin tratamiento, alrededor del 70 % de los pacientes se recupera por completo. Con corticoterapia precoz, esa tasa asciende al 85-90 %. La recuperación suele iniciarse en 2-4 semanas y se completa en 3-6 meses.
Los factores pronósticos desfavorables incluyen: parálisis completa (House-Brackmann V-VI), edad superior a 60 años, diabetes mellitus, hipertensión arterial, ausencia de recuperación a las 3 semanas y degeneración axonal significativa en la ENMG.
Cerca del 10-15 % de los pacientes presenta secuelas permanentes, siendo las sincinesias las más frecuentes. La recurrencia ocurre en el 7-12 % de los pacientes, y puede afectar al mismo lado o al contralateral. Las recurrencias frecuentes deben hacer sospechar causas alternativas.
Mitos y hechos
Mito frente a hecho
Una parálisis facial siempre es un ACV.
La causa más frecuente de parálisis facial aguda es la parálisis de Bell (periférica), no el ACV. Sin embargo, es esencial diferenciarlas — en la parálisis de Bell se afecta la frente; en el ACV queda preservada.
Está causada por «aire frío» en la cara.
La teoría más aceptada implica la reactivación viral (VHS-1) en el ganglio geniculado. No hay evidencia de que la exposición al frío cause parálisis de Bell.
La parálisis es permanente.
La mayoría de los pacientes (85-90 % con tratamiento adecuado) se recupera por completo. Incluso sin tratamiento, el 70 % presenta recuperación completa espontánea.
Los ejercicios faciales intensos aceleran la recuperación.
Los ejercicios faciales deben ser orientados por un fisioterapeuta especializado. Los ejercicios excesivos o los movimientos forzados pueden aumentar el riesgo de sincinesias. La recuperación debe ser gradual y supervisada.
No hace falta tratamiento porque mejora sola.
Aunque la recuperación espontánea es frecuente, los corticoides iniciados en las primeras 72 horas mejoran significativamente las tasas de recuperación completa y reducen las secuelas.
Cuándo buscar ayuda
Preguntas frecuentes
Preguntas Frecuentes
En la gran mayoría de los casos, no. Con corticoterapia iniciada en las primeras 72 horas, el 85-90 % de los pacientes se recupera por completo. Incluso sin tratamiento, alrededor del 70 % presenta recuperación completa espontánea. La recuperación suele iniciarse en 2-4 semanas y completarse en 3-6 meses. Cerca del 10-15 % de los pacientes queda con secuelas permanentes, principalmente sincinesias (movimientos faciales involuntarios asociados).
Los corticoides reducen el edema del nervio facial dentro del canal óseo rígido (canal de Falopio), lo que disminuye la compresión isquémica. Cuanto antes se controle la inflamación, menor será el daño axonal sufrido por el nervio. Tras 72 horas, el beneficio de los corticoides disminuye progresivamente. Por eso, una parálisis facial aguda de cualquier causa debe valorarse médicamente con urgencia — sin esperar a «ver si mejora sola».
Sí, la protección ocular es fundamental y no opcional. El lagoftalmos — incapacidad para cerrar el ojo — expone la córnea a desecamiento y ulceración, y puede provocar daño visual permanente. Durante el día, utilice lágrimas artificiales cada 1-2 horas. Por la noche, aplique pomada oftálmica lubricante y cubra el ojo con oclusor o cámara húmeda. Use gafas de sol al aire libre. Esta protección debe mantenerse hasta la recuperación completa del cierre palpebral.
Los ejercicios faciales supervisados por un fisioterapeuta especializado en rehabilitación orofacial pueden ayudar en la recuperación, sobre todo en la fase subaguda. Sin embargo, los ejercicios excesivos o forzados en las primeras semanas pueden aumentar el riesgo de sincinesias — movimientos involuntarios que aparecen cuando los axones se regeneran hacia músculos equivocados. Los ejercicios deben ser suaves y guiados por un profesional cualificado, con indicación y seguimiento del médico responsable.
La acupuntura se utiliza con frecuencia como complemento en la rehabilitación de la parálisis de Bell. Los mecanismos propuestos incluyen mejora de la microcirculación local en el nervio facial, estimulación de la regeneración nerviosa a través de factores neurotróficos y facilitación de la neuroplasticidad cortical. La acupuntura suele iniciarse tras la fase aguda (en general, después de la primera semana) y se combina con los ejercicios faciales. No sustituye a la corticoterapia, que debe ser la primera intervención.
Sí, la recurrencia ocurre en el 7-12 % de los pacientes. Puede afectar al mismo lado o al contralateral. Las recurrencias múltiples (más de dos veces) deben hacer sospechar causas alternativas — hipertensión arterial mal controlada, diabetes, sarcoidosis, enfermedad de Lyme o tumor. Cada episodio de recurrencia tiene, en promedio, un pronóstico ligeramente peor que el anterior en términos de recuperación completa.
La sincinesia es un movimiento facial involuntario que se produce a la vez que un movimiento voluntario — por ejemplo, el ojo se cierra cuando el paciente sonríe, o la comisura labial se mueve cuando parpadea. Aparece cuando los axones regenerados tras una lesión más grave se redirigen a músculos «equivocados». Es la secuela más frecuente de la parálisis de Bell. El tratamiento incluye toxina botulínica tipo A (para relajar los músculos hiperactivos) y biofeedback con fisioterapia especializada.
Sí. Las gestantes presentan un riesgo 3-4 veces mayor de parálisis de Bell, sobre todo en el tercer trimestre y en el período posparto inmediato. Los mecanismos incluyen la inmunosupresión fisiológica del embarazo, la retención hídrica y el aumento de la compresión en el canal de Falopio. El tratamiento con prednisona es seguro durante el embarazo (riesgo B) y debe ofrecerse. Los antivirales se utilizan con precaución (el aciclovir se considera más seguro que el valaciclovir durante la gestación). El pronóstico en gestantes es ligeramente peor que en la población general.
Los primeros signos de recuperación suelen aparecer en 2-4 semanas e incluyen: capacidad para contraer levemente el músculo orbicular (intento de cerrar el ojo), retorno parcial de la sonrisa, recuperación del gusto y reducción de la hiperacusia. La recuperación avanza de forma gradual y desigual — algunos grupos musculares se recuperan antes que otros. La ENMG (electroneuromiografía) realizada a los 10-14 días del inicio puede valorar de forma objetiva el grado de degeneración axonal y aportar información pronóstica.
La parálisis de Bell en niños tiene una presentación clínica similar a la del adulto, pero con un pronóstico, en general, más favorable — tasas de recuperación completa por encima del 90 % en pediatría. El tratamiento con corticoides está indicado en niños mayores de 2 años con parálisis completa, con la misma urgencia que en adultos. La diferencia importante es que las causas secundarias (enfermedad de Lyme, tumor, traumatismo por fórceps en el recién nacido) deben considerarse de forma más activa en niños que en adultos.