¿Qué es PENS?
El PENS (Percutaneous Electrical Nerve Stimulation) —o estimulación eléctrica nerviosa percutánea— es una modalidad de neuromodulación en la que se insertan agujas finas próximas a nervios periféricos o puntos gatillo miofasciales y se conectan a un generador de corriente eléctrica de baja frecuencia. A diferencia del TENS convencional, que aplica la corriente a través de la superficie cutánea, el PENS entrega el estímulo directamente en el plano subcutáneo o perineural, lo que permite una activación más selectiva de fibras nerviosas específicas.
La diferencia respecto al TENS no es solo técnica: la profundidad de la estimulación permite activar preferentemente fibras Aδ (mielinizadas, de conducción rápida) y C (amielínicas, relacionadas con el dolor crónico), con menor interferencia de los tejidos cutáneos de alta impedancia. En la práctica clínica, esto se traduce en un efecto analgésico generalmente más consistente por sesión y con mayor duración, aunque esa ventaja varía según la condición tratada.
La técnica se desarrolló y formalizó en la década de 1990. El estudio seminal de Ghoname et al., publicado en JAMA en 1999, comparó PENS con TENS y con sham en pacientes con lumbalgia crónica y demostró superioridad del PENS en desenlaces de dolor, función y sueño. En algunos contextos, cuando la inserción sigue puntos dermatómicos relacionados con el segmento doloroso, la técnica se describe como «electroacupuntura neurofuncional» —denominación que refleja la proximidad metodológica con la electroacupuntura practicada por médicos acupunturistas.
Estímulo Percutáneo
Agujas finas insertadas en el plano subcutáneo o perineural entregan corriente eléctrica de baja frecuencia directamente cerca del nervio, sin la atenuación cutánea que limita al TENS.
Selectividad Neural
La proximidad al nervio permite activar preferentemente fibras Aδ y C, relevantes para la modulación del dolor crónico y neuropático.
Duración del Efecto
Sesiones de 20-30 min producen analgesia que puede durar de horas a días en condiciones respondedoras, lo que permite protocolos de 6-12 sesiones.

Mecanismo de acción
Los efectos analgésicos del PENS operan en múltiples niveles del sistema nervioso. El primero es la teoría de la puerta del dolor (gate control theory), propuesta por Melzack y Wall en 1965: la activación de fibras mielinizadas de grueso calibre (Aβ) y de fibras Aδ promueve inhibición presináptica de las fibras C en el asta dorsal de la médula, lo que reduce la transmisión de la señal nociceptiva hacia el encéfalo.
El segundo mecanismo implica la liberación de opioides endógenos. Estudios experimentales con modelos animales (revisiones de Han y colaboradores en la literatura de neurofisiología de la acupuntura) sugieren que la frecuencia del estímulo eléctrico puede modular diferencialmente la liberación de neuropéptidos: las frecuencias bajas (2-4 Hz) tenderían a favorecer la liberación de encefalinas y β-endorfina, mientras que las frecuencias altas (80-100 Hz) favorecerían la dinorfina. Esta dependencia de la frecuencia es una de las bases propuestas para la elección de parámetros según el perfil clínico, aunque la extrapolación directa a desenlaces en humanos es limitada.
El tercer mecanismo es la activación de la vía de modulación descendente inhibitoria, que involucra la sustancia gris periacueductal (PAG), el núcleo magno del rafe y proyecciones serotoninérgicas y noradrenérgicas hacia el asta dorsal. Este sistema resulta particularmente relevante en el dolor crónico, en el cual existe una disfunción frecuente de los mecanismos inhibitorios endógenos.
Cascada Neurofisiológica del PENS
Estímulo eléctrico mediante aguja percutánea
Corriente de baja frecuencia (2-100 Hz) entregada cerca del nervio periférico o del punto gatillo.
Activación de fibras Aδ y C
La proximidad al nervio permite el reclutamiento selectivo de fibras mielinizadas finas y amielínicas relevantes para la modulación del dolor.
Inhibición presináptica y liberación de opioides endógenos
Gate control en el asta dorsal de la médula, combinado con la liberación de encefalinas, β-endorfina y serotonina según la frecuencia.
Reducción de la percepción del dolor
La activación de la vía descendente inhibitoria (PAG, rafe magno) consolida el efecto analgésico central y prolonga la duración de la respuesta.
Evidencia científica
La evidencia sobre PENS es heterogénea y dependiente de la condición. La mayor parte de los ensayos clínicos aleatorizados (ECA) disponibles se realizó entre finales de la década de 1990 y mediados de los años 2000, con muestras pequeñas (n < 100) y protocolos variados, lo que limita la fuerza de las conclusiones agregadas.
El estudio pivotal es el de Ghoname et al. (JAMA, 1999): un ECA cruzado con 60 pacientes con lumbalgia crónica, en el cual el PENS resultó superior a TENS y a sham en reducción del dolor, mejora de la función física y calidad del sueño. Ensayos posteriores del mismo equipo (Hamza et al., 2000) investigaron parámetros de frecuencia y duración de la sesión, confirmaron beneficio en lumbalgia crónica y exploraron la aplicación en dolor oncológico y neuropatía diabética dolorosa.
En neuropatía diabética periférica dolorosa, ECA pequeños y series de casos sugieren alivio sintomático, pero no hay metaanálisis Cochrane específico sobre PENS en esta condición, y estimaciones como el NNT varían según el estudio y no deben generalizarse. La última revisión sistemática integral sobre PENS en dolor crónico (publicada hace más de una década) señaló un beneficio modesto y subrayó la necesidad de estudios multicéntricos con muestras mayores, una laguna que aún no se ha cubierto.
Para dolor miofascial, cefalea crónica y dolor postoperatorio, la evidencia se considera baja: predominan los estudios pequeños, sin control sham adecuado, y con heterogeneidad de protocolo. La directriz NICE 2021 sobre dolor crónico primario no recomienda específicamente el PENS por insuficiencia de evidencia de alta calidad, aunque reconoce su potencial en subgrupos seleccionados.
Indicaciones
Las indicaciones del PENS reflejan la evidencia disponible y el perfil fisiopatológico de respuesta. La selección adecuada de pacientes es uno de los factores más importantes para el éxito terapéutico: las condiciones con componente neuropático o miofascial localizado tienden a responder mejor que los cuadros de dolor difuso o predominantemente nociplástico.
Indicaciones del PENS
- 01
Dolor lumbar crónico refractario al tratamiento conservador inicial
Pacientes con lumbalgia crónica que no han respondido al ejercicio terapéutico, la orientación postural y los analgésicos simples; evidencia moderada (Ghoname 1999, Hamza 2000).
- 02
Dolor neuropático localizado
Neuropatía postherpética en territorio delimitado y neuropatía diabética periférica distal simétrica con dolor; evidencia moderada en muestras pequeñas.
- 03
Dolor miofascial con puntos gatillo bien localizados
Síndrome miofascial regional (cervicalgia, lumbalgia miofascial) con puntos gatillo identificables a la palpación; evidencia baja a moderada, frecuentemente combinada con otras modalidades.
- 04
Dolor postoperatorio ortopédico en contextos seleccionados
Como adyuvante en dolor postartroplastia o postartroscopia, para reducir el consumo de opioides en el postoperatorio; evidencia heterogénea.
- 05
Dolor oncológico como adyuvante al manejo farmacológico
Algunos estudios pequeños sugieren beneficio en dolor oncológico localizado; el uso suele integrarse a la escala analgésica de la OMS, no como sustituto.
Cómo se realiza y qué esperar
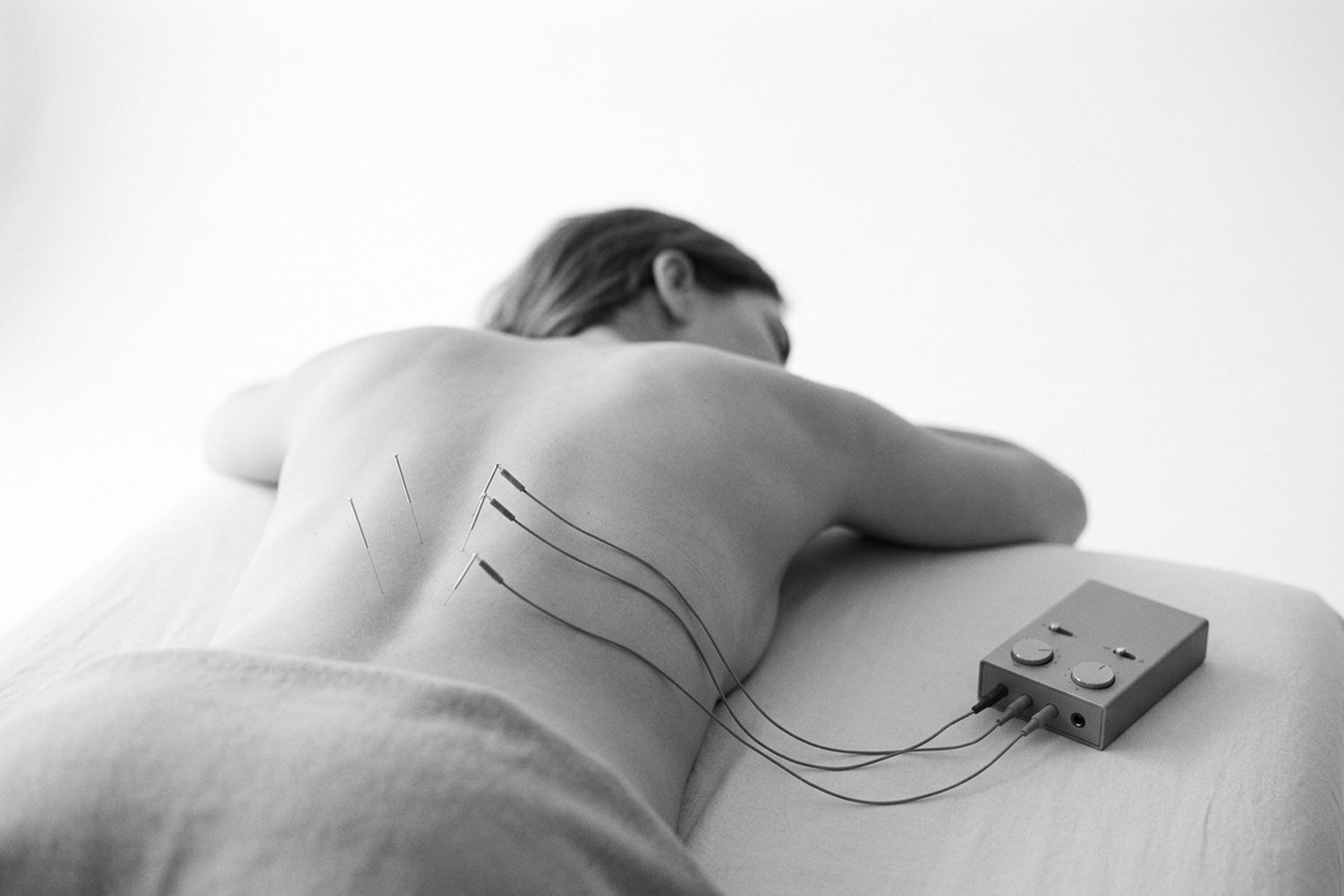
La sesión de PENS se realiza en consultorio, con el paciente posicionado de modo que exponga cómodamente la región a tratar (con frecuencia, decúbito ventral para lumbalgia, decúbito lateral para dolor cervical o de miembros). Tras la antisepsia de la piel, el médico inserta agujas finas estériles (calibre 0,25-0,30 mm) en puntos mapeados según la localización del nervio periférico o del punto gatillo objetivo.
A continuación, las agujas se conectan a un electroestimulador mediante pinzas. La corriente se aumenta gradualmente hasta que el paciente refiera una sensación confortable —descrita habitualmente como hormigueo rítmico, pulsación suave o sensación de «masaje interno». La intensidad debe ser perceptible, pero nunca dolorosa; la reproducción del dolor original durante el ajuste inicial, seguida de confort con pulsación, suele considerarse un buen indicador técnico.
La duración de la sesión es de 20 a 30 minutos. Los primeros efectos analgésicos suelen percibirse después de 2 a 4 sesiones; los pacientes rara vez experimentan mejoría clínicamente relevante en la primera sesión, y esto no debe interpretarse como fracaso precoz. Tras cada sesión, es habitual un dolor local leve o hipersensibilidad en los puntos de inserción durante hasta 24 horas; los hematomas pequeños (< 2 cm) son posibles en el 3-5 % de los casos y remiten espontáneamente.
Protocolo Clínico del PENS
Etapa 1
1 consulta inicialEvaluación médica y mapeo
Consulta con el médico del dolor o con el médico acupunturista: confirmación diagnóstica, exclusión de contraindicaciones, mapeo de los puntos de inserción y definición de los parámetros iniciales (frecuencia, intensidad, duración).
Etapa 2
3-6 semanasSerie inicial de sesiones
Protocolo típico de 6-12 sesiones, realizadas 2 veces por semana. Los parámetros se ajustan en cada sesión según la respuesta clínica y la tolerancia. Se registra el dolor en escala numérica antes y después de cada sesión.
Etapa 3
al final de la serie inicialReevaluación clínica
Tras 4-6 sesiones: evaluación de la respuesta (reducción ≥ 30 % en la escala de dolor, mejora funcional, reducción de analgésicos). Decisión conjunta entre médico y paciente sobre continuidad, ajuste de protocolo o suspensión por respuesta insuficiente.
Etapa 4
individualizadoMantenimiento en respondedores
En pacientes que respondieron, sesiones de mantenimiento mensuales o cada 6-8 semanas, según el retorno de los síntomas. En pacientes sin respuesta, suspensión de la modalidad y reconsideración del plan terapéutico multimodal.
Efectos adversos, riesgos y contraindicaciones
El PENS presenta un perfil de seguridad favorable cuando lo realiza un médico entrenado, con tasas de eventos adversos consistentemente inferiores al 5 % en las series clínicas. No obstante, existen contraindicaciones absolutas y relativas que deben evaluarse rigurosamente antes de iniciar el tratamiento.
EFECTOS ADVERSOS COMUNES DEL PENS (< 5 %)
| EVENTO | FRECUENCIA | CONDUCTA |
|---|---|---|
| Hematoma pequeño en el punto de inserción (< 2 cm) | 3-5 % | Compresión local 2-3 min; remisión espontánea en 3-7 días |
| Dolor local transitorio postsesión | < 24 h en 10-15 % | Analgésico simple si es necesario; suele ser autolimitado |
| Cefalea leve tras la sesión | 1-2 % | Hidratación; analgésico simple; reevaluación de parámetros |
| Síncope vasovagal durante la sesión | < 1 % | Posición supina, monitorización; técnica calmada en pacientes ansiosos |
| Infección en el punto de inserción | Rara (< 0,1 %) | Antibioticoterapia si se confirma; prevención con técnica aséptica |
Limitaciones y lo que aún no se sabe
A pesar del potencial clínico, el PENS afronta limitaciones metodológicas y prácticas que deben considerarse al discutir la técnica con los pacientes. El entusiasmo inicial de los años 1990-2000 no se acompañó de una producción consistente de evidencia de alta calidad en las décadas siguientes, y diversas preguntas clínicas permanecen abiertas.
Mito frente a hecho
El PENS es una «acupuntura moderna» que funciona en cualquier tipo de dolor
La evidencia es específica de cada condición. Beneficio robusto en lumbalgia crónica y neuropatía diabética; modesto o incierto en otras indicaciones. Muchos estudios son pequeños (n < 100) y previos a 2010, lo que justifica considerar la técnica en pacientes seleccionados, no como opción universal.
Como es electroestimulación directa al nervio, los resultados son inmediatos y permiten prescindir de otras terapias
Los primeros efectos analgésicos suelen aparecer entre la 2.ª y la 4.ª sesión, y el beneficio se potencia cuando el PENS se integra a un plan multimodal: ejercicio terapéutico, control del peso, manejo farmacológico adecuado y tratamiento de las comorbilidades psicológicas cuando están presentes.
Lagunas de Evidencia
Entre las principales lagunas: (1) ausencia de ECA multicéntricos recientes con muestras grandes; (2) falta de estandarización de los parámetros de estimulación (frecuencia, intensidad, duración, número de sesiones) entre los distintos protocolos; (3) criterios heterogéneos de selección de pacientes, lo que dificulta la replicación de los resultados; (4) escasez de datos sobre la duración del efecto más allá de 3 meses tras la serie inicial; (5) ausencia de comparaciones directas con otras modalidades de neuromodulación periférica en condiciones específicas.
Asimismo, el acceso limitado es una barrera práctica relevante: el equipamiento no está universalmente disponible en los sistemas públicos ni en muchos servicios de salud privada, el costo por sesión es de moderado a alto, y el número de médicos entrenados en la técnica es restringido en comparación con la oferta de electroacupuntura convencional. Esta realidad operativa influye en la decisión clínica tanto como la evidencia científica.
Relación con la acupuntura médica
El PENS y la acupuntura médica (incluida la electroacupuntura) comparten mecanismos neurofisiológicos comunes: ambas activan fibras Aδ y C, modulan la vía de la puerta del dolor y estimulan la liberación de opioides endógenos. La diferencia principal radica en la selección de los puntos: el PENS prioriza la proximidad anatómica con nervios periféricos o puntos gatillo identificables, mientras que la acupuntura médica utiliza puntos definidos por tradición clínica y por correspondencia neuroanatómica (puntos-nervio, puntos motores, puntos dermatómicos).
En la práctica, ambas técnicas se superponen en diversas situaciones, especialmente cuando la acupuntura se combina con electroestimulación. En cuanto a la evidencia consolidada por condición, la acupuntura médica cuenta con un mayor volumen de metaanálisis disponibles, incluida la recomendación en la directriz NICE 2021 para dolor lumbar crónico y evidencia de calidad moderada en cefalea tensional y migraña crónica. El PENS, por su parte, dispone de evidencia más concentrada en pocas condiciones, pero con un diseño metodológico semejante.
PERFIL DE RESPUESTA: PENS VS. ACUPUNTURA MÉDICA
| CONDICIÓN | PENS | ACUPUNTURA MÉDICA |
|---|---|---|
| Dolor lumbar crónico | Moderada | Moderada-alta (NICE 2021) |
| Neuropatía diabética dolorosa | Moderada | Moderada-baja |
| Dolor miofascial | Moderada | Moderada-alta |
| Cefalea crónica / migraña | Baja | Moderada (metaanálisis Cochrane) |
| Disponibilidad en países hispanohablantes | Limitada | Ampliamente disponible en servicios médicos |
Sobre la combinación de las dos técnicas: en general, no hay ventaja en aplicar PENS y acupuntura médica en el mismo punto y en la misma sesión, pues hay redundancia de mecanismo y mayor riesgo de sobreestimulación local. Las modalidades funcionan mejor como alternativas o en protocolos secuenciales (por ejemplo, una serie de PENS seguida de acupuntura de mantenimiento, o viceversa), según la disponibilidad, el costo, la preferencia del paciente y la respuesta clínica.
En la mayoría de los contextos hispanohablantes, la acupuntura médica ofrece un acceso más amplio y un costo más favorable. Cuando la estimulación eléctrica se considera clínicamente indicada, la electroacupuntura realizada por un médico acupunturista puede cumplir el mismo objetivo terapéutico con evidencia comparable. El PENS sigue siendo una opción relevante en pacientes que no respondieron a la electroacupuntura convencional o en centros con experiencia específica en la técnica.
Cuándo buscar ayuda médica
La decisión de evaluar el PENS como opción terapéutica pasa, en primer lugar, por una valoración médica estructurada de un cuadro de dolor crónico. La búsqueda de neuromodulación no debe ser la primera respuesta al dolor, y tampoco debe postergarse indefinidamente cuando el tratamiento inicial no ha producido mejoría.
Preguntas Frecuentes sobre el PENS
La inserción de las agujas suele ser bien tolerada: las agujas de PENS son finas (0,25-0,30 mm) y la mayoría de los pacientes describe el pinchazo inicial como similar a una acupuntura. Durante la estimulación eléctrica, la sensación es de hormigueo o pulsación rítmica confortable; la intensidad se ajusta junto con el paciente hasta un nivel perceptible pero no doloroso. Un dolor local leve en los puntos de inserción durante hasta 24 horas tras la sesión es habitual en una minoría de pacientes y autolimitado.
El protocolo típico contempla de 6 a 12 sesiones, realizadas 2 veces por semana, lo que totaliza de 3 a 6 semanas de tratamiento inicial. La respuesta suele percibirse entre la 2.ª y la 4.ª sesión; los primeros efectos rara vez aparecen ya en la primera. Tras la serie inicial, los pacientes respondedores pueden beneficiarse de sesiones de mantenimiento mensuales o cada 6-8 semanas, según el retorno de los síntomas. En quienes no respondieron tras 4-6 sesiones adecuadas, la continuidad no suele estar justificada.
La disponibilidad es limitada. En los sistemas públicos, el PENS rara vez está disponible fuera de centros universitarios o servicios de referencia en dolor. En los seguros privados, la cobertura depende de la política de cada aseguradora, y con frecuencia es necesario solicitar autorización previa y justificar clínicamente la indicación. En la red privada, la oferta es mayor en centros de medicina del dolor y en algunos consultorios de medicina física y rehabilitación, con valores por sesión que varían según la región y el profesional.
Sí, y esa combinación suele ser adecuada. El PENS no sustituye el manejo farmacológico del dolor crónico: se integra a un plan multimodal que puede incluir analgésicos simples, antiinflamatorios (cuando están indicados), antineuropáticos en dolor neuropático y otras modalidades no farmacológicas. Un objetivo común es permitir la reducción gradual de analgésicos de acción central (como los opioides) a medida que el dolor responde al PENS y a otras estrategias; ese ajuste debe ser conducido por el médico tratante.
No todos los pacientes responden al PENS, y eso lo prevé la propia evidencia disponible: no se trata de un tratamiento de éxito universal. Si tras 4-6 sesiones no hay mejoría clínicamente relevante (reducción de al menos el 30 % en la escala de dolor, ganancia funcional observable), la decisión habitual es interrumpir la modalidad y redirigir el plan terapéutico. Las opciones alternativas incluyen acupuntura médica, infiltración de puntos gatillo, otras formas de neuromodulación periférica y la revisión de las estrategias farmacológicas y de rehabilitación.
Lea También
Profundice su conocimiento con artículos relacionados