¿Qué es el dolor?
La Asociación Internacional para el Estudio del Dolor (IASP), en su definición revisada de 2020, define el dolor como «una experiencia sensorial y emocional desagradable asociada, o semejante a la asociada, a una lesión tisular real o potencial». Esta definición tiene dos consecuencias fundamentales para los pacientes.
Primero: el dolor siempre es una experiencia personal; nadie puede medir su dolor desde fuera. Segundo: el dolor es simultáneamente sensorial y emocional. No existe dolor puramente «físico» desvinculado de las emociones, ni dolor «psicológico» que no sea real. Todo dolor es procesado por el cerebro y, por tanto, todo dolor es real.
Comprender esto es el primer paso para tratar el dolor de manera eficaz, especialmente cuando persiste durante semanas, meses o años sin una causa estructural evidente.
El dolor lo produce el cerebro
El tejido envía señales de alerta, pero es el cerebro el que decide, con base en el contexto, la memoria y las emociones, si producirá dolor y con qué intensidad.
El dolor tiene función protectora
El dolor agudo es una alarma biológica esencial para la supervivencia. Las personas con incapacidad congénita para sentir dolor sufren lesiones graves y tienen menor expectativa de vida.
Es posible el dolor sin daño
El cerebro puede generar dolor intenso sin lesión tisular actual. Del mismo modo, pueden producirse lesiones graves sin dolor (como en situaciones de guerra o trauma extremo).
Nociceptores: los detectores de amenaza
El cuerpo está cubierto por terminaciones nerviosas especializadas llamadas nociceptores. Están presentes en la piel, los músculos, las articulaciones, las vísceras y prácticamente todos los tejidos, con excepción del cerebro, que no tiene nociceptores (por eso pueden practicarse cirugías cerebrales con el paciente despierto).
Los nociceptores responden a estímulos potencialmente dañinos: temperatura extrema, presión intensa, sustancias químicas liberadas por el tejido lesionado (como bradicinina, prostaglandinas y sustancia P). Al ser activados, transmiten señales eléctricas hasta la médula espinal por dos tipos principales de fibras nerviosas:
Las fibras Aδ (A-delta) están mielinizadas y conducen rápidamente; son responsables del dolor agudo inmediato, vivo y localizado que se siente al pisar un clavo. Las fibras C son amielínicas y conducen lentamente; son responsables del dolor sordo, difuso y persistente que continúa minutos después de la misma herida.
FIBRAS NERVIOSAS DEL DOLOR: COMPARACIÓN
| CARACTERÍSTICA | FIBRAS AΔ | FIBRAS C |
|---|---|---|
| Mielinización | Sí (conducción rápida) | No (conducción lenta) |
| Velocidad | 5–30 m/s | 0,5–2 m/s |
| Tipo de dolor | Agudo, localizado, vivo | Sordo, difuso, persistente |
| Sensación | Primer impacto del daño | Dolor que «viene después» |
| Ejemplo | Pinchazo de aguja | Dolor muscular tras el ejercicio |
De la médula al cerebro: el camino de la señal
Las señales de los nociceptores llegan a la médula espinal por la raíz dorsal, donde hacen sinapsis en el asta dorsal. Aquí ocurre el primer procesamiento: la señal puede amplificarse (facilitación) o reducirse (inhibición), según las vías descendentes provenientes del cerebro y de las interneuronas locales. Por eso, frotar una zona dolorida alivia el dolor: las fibras táctiles (Aβ) compiten con las fibras nociceptivas en el asta dorsal.
Desde la médula, la señal asciende por el tracto espinotalámico hasta el tálamo, que la distribuye a múltiples áreas cerebrales, la llamada «matriz del dolor»:
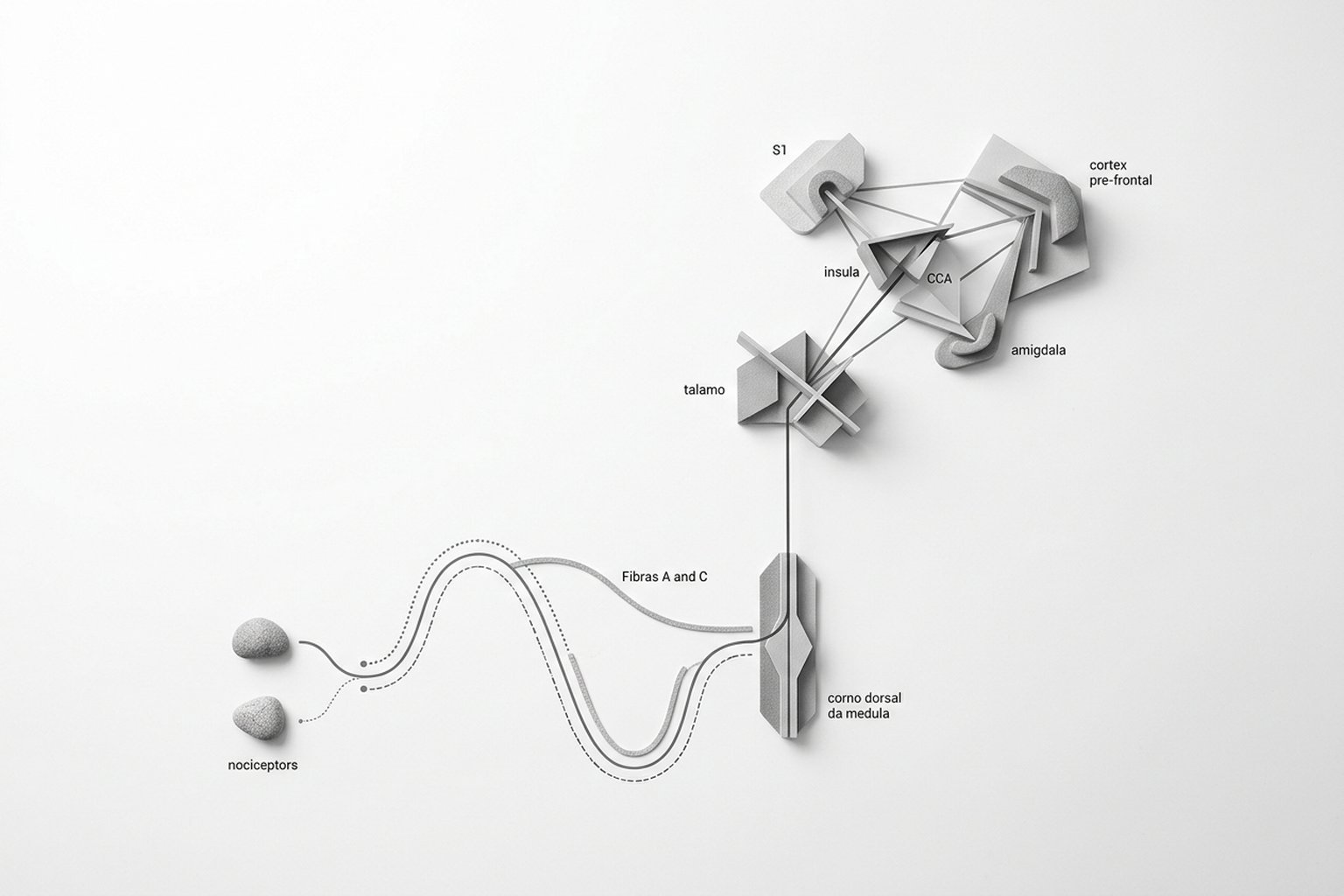
Dolor y emoción: circuitos compartidos
No es casualidad que el lenguaje del dolor físico y emocional se entremezcle: «corazón roto», «mal de amores», «angustia». Estudios de neuroimagen (fMRI) muestran que el rechazo social y la pérdida afectiva activan regiones cerebrales superpuestas a las del dolor físico (especialmente la corteza cingulada anterior y la ínsula), aunque análisis más refinados con MVPA sugieren también firmas neurales distintas entre el dolor físico y el social.
Esto tiene implicaciones clínicas directas: la ansiedad, la depresión y el estrés crónico amplifican la percepción del dolor, pues comparten vías neurales. Tratar el dolor crónico sin abordar el estado emocional del paciente es como intentar apagar un incendio ignorando la mitad de las llamas.
De igual modo, el dolor persistente altera el ánimo y aumenta el riesgo de depresión. Es una relación bidireccional que refuerza la necesidad de un abordaje biopsicosocial.
"El dolor siempre es real para quien lo siente. Dudar del dolor del paciente es la primera barrera para un tratamiento eficaz."— Dr. Marcus Yu Bin Pai · Médico acupunturista — CRM-SP: 158074
¿Por qué el mismo estímulo duele de manera distinta en cada persona?
Uno de los hallazgos más fascinantes de la neurociencia del dolor es que la intensidad del dolor no es proporcional a la lesión tisular. Los soldados heridos en batalla con frecuencia refieren poco dolor en el momento de la herida; el cerebro, en modo de supervivencia, suprime el dolor porque entorpecería la huida. En cambio, un atleta que teme una lesión grave puede sentir un dolor desproporcionado ante una herida menor.
Lo que determina la intensidad del dolor es el juicio del cerebro sobre el grado de amenaza que la señal representa. Ese juicio se ve influido por:
Esto explica por qué dos pacientes con imágenes de resonancia magnética idénticas, que muestran la misma hernia discal, pueden tener experiencias completamente distintas: uno con dolor incapacitante y otro sin dolor alguno. La lesión estructural es solo un factor entre muchos.
Mitos y hechos sobre el dolor
Mito frente a hecho
Si los exámenes salen normales, el dolor es psicológico y no es real.
El dolor sin hallazgos estructurales en los exámenes es sumamente común y biológicamente real. El sistema nervioso puede producir dolor intenso por sensibilización central, desregulación de los sistemas inhibitorios descendentes y plasticidad neural, sin ninguna lesión visible en imagen.
Mito frente a hecho
El dolor significa que hay daño en el tejido: cuanto más duele, mayor el daño.
La intensidad del dolor no refleja el tamaño de la lesión. Un diente puede tener un pequeño hueco y doler intensamente; una lesión muscular extensa puede doler poco. El dolor es una alarma calibrada por múltiples factores, no un medidor de daño.
Mito frente a hecho
El dolor crónico es inevitable: nada puede hacerse cuando ya pasó de los 3 meses.
El dolor crónico es tratable. El sistema nervioso tiene plasticidad: puede «reprogramarse» con los enfoques correctos: educación en dolor, acupuntura médica, ejercicio gradual, manejo del sueño y apoyo psicológico. Muchos pacientes reducen significativamente el dolor incluso después de años de sufrimiento.
Cuándo buscar ayuda médica
Todo dolor merece una evaluación médica adecuada. Algunas señales indican que la búsqueda de atención especializada es urgente.
Preguntas frecuentes sobre la neurociencia del dolor
Según la Asociación Internacional para el Estudio del Dolor (IASP, 2020), el dolor es «una experiencia sensorial y emocional desagradable asociada, o semejante a la asociada, a una lesión tisular real o potencial». Esta definición reconoce que el dolor siempre es una experiencia personal, es simultáneamente sensorial y emocional, y puede existir incluso sin lesión tisular actual.
Los nociceptores son terminaciones nerviosas especializadas en detectar estímulos potencialmente dañinos: temperatura extrema, presión intensa y sustancias químicas liberadas por tejidos lesionados. Transmiten señales eléctricas a la médula espinal por las fibras Aδ (dolor agudo, rápido) y las fibras C (dolor sordo, persistente). Importante: los nociceptores detectan amenazas, pero no producen dolor; esa decisión es del cerebro.
El dolor lo produce el cerebro como respuesta a señales interpretadas como amenaza. El cerebro puede generar dolor intenso sin lesión tisular actual (como en el dolor del miembro fantasma o en la fibromialgia) porque el sistema nervioso central se vuelve hipersensible. Del mismo modo, el cerebro puede suprimir el dolor incluso ante una lesión grave (como en situaciones de trauma extremo). El dolor siempre es real para quien lo siente, con independencia de los hallazgos en los exámenes.
El dolor se procesa en una red de áreas cerebrales llamada «matriz del dolor»: la corteza somatosensorial primaria (dónde y cuánto duele), la ínsula (dimensión emocional y autonómica), la corteza cingulada anterior (sufrimiento y motivación para protegerse), la amígdala (memoria emocional del dolor) y la corteza prefrontal (significado y contexto). No existe un único «centro del dolor»: está distribuido.
Porque la ansiedad, la depresión y el dolor físico comparten circuitos cerebrales, especialmente la corteza cingulada anterior y la ínsula. El estado emocional influye directamente en los sistemas de modulación descendente del dolor (que pueden aumentar o reducir la sensibilidad dolorosa). Además, los estados de estrés elevan la actividad del eje HPA (cortisol) y del sistema nervioso simpático, que amplifican la percepción del dolor.
Sí. Condiciones como la fibromialgia, el síndrome del intestino irritable, la cefalea tensional crónica y el dolor lumbar crónico cursan con frecuencia sin lesión estructural identificable en los exámenes. En estos casos, el sistema nervioso central se encuentra en estado de hipersensibilidad (sensibilización central), generando dolor amplificado sin un estímulo nociceptivo proporcional. Esto no significa que el dolor sea «imaginación»: es una disfunción biológica real del sistema nervioso.
La matriz del dolor es la red distribuida de áreas cerebrales que en conjunto producen la experiencia dolorosa. Incluye regiones sensoriales (que localizan y cuantifican el dolor), regiones afectivas (que procesan el sufrimiento asociado), regiones cognitivas (que evalúan el significado y el contexto) y regiones autonómicas (que coordinan las respuestas físicas). Es porque el dolor involucra esa amplia red que factores como las expectativas, los recuerdos y las emociones modifican tan profundamente la experiencia dolorosa.
La acupuntura médica actúa en múltiples niveles del sistema de procesamiento del dolor: localmente, activa fibras Aδ y libera adenosina (analgésica local); en la médula espinal, estimula la liberación de encefalinas y modula la transmisión nociceptiva; supraespinalmente, activa la sustancia gris periacueductal (PAG) y el núcleo magno del rafe, que liberan opioides endógenos, serotonina y noradrenalina. También activa un mecanismo conocido como DNIC (Diffuse Noxious Inhibitory Controls; en la nomenclatura actualizada de la IASP: CPM — Conditioned Pain Modulation), controles inhibitorios nociceptivos difusos que modulan la transmisión del dolor a nivel medular, reduciendo la hipersensibilidad central.
Parcialmente. Los exámenes de imagen muestran alteraciones estructurales (hernias, artrosis, inflamación), pero la correlación entre los hallazgos y el dolor es débil. Los estudios muestran que entre el 30 y el 40 % de los adultos asintomáticos (sin dolor) tienen hernias discales visibles en la resonancia. La imagen no mide la sensibilidad del sistema nervioso, el estado emocional ni los factores psicosociales, que con frecuencia son los principales determinantes del dolor crónico.
Los pacientes que comprenden los mecanismos del dolor —que el cerebro lo produce como una alarma modulable, que el dolor no equivale necesariamente a daño y que factores como el sueño, las emociones y el movimiento influyen en el dolor— responden mejor al tratamiento. Los estudios muestran que la «educación en neurociencia del dolor» reduce la catastrofización, mejora la adherencia al movimiento y aumenta la eficacia de las intervenciones. Por eso las consultas médicas que explican estos conceptos tienen un valor terapéutico real.
Leia Também
Aprofunde seu conhecimento com artigos relacionados