¿Qué es la sudoración nocturna?
La sudoración nocturna (o sudores nocturnos) se refiere a episodios de transpiración excesiva durante el sueño, lo bastante intensos como para empapar la ropa de cama y el pijama, con independencia de la temperatura ambiente. Se diferencia de la transpiración normal del sueño —que puede ocurrir en noches cálidas o con exceso de mantas— por su intensidad desproporcionada y su recurrencia.
Desde el punto de vista clínico, se distingue la sudoración nocturna verdadera de la simple sensación de calor al dormir. En la sudoración verdadera, el paciente se despierta empapado en sudor y con frecuencia necesita cambiarse de ropa y de sábanas, incluso en un ambiente con temperatura controlada. Esta distinción es fundamental para orientar la investigación diagnóstica.
La prevalencia en la población general se estima entre el 10 % y el 41 %, según los criterios utilizados. Aunque con frecuencia es benigna —sobre todo cuando se asocia a la menopausia—, la sudoración nocturna puede ser una señal de alerta de afecciones médicas graves que requieren una investigación cuidadosa.
Termorregulación alterada
La sudoración nocturna resulta de una desregulación del termostato hipotalámico, que dispara la transpiración incluso sin una elevación real de la temperatura corporal.
Múltiples causas
Desde alteraciones hormonales de la menopausia hasta infecciones, neoplasias y efectos de medicamentos: la investigación debe ser sistemática.
Señal de alerta
Cuando se acompaña de pérdida de peso, fiebre y linfadenopatía, la sudoración nocturna puede indicar linfoma o tuberculosis, afecciones que requieren un diagnóstico urgente.
Fisiopatología de la termorregulación
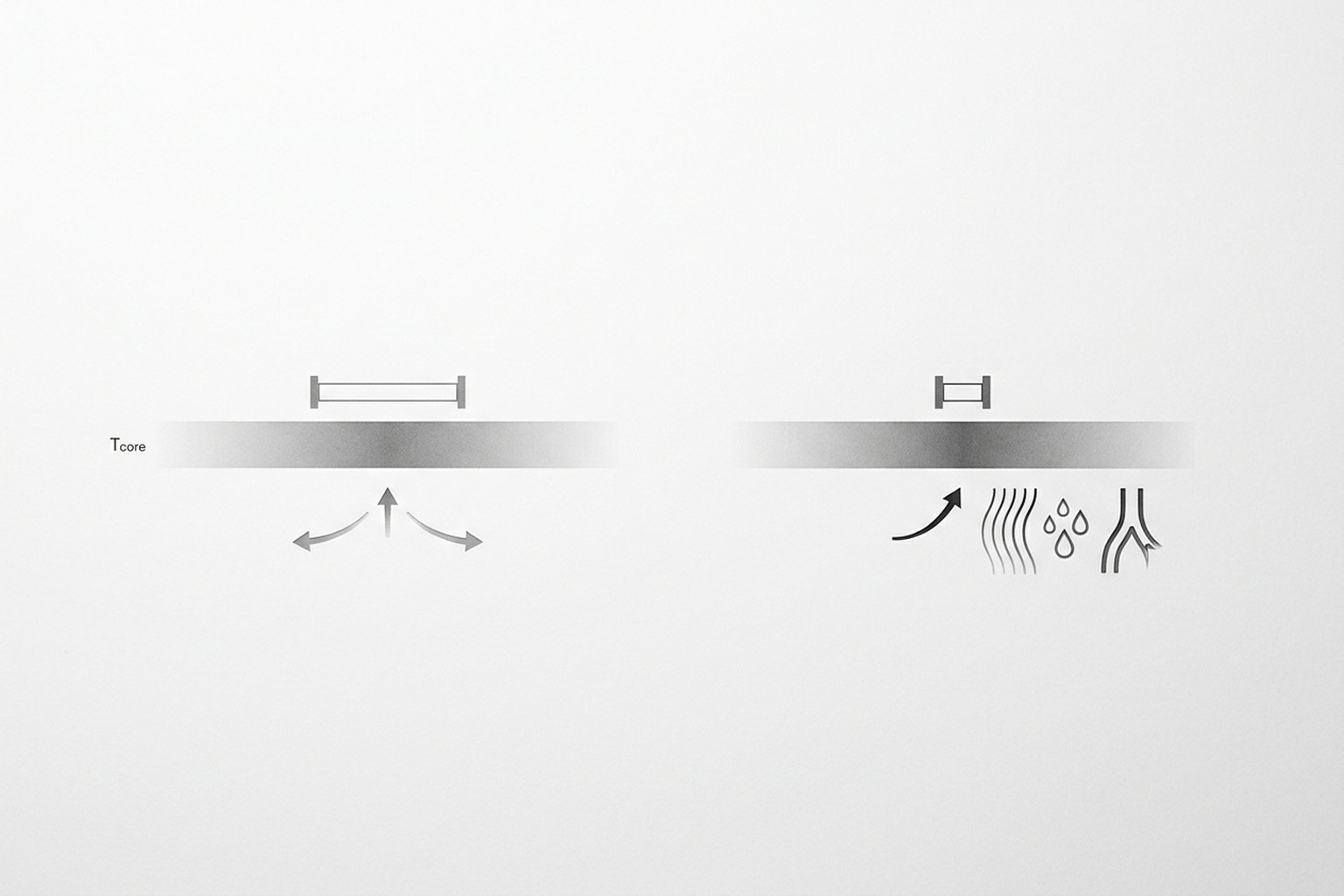
La temperatura corporal está regulada por el área preóptica del hipotálamo anterior, que funciona como un termostato biológico. Este centro integra información de los termorreceptores periféricos (piel) y centrales (sangre), y mantiene la temperatura corporal dentro de un rango estrecho llamado zona termoneutra.
Cuando la temperatura corporal sobrepasa el límite superior de la zona termoneutra, el hipotálamo activa respuestas de disipación del calor: vasodilatación cutánea (para irradiar calor) y sudoración (para perder calor por evaporación). En la sudoración nocturna, esta zona termoneutra está anormalmente estrechada: variaciones mínimas de temperatura disparan respuestas de sudoración que serían innecesarias en condiciones normales.
Mecanismo en la menopausia
En la menopausia y la perimenopausia, la caída de los niveles de estrógeno altera la neurotransmisión en el hipotálamo. El estrógeno modula los receptores de serotonina y noradrenalina en el área preóptica, y su deficiencia estrecha la zona termoneutra. Esto hace que elevaciones de temperatura de tan solo 0,1-0,2 °C —que normalmente se ignorarían— disparen un episodio vasomotor completo: vasodilatación, sudoración profusa y sensación de calor intenso.
La neuroquinina B (NKB), producida por las neuronas KNDy (kisspeptina/neuroquinina B/dinorfina) del núcleo infundibular hipotalámico, es un mediador central de este proceso. El descubrimiento de este mecanismo abrió el camino a nuevos tratamientos farmacológicos —como los antagonistas del receptor NK3— y explica, en parte, cómo la acupuntura puede modular esta vía al influir en la neurotransmisión hipotalámica.
Síntomas y presentación clínica
La presentación clínica varía según la causa subyacente, pero existe un patrón común en los episodios de sudoración nocturna verdadera. Caracterizar el patrón y los síntomas acompañantes es esencial para orientar la investigación.
🔍Características de la sudoración nocturna
Sudor suficiente para empapar el pijama y las sábanas, con independencia de la temperatura del cuarto.
El paciente se despierta durante el episodio, con frecuencia con sensación de calor intenso u «oleadas de calor».
La intensidad del sudor obliga a cambiar el pijama y, con frecuencia, las sábanas en mitad de la noche.
El enrojecimiento en la cara, el cuello y la parte superior del tórax puede acompañar a la sudoración, sobre todo en los episodios vasomotores.
Tras la sudoración profusa, la evaporación del sudor causa un enfriamiento rápido y escalofríos.
Fragmentación del sueño con fatiga diurna, irritabilidad y dificultad de concentración como consecuencias.
Diagnóstico
El diagnóstico de la sudoración nocturna comienza por la distinción entre la sudoración verdadera y la transpiración relacionada con el ambiente. La anamnesis detallada es el instrumento más importante: investiga el patrón temporal, los síntomas asociados, los medicamentos en uso y la historia clínica completa.
La investigación de laboratorio se guía por la sospecha clínica. Cuando la causa no es evidente (como la menopausia en una mujer dentro de la franja etaria esperada), se necesita una evaluación sistemática para descartar causas potencialmente graves.
🏥Investigación de la sudoración nocturna
Fonte: Basado en directrices de medicina interna
Evaluación inicial
- 1.Hemograma completo con recuento diferencial (leucocitosis, linfocitosis, citopenias)
- 2.VSG y PCR (marcadores inflamatorios)
- 3.Glucemia en ayunas y HbA1c (hipoglucemia nocturna)
- 4.TSH y T4 libre (hipertiroidismo)
- 5.FSH y estradiol en mujeres (confirmación de menopausia)
- 6.Radiografía de tórax (linfadenopatía mediastínica, infecciones)
Investigación complementaria (según la sospecha)
- 1.Serologías (VIH, hepatitis, mononucleosis)
- 2.PPD o IGRA y baciloscopia (tuberculosis)
- 3.LDH y beta-2-microglobulina (enfermedades linfoproliferativas)
- 4.Cortisol urinario de 24 h (feocromocitoma, Cushing)
- 5.TC de tórax/abdomen (linfadenopatía oculta, masas)
- 6.Biopsia ganglionar (si hay linfadenopatía persistente)
CAUSAS PRINCIPALES DE SUDORACIÓN NOCTURNA
| CATEGORÍA | EJEMPLOS | PISTAS CLÍNICAS |
|---|---|---|
| Hormonal | Menopausia, perimenopausia, andropausia | Mujer de 45-55 años, sofocos diurnos, irregularidad menstrual |
| Infecciosa | Tuberculosis, VIH, endocarditis, brucelosis | Fiebre, pérdida de peso, exposición epidemiológica |
| Neoplásica | Linfoma de Hodgkin/no Hodgkin, leucemia | Linfadenopatía, pérdida ponderal, prurito, síntomas B |
| Medicamentosa | Antidepresivos (ISRS), hipoglucemiantes, antipiréticos | Inicio temporal con el medicamento, dependiente de la dosis |
| Endocrina | Hipertiroidismo, feocromocitoma, diabetes | Taquicardia, temblor, hipoglucemia nocturna |
| Idiopática | Sudoración nocturna sin causa identificable | Investigación completa negativa, buen estado general |
Diagnóstico diferencial
La sudoración nocturna es un síntoma, no un diagnóstico. La distinción entre las diferentes etiologías depende de los síntomas acompañantes, de la historia clínica y de pruebas complementarias dirigidas.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Menopausia y perimenopausia
- Sofocos diurnos y nocturnos
- Irregularidad menstrual
- Edad entre 45 y 55 años
- Síntomas vasomotores típicos
Pruebas diagnósticas
- FSH elevada
- Estradiol bajo
Linfoma
- Linfadenopatía indolora
- Pérdida ponderal mayor del 10 % en 6 meses
- Fiebre inexplicada
- Prurito generalizado
Pruebas diagnósticas
- Hemograma
- LDH
- TC de tórax/abdomen
- Biopsia ganglionar
Tuberculosis
- Tos crónica de más de 3 semanas
- Fiebre vespertina
- Pérdida de peso
- Contacto con caso activo
Pruebas diagnósticas
- PPD/IGRA
- Baciloscopia
- Radiografía de tórax
Hipertiroidismo
- Intolerancia al calor diurna
- Pérdida de peso con apetito aumentado
- Taquicardia
- Temblor fino
Pruebas diagnósticas
- TSH suprimida
- T4 libre elevada
Efecto de medicamentos
- Relación temporal con el inicio del fármaco
- ISRS, venlafaxina, tamoxifeno
- Hipoglucemiantes en pacientes diabéticos
- Dependiente de la dosis
Pruebas diagnósticas
- Suspensión o cambio del medicamento como prueba terapéutica
Sudoración nocturna en la menopausia
La menopausia es la causa más frecuente de sudoración nocturna en mujeres de entre 45 y 55 años. Los episodios vasomotores —sofocos y sudoración— afectan al 75-85 % de las mujeres en la transición menopáusica y pueden persistir entre 7 y 11 años, con mayor intensidad en los dos primeros años después de la última menstruación. La sudoración nocturna menopáusica suele aparecer en el primer tercio de la noche, asociada a despertares bruscos con sensación de calor ascendente.
El impacto en la calidad de vida es importante: fragmentación del sueño, fatiga diurna, irritabilidad, dificultad de concentración y reducción de la productividad laboral. Estudios longitudinales demuestran que la intensidad de los síntomas vasomotores se correlaciona con un mayor riesgo cardiovascular y una menor densidad mineral ósea, lo que sugiere que los sofocos son un marcador de riesgo metabólico, no solo una molestia.
Sudoración nocturna y linfoma
La sudoración nocturna es uno de los tres «síntomas B» clásicos del linfoma de Hodgkin (los otros son fiebre > 38 °C inexplicada y pérdida ponderal > 10 % en 6 meses). La presencia de síntomas B tiene implicación pronóstica e influye en la estadificación y la elección del tratamiento. En el linfoma no Hodgkin, la sudoración nocturna también puede estar presente, aunque con menor valor pronóstico independiente.
La sudoración asociada al linfoma tiende a ser profusa (empapa la ropa de cama), persistente y sin relación con la temperatura ambiente. Se diferencia de la sudoración menopáusica por la presencia de linfadenopatía indolora (cervical, axilar o inguinal), prurito generalizado, fatiga intensa y, con frecuencia, hepatoesplenomegalia. Cualquiera de estos hallazgos en un paciente con sudoración nocturna justifica una investigación hematológica inmediata.
Tuberculosis
La tuberculosis activa es una causa clásica de sudoración nocturna, sobre todo en regiones endémicas como Brasil. La tríada clásica —tos productiva crónica, fiebre vespertina y sudoración nocturna— debe levantar sospecha inmediata, en particular en pacientes con exposición epidemiológica (contacto domiciliario, profesionales sanitarios, poblaciones vulnerables). Las formas extrapulmonares pueden presentar la sudoración nocturna como síntoma predominante, sin tos, lo que dificulta el diagnóstico.
Causas medicamentosas
Diversos medicamentos pueden causar sudoración nocturna como efecto adverso. Los antidepresivos inhibidores selectivos de la recaptación de serotonina (ISRS) y la venlafaxina están entre los más frecuentes y afectan hasta al 20 % de los usuarios. El tamoxifeno (utilizado en el tratamiento del cáncer de mama) provoca síntomas vasomotores en una proporción importante de las pacientes. Los hipoglucemiantes orales y la insulina pueden causar sudoración nocturna por hipoglucemia, sobre todo cuando la dosis nocturna es excesiva.
La relación temporal entre el inicio del medicamento y los síntomas es la pista diagnóstica más importante. La suspensión o el cambio del fármaco, cuando es posible y seguro, funciona como prueba terapéutica. Es fundamental que esta decisión la tome el médico responsable, nunca por iniciativa propia del paciente.
Tratamiento convencional
El tratamiento de la sudoración nocturna depende fundamentalmente de la causa subyacente. Cuando hay una etiología específica —infección, neoplasia, trastorno endocrino—, el tratamiento de la afección de base resuelve la sudoración. Cuando la causa es hormonal (menopausia) o idiopática, el tratamiento es sintomático y multimodal.
Para los síntomas vasomotores de la menopausia, la terapia hormonal (TH) sigue siendo el tratamiento más eficaz. Sin embargo, no todas las pacientes son candidatas o desean TH, lo que hace que las alternativas no hormonales sean particularmente relevantes.
OPCIONES DE TRATAMIENTO PARA LA SUDORACIÓN NOCTURNA
| TRATAMIENTO | MECANISMO | EVIDENCIA | INDICACIÓN PRINCIPAL |
|---|---|---|---|
| Terapia hormonal (TH) | La reposición estrogénica normaliza la zona termoneutra | Fuerte (nivel A) | Síntomas vasomotores de la menopausia |
| Inhibidores de la recaptación (venlafaxina, paroxetina) | Modulación serotoninérgica/noradrenérgica hipotalámica | Moderada-fuerte | Contraindicación a la TH o preferencia de la paciente |
| Gabapentina | Modulación de canales de calcio, efecto central | Moderada | Sudoración nocturna predominante, insomnio asociado |
| Clonidina | Agonista alfa-2 central, reduce el tono simpático | Moderada | Pacientes con hipertensión concomitante |
| Oxibutinina | Anticolinérgico, bloquea la sudoración | Moderada | Sudoración generalizada, hiperhidrosis |
| Antagonistas del receptor NK3 | Bloqueo de neuroquinina B en el hipotálamo | Fuerte (emergente) | Nueva diana terapéutica para los sofocos |
| Acupuntura | Modulación hipotalámica, equilibrio autonómico | Moderada | Terapia complementaria, rechazo de la TH |
Acupuntura como tratamiento
La acupuntura se ha investigado en el manejo de los síntomas vasomotores de la menopausia, incluida la sudoración nocturna. Los ensayos clínicos aleatorizados y las revisiones sistemáticas sugieren una reducción de la frecuencia y la intensidad de los episodios en subgrupos de pacientes, aunque la magnitud del efecto frente a un control activo sea modesta y parte de la literatura muestre resultados heterogéneos. La persistencia de los efectos tras el tratamiento es variable entre los estudios.
Los mecanismos neurofisiológicos propuestos implican la modulación de vías centrales y periféricas. La estimulación de puntos específicos parece activar fibras aferentes que convergen en núcleos del tronco encefálico y en el área preóptica del hipotálamo, con hipótesis de influencia sobre la zona termoneutra y sobre el tono simpático: mecanismos plausibles, pero todavía parcialmente caracterizados en humanos.
Los datos experimentales sugieren que la acupuntura puede influir en la liberación de serotonina, noradrenalina y betaendorfinas, neurotransmisores implicados en la termorregulación. Se trata de hipótesis mecanísticas que ayudan a racionalizar los hallazgos clínicos, no de vías causales plenamente establecidas.
Mecanismos neurofisiológicos propuestos
En el nivel periférico, la inserción de las agujas parece activar mecanorreceptores y fibras A-delta y C, y genera aferencias que pueden modular el tono simpático segmentario y la vasoactividad cutánea. En el nivel central, estas aferencias convergen hacia áreas hipotalámicas implicadas en la respuesta vasomotora: una racional biológica para los hallazgos clínicos, aunque la caracterización completa sigue en desarrollo.
Estudios preliminares de neuroimagen funcional (fMRI) sugieren que la acupuntura puede alterar la conectividad entre el hipotálamo, la ínsula y la corteza prefrontal, regiones implicadas en la percepción térmica y en la regulación autonómica. Estos datos son exploratorios y no deben presentarse como una explicación definitiva de los efectos clínicos.
En modelos experimentales, la electroacupuntura a diferentes frecuencias se ha asociado a la liberación de péptidos opioides endógenos. Cuánto contribuye esa modulación opioide a los efectos clínicos sobre la sudoración y el sueño en la menopausia sigue siendo una hipótesis razonable, no un mecanismo comprobado.
CRONOGRAMA DEL TRATAMIENTO CON ACUPUNTURA
Evaluación e inicio
Evaluación médica completa para investigar causas tratables. Inicio de sesiones semanales de acupuntura. Orientación sobre medidas conductuales.
Tratamiento intensivo
Sesiones semanales con foco en la reducción de la frecuencia y la intensidad de los episodios. Evaluación de la respuesta cada 4 sesiones.
Consolidación
Espaciamiento progresivo de las sesiones a quincenales. La mayoría de los pacientes presenta una reducción significativa de los episodios en esta fase.
Mantenimiento
Sesiones mensuales de mantenimiento para sostener los beneficios. Reevaluación periódica con posibilidad de alta según la estabilidad clínica.
Pronóstico
El pronóstico de la sudoración nocturna depende por completo de la causa subyacente. Cuando es secundaria a la menopausia, los síntomas son autolimitados, aunque pueden persistir durante años. La resolución espontánea ocurre en la mayoría de las mujeres, pero el tiempo es variable e impredecible.
Para la sudoración nocturna menopáusica, el estudio SWAN (Study of Women's Health Across the Nation) demostró que la duración mediana de los síntomas vasomotores es de 7,4 años, pero puede llegar a más de 10 años en algunas mujeres. Las mujeres que inician los sofocos en la perimenopausia tienden a presentar síntomas más prolongados. El tratamiento —ya sea con TH, acupuntura o fármacos alternativos— busca mejorar la calidad de vida durante ese periodo, no necesariamente abreviar su duración natural.
Cuando la sudoración nocturna está causada por una infección (tuberculosis, VIH), el tratamiento adecuado de la infección resuelve la sudoración por completo. En las neoplasias hematológicas, la resolución de la sudoración es uno de los marcadores de respuesta al tratamiento quimioterápico. La sudoración nocturna idiopática —cuando una investigación exhaustiva no identifica una causa— tiene un pronóstico favorable, aunque puede persistir crónicamente con intensidad variable.
Mitos y hechos
Mito frente a hecho
La sudoración nocturna siempre es señal de enfermedad grave.
En la gran mayoría de los casos, la sudoración nocturna es benigna: se asocia a la menopausia, al ambiente del sueño o a medicamentos. Aunque puede indicar afecciones graves, estas son la minoría.
Solo las mujeres en menopausia tienen sudoración nocturna.
Los hombres y las mujeres jóvenes también pueden presentar sudoración nocturna. Las infecciones, los medicamentos, los trastornos endocrinos y las causas idiopáticas afectan a ambos sexos en cualquier franja etaria.
La acupuntura funciona solo por efecto placebo en la sudoración nocturna.
Parte de los ensayos clínicos con control sham sugiere un beneficio de la acupuntura real frente a la simulada, aunque la diferencia entre grupos es modesta en varios estudios y la respuesta placebo es notoriamente alta en investigaciones de síntomas vasomotores. Los mecanismos neurofisiológicos propuestos son plausibles, pero todavía están en caracterización.
La terapia hormonal es la única opción eficaz para los sudores de la menopausia.
Aunque la TH es el tratamiento más eficaz, alternativas como la acupuntura, la venlafaxina, la gabapentina y los antagonistas NK3 ofrecen opciones para mujeres que no pueden o no desean usar hormonas.
Cuándo consultar a un médico
Preguntas frecuentes sobre la sudoración nocturna
La sudoración nocturna se refiere a episodios de transpiración excesiva durante el sueño, lo bastante intensos como para empapar la ropa de cama y el pijama, con independencia de la temperatura ambiente. Se considera anormal cuando ocurre de forma repetida, no se explica por exceso de mantas o por un cuarto caluroso, e interfiere con la calidad del sueño. La prevalencia en la población general varía del 10 % al 41 %. La distinción entre sudoración verdadera y transpiración ambiental es el primer paso de la evaluación médica.
Las causas más frecuentes incluyen: alteraciones hormonales (menopausia y perimenopausia en mujeres, andropausia en hombres), medicamentos (antidepresivos ISRS, tamoxifeno, hipoglucemiantes), infecciones (tuberculosis, VIH, endocarditis), trastornos endocrinos (hipertiroidismo, feocromocitoma, diabetes con hipoglucemia nocturna) y neoplasias (linfoma, leucemia). En muchos casos la causa es idiopática, es decir, no se identifica tras una investigación completa. La menopausia explica la mayoría de los casos en mujeres de entre 45 y 55 años.
La sudoración nocturna es uno de los tres síntomas B clásicos del linfoma, junto con fiebre inexplicada superior a 38 °C y pérdida de peso involuntaria mayor del 10 % en 6 meses. La presencia simultánea de linfadenopatía indolora (ganglios aumentados en el cuello, las axilas o las ingles), prurito generalizado y fatiga intensa refuerza la sospecha. En estos casos, la investigación con hemograma, LDH, pruebas de imagen y biopsia ganglionar es prioritaria. Sin embargo, es importante subrayar que la gran mayoría de los casos de sudoración nocturna no se relaciona con cáncer.
Los principales medicamentos asociados son: antidepresivos inhibidores selectivos de la recaptación de serotonina (ISRS) como fluoxetina, sertralina y paroxetina; venlafaxina (inhibidor de la recaptación de serotonina y noradrenalina); tamoxifeno (utilizado en el cáncer de mama); hipoglucemiantes e insulina (por causar hipoglucemia nocturna). La sudoración nocturna también puede ocurrir como parte de la defervescencia (caída térmica) al final del ciclo febril, ya sea espontánea o acelerada por antipiréticos: esto no configura un «rebote», es parte de la termorregulación homeostática. La relación temporal entre el inicio del medicamento y los síntomas es la pista más importante. Nunca suspenda medicamentos por su cuenta: consulte a su médico.
Los mecanismos propuestos implican una posible modulación de la termorregulación hipotalámica y del tono autonómico. La hipótesis es que la estimulación de puntos específicos genere aferencias que influyan en el área preóptica del hipotálamo y en la llamada zona termoneutra, con efectos secundarios sobre serotonina, noradrenalina y péptidos opioides endógenos. Se trata de una racional biológica consistente con estudios exploratorios de neuroimagen, pero no de una vía causal plenamente comprobada en humanos.
Un protocolo típico incluye de 8 a 15 sesiones semanales en la fase inicial, seguidas de un espaciamiento progresivo a sesiones quincenales y luego mensuales de mantenimiento. El estudio ACOM demostró beneficios significativos con 15 sesiones estandarizadas. En la práctica clínica, la mayoría de los pacientes percibe mejoría a partir de la cuarta a la sexta sesión. El médico acupuntor evalúa individualmente la respuesta y ajusta el intervalo y la duración del tratamiento. Los efectos suelen mantenerse hasta 6 meses tras el final del ciclo.
La acupuntura médica es muy segura cuando la realiza un médico acupuntor cualificado. Los efectos adversos más frecuentes son leves y autolimitados: pequeños hematomas en los sitios de inserción, dolor momentáneo durante la inserción de la aguja y, raramente, somnolencia transitoria. Las contraindicaciones incluyen trastornos graves de la coagulación, uso de anticoagulantes a dosis altas e infección activa en los sitios de inserción. Antes de iniciar el tratamiento, el médico realiza una evaluación para confirmar que la sudoración nocturna no requiere investigación de una causa específica.
No de forma generalizada. La terapia hormonal (TH), cuando está indicada, sigue siendo el tratamiento más eficaz para los síntomas vasomotores de la menopausia y la decisión de iniciar, mantener o suspender la TH corresponde al ginecólogo. Para las pacientes que no pueden o no desean usar TH (por ejemplo, tras un cáncer de mama hormonodependiente o una trombosis previa), la acupuntura es una opción no hormonal que puede considerarse, con una magnitud de efecto menor que la TH y con respuesta variable entre pacientes. Cualquier sustitución terapéutica debe discutirse con el médico responsable.
El pronóstico depende de la causa. Cuando es secundaria a infecciones (tuberculosis, por ejemplo), el tratamiento adecuado resuelve por completo la sudoración. En la menopausia, los síntomas son autolimitados pero pueden persistir entre 7 y 11 años: el tratamiento busca mejorar la calidad de vida durante ese periodo. La sudoración medicamentosa se resuelve con el ajuste o el cambio del fármaco. La sudoración idiopática puede persistir crónicamente con intensidad variable. En todos los escenarios, el tratamiento adecuado —ya sea con acupuntura, farmacoterapia o una combinación— proporciona un control significativo de los síntomas.
Las medidas conductuales complementan el tratamiento médico: mantenga el cuarto fresco (18-20 °C), use ropa de cama y pijamas de fibras naturales (algodón, lino), evite el alcohol y las comidas picantes en las horas previas al sueño, mantenga un peso saludable (la adiposidad dificulta la termorregulación), practique ejercicio físico regular (pero no en las 3 horas previas al sueño) y mantenga un diario de episodios para identificar desencadenantes individuales. Estas medidas, por sí solas, pueden reducir la frecuencia de los episodios entre un 20 % y un 30 %, y potencian el efecto de la acupuntura o de los fármacos.
Leia Também
Aprofunde seu conhecimento com artigos relacionados