¿Qué es la cefalea tensional?
La cefalea tensional (CT) es el tipo más común de cefalea primaria y afecta hasta al 80 % de la población en algún momento de la vida. Se caracteriza por un dolor bilateral, en presión u opresión, de intensidad leve a moderada, sin los síntomas asociados típicos de la migraña (náuseas, vómitos intensos, fotofobia marcada).
A pesar de su alta prevalencia, la cefalea tensional es con frecuencia subestimada tanto por los pacientes como por los profesionales de la salud. Cuando se vuelve crónica (15 o más días al mes), puede ser tan incapacitante como la migraña y generar un impacto significativo en la productividad y la calidad de vida.
El nombre «tensional» refleja la antigua creencia de que el dolor resultaba exclusivamente de la tensión muscular. Hoy se sabe que los mecanismos son más complejos e implican sensibilización de las vías nociceptivas periféricas y centrales, además de factores miofasciales.
La más común
La cefalea tensional es responsable de hasta el 90 % de todas las cefaleas primarias y afecta a ambos sexos de forma relativamente equilibrada.
Mecanismo mixto
Implica sensibilización miofascial periférica y disfunción en el procesamiento central del dolor, no solo «tensión muscular».
Episódica o crónica
Cuando supera los 15 días al mes se convierte en cefalea tensional crónica y requiere un abordaje terapéutico diferenciado.
Fisiopatología
La fisiopatología de la cefalea tensional implica una interacción entre mecanismos periféricos (miofasciales) y centrales (sensibilización del sistema nervioso). En la forma episódica predominan los mecanismos periféricos; en la forma crónica, la sensibilización central asume un papel dominante.

Componente periférico
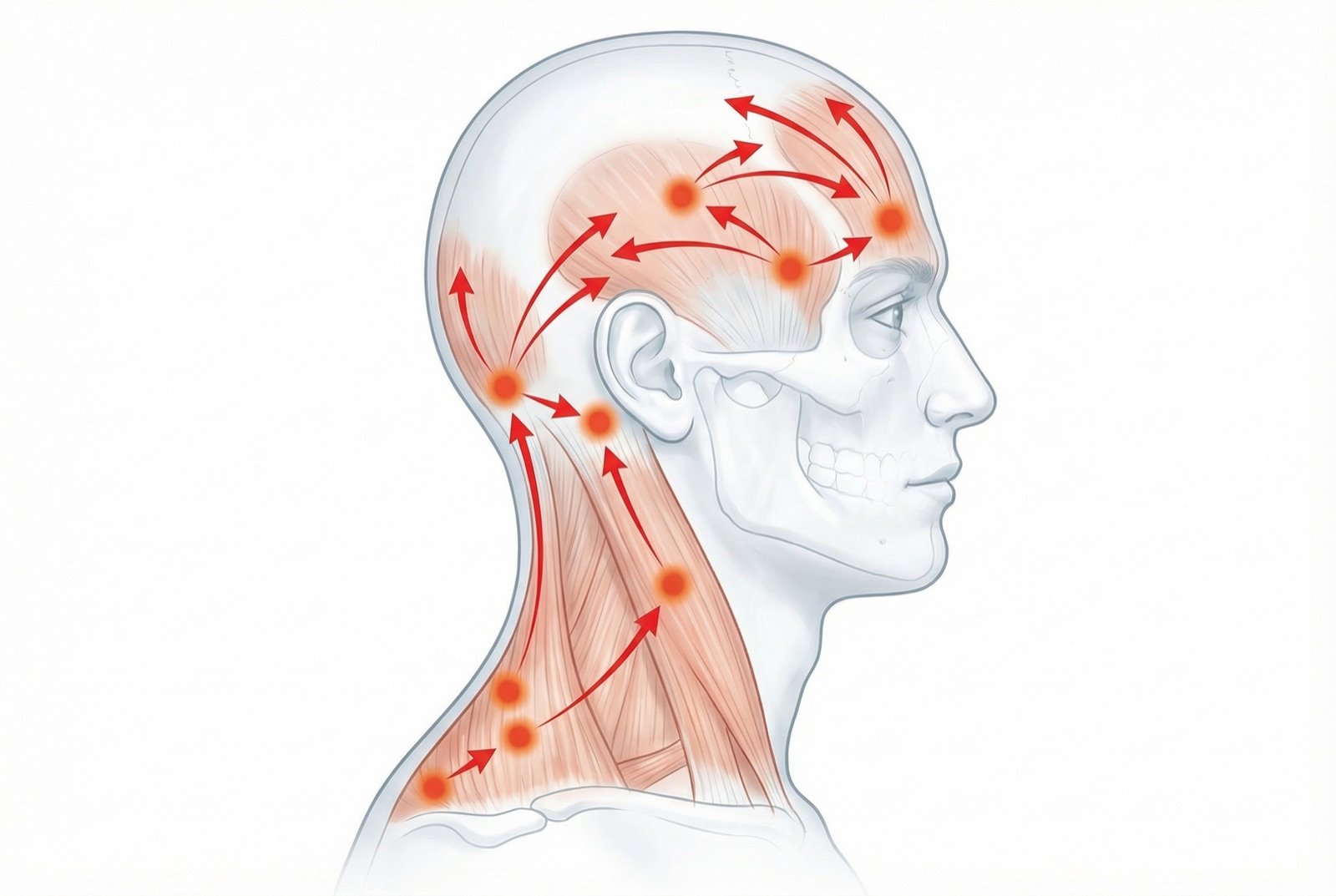
La sensibilidad aumentada de los músculos pericraneales (frontal, temporal, masetero, pterigoideos, esternocleidomastoideo y trapecio) es el hallazgo más consistente en la cefalea tensional. Los puntos gatillo miofasciales en estas regiones generan dolor referido a la cabeza y mimetizan la cefalea.
La nocicepción periférica aumentada se debe a la sensibilización de los nociceptores musculares, posiblemente por acumulación de sustancias algógenas (bradicinina, serotonina, prostaglandinas) en los tejidos miofasciales. Las posturas inadecuadas, el bruxismo y el estrés contribuyen al mantenimiento de esta sensibilización.
Componente central
En la cefalea tensional crónica se produce sensibilización central: las neuronas del núcleo caudal del trigémino y del asta dorsal de C1-C3 se vuelven hiperexcitables y amplifican la percepción de los estímulos periféricos normales. Los mecanismos descendentes inhibidores del dolor (serotonina, noradrenalina) también están comprometidos.
El papel del estrés está mediado por el eje hipotálamo-hipófisis-adrenal y por el sistema nervioso autónomo, que aumentan la tensión muscular y reducen el umbral del dolor. Los factores psicológicos (ansiedad, depresión) no son la causa de la cefalea tensional, pero contribuyen a su cronificación.
Síntomas
La cefalea tensional típica presenta un perfil clínico distinto al de la migraña. La correcta identificación de las características del dolor es fundamental para el diagnóstico diferencial y la elección del tratamiento adecuado.
🔍Síntomas de la cefalea tensional
Sensación de «banda que aprieta la cabeza» o «peso en la cabeza». Diferente del carácter pulsátil de la migraña.
El dolor no impide las actividades rutinarias, aunque reduce la productividad. En la forma crónica puede ser moderada.
Los episodios suelen durar horas, pero en la forma crónica el dolor puede ser continuo durante semanas.
A diferencia de la migraña, caminar o subir escaleras no intensifica el dolor.
Las náuseas y los vómitos son ausentes o mínimos, lo que la diferencia de la migraña.
Dolor a la palpación de los músculos del cráneo, el cuello y los hombros — el hallazgo más reproducible en la cefalea tensional.
Puede haber una sensibilidad leve a la luz O al sonido (no a ambos simultáneamente), de forma menos intensa que en la migraña.
CEFALEA TENSIONAL VS. MIGRAÑA
| CARACTERÍSTICA | CEFALEA TENSIONAL | MIGRAÑA |
|---|---|---|
| Localización | Bilateral | Generalmente unilateral |
| Carácter | Presión/opresión | Pulsátil |
| Intensidad | Leve a moderada | Moderada a intensa |
| Duración | 30 min a 7 días | 4 a 72 horas |
| Náuseas/vómitos | Ausentes o leves | Frecuentes |
| Fotofobia/fonofobia | Leve (uno u otro) | Marcada (ambos) |
| Empeora con la actividad | No | Sí |
| Sensibilidad pericraneal | Frecuente | Variable |
Diagnóstico
Al igual que con la migraña, el diagnóstico de la cefalea tensional es clínico, basado en la anamnesis y la exploración física. No existe una prueba complementaria que confirme el diagnóstico. Los criterios de la ICHD-3 (Clasificación Internacional de las Cefaleas) se utilizan para la clasificación.
🏥Criterios ICHD-3 para cefalea tensional episódica frecuente
- 1.Al menos 10 episodios que se presenten en promedio 1-14 días al mes durante al menos 3 meses
- 2.Cefalea con una duración de 30 minutos a 7 días
- 3.Al menos 2 de: bilateral, en presión/opresión (no pulsátil), intensidad leve/moderada, no agravada por la actividad física
- 4.Ausencia de náuseas o vómitos
- 5.Como máximo fotofobia O fonofobia (no ambas)
- 6.No atribuible a otra afección
Diagnóstico diferencial
La cefalea tensional debe diferenciarse de otros tipos de cefalea primaria y de causas secundarias tratables. El diagnóstico correcto orienta el tratamiento y evita el uso de medicamentos inadecuados.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Migraña sin aura
Leer más →- Unilateral, pulsátil
- Náuseas/vómitos
- Empeora con la actividad
- Dura 4-72 h
Pruebas diagnósticas
- Criterios ICHD-3
- Diario de cefalea
Cefalea cervicogénica
Leer más →- Dolor que parte del cuello
- Unilateral
- Empeora con los movimientos cervicales
Pruebas diagnósticas
- Bloqueo diagnóstico cervical
- Exploración cervical
Cefalea por uso excesivo de medicamentos
- Cefalea presente >15 días al mes
- Uso de analgésicos >10 días al mes
- Empeora al intentar suspenderlos
Pruebas diagnósticas
- Historial de medicación
- Diario de cefalea
Hipertensión arterial sistémica
- PA >180/110 mmHg
- Cefalea occipital matutina
- Factores de riesgo cardiovascular
Pruebas diagnósticas
- Medición de la PA
- Evaluación cardiovascular
Disfunción temporomandibular
Leer más →- Dolor en los músculos masticatorios
- Chasquidos en la ATM
- Bruxismo
Pruebas diagnósticas
- Exploración de la ATM
- Panorámica dental
Cefalea tensional vs. migraña: el diagnóstico diferencial central
La diferenciación entre cefalea tensional y migraña es el desafío más frecuente en la práctica clínica. El carácter bilateral en presión, la intensidad leve a moderada y la ausencia de náuseas o vómitos apuntan hacia la cefalea tensional. El dolor unilateral pulsátil, con náuseas y empeoramiento con el movimiento, caracteriza a la migraña. El diario de cefalea es indispensable para documentar las características de cada episodio y orienta tanto el diagnóstico como la respuesta al tratamiento.
Un punto frecuentemente pasado por alto es que la cefalea tensional y la migraña pueden coexistir en el mismo paciente — lo que se denomina «cefalea mixta». En esa situación, el paciente tiene episodios de dos tipos diferentes que deben reconocerse y tratarse por separado. El médico acupuntor debe explorar la historia detallada de cada tipo de episodio para guiar el abordaje terapéutico correcto.
Cefalea por uso excesivo de medicamentos
La cefalea por uso excesivo de medicamentos (CUM) es una de las afecciones más subestimadas y más importantes en el diagnóstico diferencial de la cefalea tensional crónica. Cuando se utilizan analgésicos simples más de 15 días al mes (o triptanes/combinados más de 10 días al mes), el propio medicamento pasa a perpetuar e intensificar la cefalea.
La CUM con frecuencia se superpone a la cefalea tensional preexistente y la transforma de episódica a crónica. El paciente describe una cefalea casi diaria, presente al despertar, que alivia temporalmente con analgésicos, pero retorna rápidamente. La retirada supervisada de los analgésicos en exceso, aunque se asocia a un empeoramiento inicial, es esencial para restablecer el patrón de respuesta normal.
Causas secundarias que no deben pasarse por alto
Aunque la cefalea tensional es benigna, algunas cefaleas secundarias presentan un patrón similar y no deben pasarse por alto. La hipertensión arterial muy elevada puede causar cefalea occipital, especialmente matutina. El hipotiroidismo no tratado genera cefaleas crónicas de baja intensidad. La apnea obstructiva del sueño es una causa infradiagnosticada de cefalea matutina persistente, frecuentemente confundida con cefalea tensional.
Un cambio abrupto en el patrón de las cefaleas, el inicio después de los 50 años, la asociación con síntomas sistémicos (fiebre, pérdida de peso) o neurológicos (diplopía, ataxia, alteración de la personalidad) son señales de alarma que exigen una investigación para descartar causas secundarias graves, incluso en pacientes con historia conocida de cefalea tensional.
Tratamiento
El tratamiento de la cefalea tensional depende de la frecuencia de los episodios. En la forma episódica infrecuente, los analgésicos simples bastan. En la forma episódica frecuente o crónica, se requieren tratamiento preventivo y un abordaje multimodal.
Tratamiento agudo
Los analgésicos simples como el paracetamol (1000 mg) y el ibuprofeno (400 mg) son eficaces para la mayoría de los episodios. El ibuprofeno tiende a ser más eficaz que el paracetamol. La aspirina (500-1000 mg) también es una opción válida. Los triptanes no son eficaces para la cefalea tensional aislada.
El principal riesgo del tratamiento agudo es el uso excesivo de analgésicos. Limite el uso a un máximo de 10-15 días al mes. Los analgésicos combinados (con cafeína o codeína) presentan un mayor riesgo de cefalea de rebote y deben evitarse.
Tratamiento preventivo
La amitriptilina (10-75 mg/día) es el fármaco de primera elección en la prevención de la cefalea tensional crónica. Su mecanismo implica la modulación de las vías descendentes inhibidoras del dolor (serotonina y noradrenalina), un efecto analgésico central independiente del efecto antidepresivo y la mejoría de la calidad del sueño. La dosis eficaz suele ser menor que la dosis antidepresiva.
Otras opciones preventivas incluyen mirtazapina, venlafaxina y tizanidina. Los abordajes no farmacológicos como el biofeedback electromiográfico, la terapia cognitivo-conductual y la fisioterapia cervical cuentan con evidencia de eficacia y se recomiendan como parte del tratamiento multimodal.
Acupuntura como tratamiento
La acupuntura es una opción terapéutica complementaria con evidencia creciente en la cefalea tensional. La revisión sistemática Cochrane (Linde et al., 2016) concluyó que la acupuntura puede ser un complemento útil al tratamiento convencional, en particular para los pacientes que buscan reducir la carga medicamentosa, con una calidad de evidencia moderada.
Los mecanismos propuestos son particularmente relevantes para la cefalea tensional: desactivación de los puntos gatillo miofasciales en los músculos pericraneales, reducción de la sensibilización central a través de la activación de las vías descendentes inhibidoras, liberación de endorfinas y modulación del tono muscular vía sistema nervioso autónomo.
El tratamiento típico incluye 10-12 sesiones a lo largo de 5-8 semanas. La respuesta suele ser gradual, con una mejoría progresiva de la frecuencia y la intensidad de los episodios. La acupuntura puede combinarse con medicamentos preventivos y fisioterapia.
Pronóstico
La cefalea tensional episódica tiene un pronóstico generalmente favorable. La mayoría de los pacientes consigue un control adecuado con medidas simples. La forma crónica, aunque más desafiante, también responde bien al tratamiento multimodal adecuado.
Los factores que influyen en el pronóstico incluyen la duración de la cronificación, la presencia de comorbilidades psiquiátricas (ansiedad, depresión), el uso excesivo de analgésicos y los factores perpetuantes no tratados (bruxismo, posturas inadecuadas, trastornos del sueño). El abordaje de las comorbilidades y de los factores perpetuantes es tan importante como el tratamiento de la cefalea en sí.
Mitos y hechos
Mito frente a hecho
La cefalea tensional es causada solo por estrés
Aunque el estrés es un desencadenante frecuente, la cefalea tensional implica mecanismos neurobiológicos complejos que incluyen sensibilización periférica y central. Los factores posturales, musculares y de sueño son igualmente importantes.
Es un dolor de cabeza «sin importancia» que no merece atención médica
La forma crónica de la cefalea tensional puede ser tan incapacitante como la migraña y representa un enorme costo socioeconómico. Merece un diagnóstico y un tratamiento adecuados.
Tomar analgésicos todos los días es la solución
El uso frecuente de analgésicos puede cronificar la cefalea. El tratamiento preventivo, la fisioterapia y los cambios en el estilo de vida son fundamentales para la forma crónica.
La cefalea tensional y la migraña son lo mismo
Son entidades distintas con fisiopatología, síntomas y tratamientos diferentes, aunque pueden coexistir en el mismo paciente.
Cuándo buscar ayuda
Preguntas frecuentes
Preguntas Frecuentes
Sí. La cefalea tensional se clasifica como episódica (infrecuente o frecuente) o crónica, cuando ocurre en 15 o más días al mes durante al menos 3 meses. La cronificación se ve favorecida por el uso excesivo de analgésicos, los trastornos del sueño, la ansiedad, la depresión, la postura inadecuada y el bruxismo no tratado. El tratamiento de la forma crónica es más complejo y requiere un abordaje multimodal con preventivo farmacológico, psicoterapia y fisioterapia.
Para los episodios episódicos, el paracetamol (1000 mg) o el ibuprofeno (400-600 mg) son eficaces en la mayoría de los casos. El ibuprofeno tiende a ser ligeramente superior al paracetamol. La aspirina (500-1000 mg) también es una opción válida. Los triptanes no son eficaces para la cefalea tensional. El punto crítico es limitar el uso a un máximo de 10-15 días al mes para evitar la cefalea de rebote. Para la forma crónica, la amitriptilina en dosis bajas es el preventivo de primera línea.
La postura inadecuada — especialmente al usar computadoras y teléfonos móviles durante períodos prolongados — es un factor perpetuante importante en la cefalea tensional. Genera tensión crónica en los músculos pericraneales y cervicales, y mantiene la sensibilización periférica. La corrección postural, las pausas regulares en el trabajo, el ajuste ergonómico de la estación de trabajo y los ejercicios de estiramiento cervical son medidas complementarias relevantes, especialmente para los pacientes que trabajan sentados durante muchas horas.
Sí. La revisión Cochrane (Linde et al., 2016) sobre acupuntura en la cefalea tensional concluye que la acupuntura puede reducir la frecuencia de los episodios y representar un complemento útil al tratamiento convencional en la prevención de la forma crónica, con una calidad de evidencia moderada. Los mecanismos son particularmente adecuados para la cefalea tensional: desactivación de los puntos gatillo miofasciales en los músculos pericraneales, reducción de la tensión muscular y modulación de las vías centrales del dolor. El médico acupuntor puede combinar puntos locales y distales según el patrón individual del paciente.
Sí, hay una relación bidireccional entre el bruxismo y la cefalea tensional. El bruxismo (rechinamiento o apretamiento de los dientes, generalmente durante el sueño) genera hiperactividad de los músculos masticatorios y temporales, lo que contribuye directamente a la sensibilización periférica y a las cefaleas. Por otro lado, el estrés — un factor importante en la cefalea tensional — también agrava el bruxismo. El tratamiento del bruxismo con férula oclusal puede mejorar las cefaleas en los pacientes en los que se identifica esta asociación.
El estrés es un desencadenante frecuente, pero no la única causa. La cefalea tensional tiene mecanismos neurobiológicos propios — sensibilización periférica y central — que pueden mantenerse incluso cuando el estrés está controlado. Además, la relación es bidireccional: las cefaleas frecuentes generan más estrés y crean un ciclo. Las técnicas de manejo del estrés (mindfulness, biofeedback, terapia cognitivo-conductual) son adyuvantes útiles, pero deben integrarse en un tratamiento médico adecuado.
Por la definición de los criterios ICHD-3, la cefalea tensional no debe acompañarse de náuseas ni vómitos. La presencia de náuseas modifica el diagnóstico hacia migraña. Sin embargo, los pacientes con dolor intenso de cualquier tipo pueden sentir malestar o náuseas leves como respuesta inespecífica. Si las náuseas son prominentes, debe reevaluarse el diagnóstico de cefalea tensional y considerarse la posibilidad de migraña o cefalea mixta.
El sueño tiene un papel central en la cefalea tensional. Tanto la privación como el exceso de sueño pueden desencadenar episodios. Los trastornos del sueño — insomnio, apnea obstructiva, síndrome de las piernas inquietas — son comorbilidades frecuentes que perpetúan y agravan la cefalea tensional crónica. El tratamiento de los trastornos del sueño es una estrategia terapéutica importante que con frecuencia mejora la frecuencia de las cefaleas de forma independiente de los medicamentos específicos para el dolor de cabeza.
La cefalea tensional tiene un componente genético menor que la migraña. Los estudios en gemelos muestran una heredabilidad de cerca del 25-40 % para la forma crónica, lo que sugiere que los factores ambientales y conductuales son más determinantes que en la migraña. Las familias con antecedentes de cefalea tensional pueden compartir patrones de respuesta al estrés, hábitos posturales y de sueño que contribuyen a la transmisión familiar de la afección, sin necesidad de una base genética fuerte.
Aunque benigna, la cefalea tensional puede enmascarar afecciones graves. Busque atención inmediata si: la cefalea es la más intensa que ha sentido («cefalea en estallido»), comenzó de forma súbita durante esfuerzo físico o sexual, está acompañada de fiebre, rigidez de nuca, confusión mental o déficit neurológico, empeora progresivamente a lo largo de días, comenzó tras un traumatismo craneal, o es una cefalea nueva en una persona mayor de 50 años. Cualquier cambio abrupto en el patrón habitual también merece evaluación médica.
Leia Também
Aprofunde seu conhecimento com artigos relacionados