¿Qué es la migraña?
La migraña es una enfermedad neurológica crónica caracterizada por episodios recurrentes de cefalea moderada a intensa, habitualmente unilateral y pulsátil, acompañada de náuseas, vómitos e hipersensibilidad a la luz y al sonido. No se trata de un simple dolor de cabeza — es una afección neurovascular compleja con base genética.
La Organización Mundial de la Salud clasifica la migraña como la segunda causa de discapacidad global entre todas las enfermedades neurológicas. Afecta a alrededor del 15 % de la población mundial y es tres veces más prevalente en mujeres que en hombres, lo que sugiere una fuerte influencia hormonal.
Los episodios de migraña pueden durar de 4 a 72 horas y suelen ser debilitantes, e impiden las actividades cotidianas. Cerca de un tercio de los pacientes experimenta aura — síntomas neurológicos transitorios que preceden o acompañan al dolor, como alteraciones visuales, sensoriales o del lenguaje.
Enfermedad neurológica
La migraña es una enfermedad del cerebro, no solo un dolor de cabeza. Implica disfunción neurovascular, sensibilización central y predisposición genética.
Aura migrañosa
Cerca del 30 % de los pacientes experimenta fenómenos neurológicos transitorios (visuales, sensoriales o del lenguaje) antes o durante el episodio.
Alta prevalencia
Afecta aproximadamente a 1000 millones de personas a nivel global y es la segunda causa de discapacidad entre las enfermedades neurológicas.
Fisiopatología
La comprensión de la migraña ha evolucionado de manera significativa en las últimas décadas. La teoría puramente vascular (dilatación de los vasos sanguíneos) ha sido sustituida por un modelo neurovascular que reconoce la migraña como una enfermedad fundamentalmente cerebral.
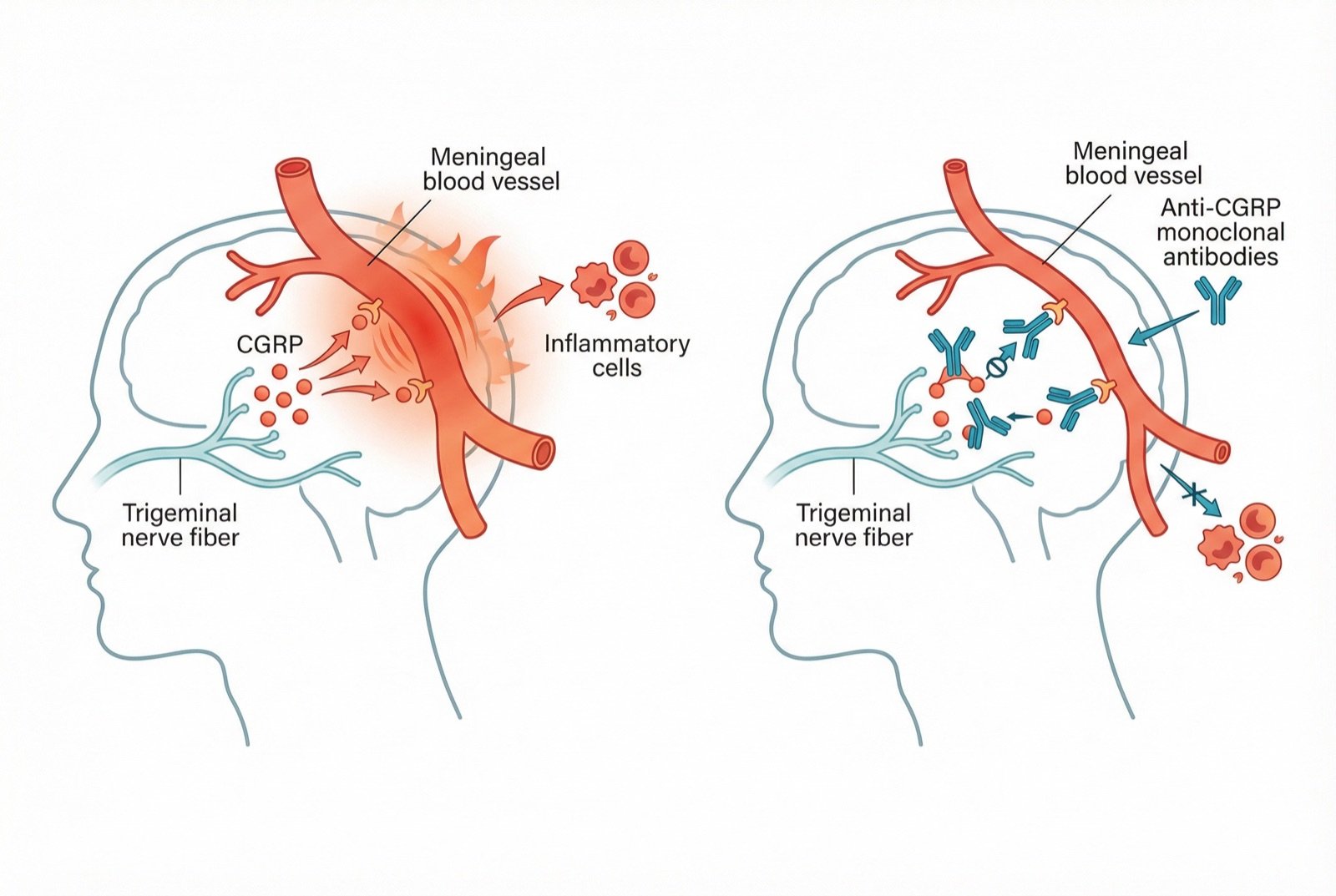
El proceso comienza con la activación del sistema trigeminovascular — neuronas del nervio trigémino que inervan las meninges y los vasos cerebrales. Cuando se activan, esas neuronas liberan neuropéptidos como el CGRP (péptido relacionado con el gen de la calcitonina), la sustancia P y la neurocinina A, que producen inflamación neurogénica y vasodilatación meníngea.

Depresión cortical propagada
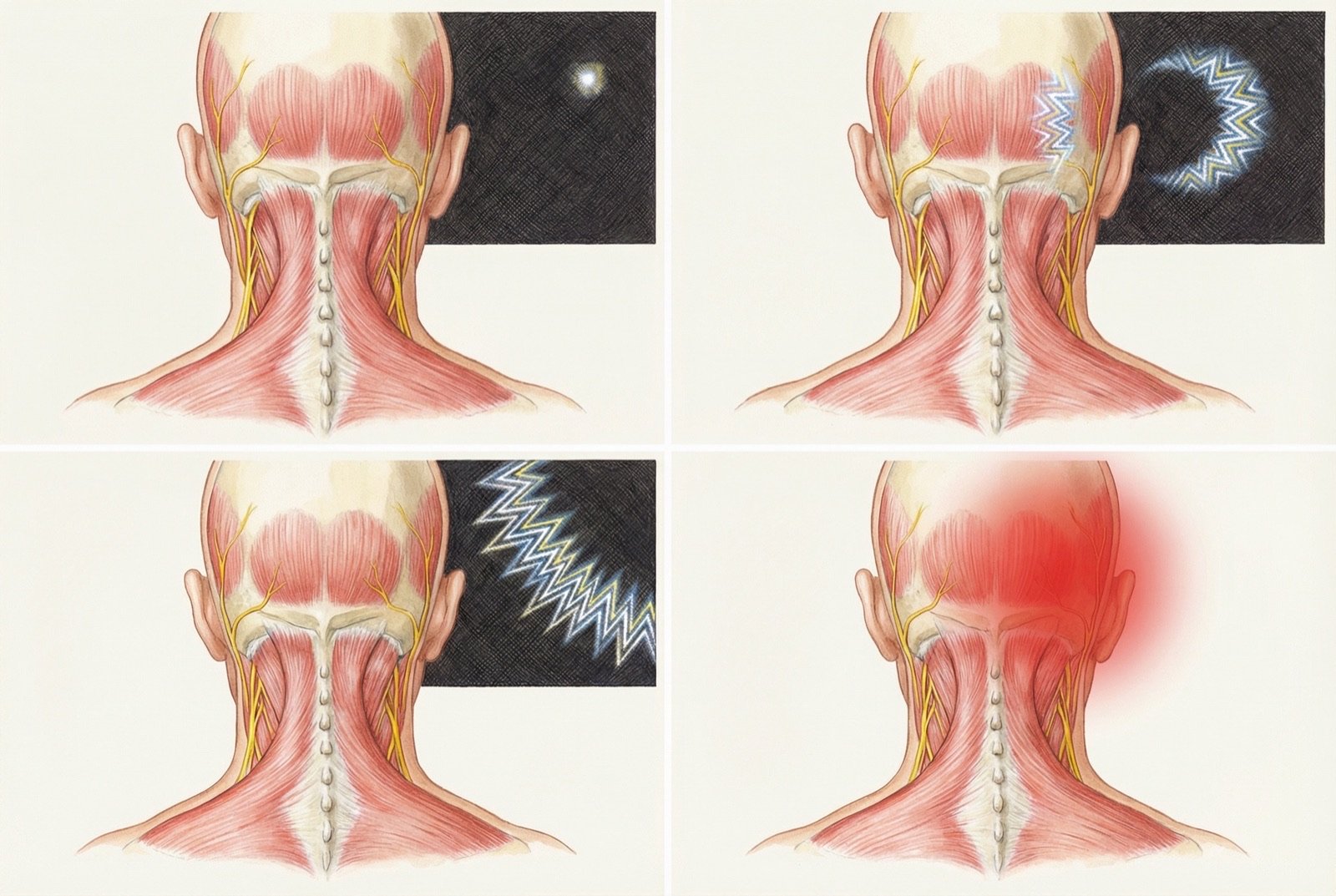
La depresión cortical propagada (CSD) es una onda de despolarización neuronal seguida de supresión de la actividad eléctrica que se propaga lentamente por la corteza cerebral. Es el mecanismo responsable del aura migrañosa — la onda de despolarización visual percibida como escotomas centelleantes o líneas en zigzag.
La CSD activa las fibras trigeminales en las meninges y establece la conexión entre el aura y la cefalea. Incluso en pacientes sin aura clínica, formas subclínicas de CSD pueden estar implicadas en la generación del dolor.
Sensibilización y cronificación
Durante un episodio se produce sensibilización periférica de los nociceptores meníngeos (dolor pulsátil que empeora con los movimientos de la cabeza), seguida de sensibilización central en el núcleo caudal del trigémino y el tálamo (alodinia cutánea — dolor al tacto en el cuero cabelludo).
Los episodios frecuentes pueden conducir a alteraciones estructurales y funcionales en el cerebro y facilitar la transición a migraña crónica (15 o más días de cefalea al mes). El uso excesivo de analgésicos es uno de los principales factores de cronificación.
Síntomas
Un episodio típico de migraña evoluciona en fases distintas, aunque no todos los pacientes experimentan todas las fases. Comprender esa progresión ayuda al tratamiento precoz y adecuado.
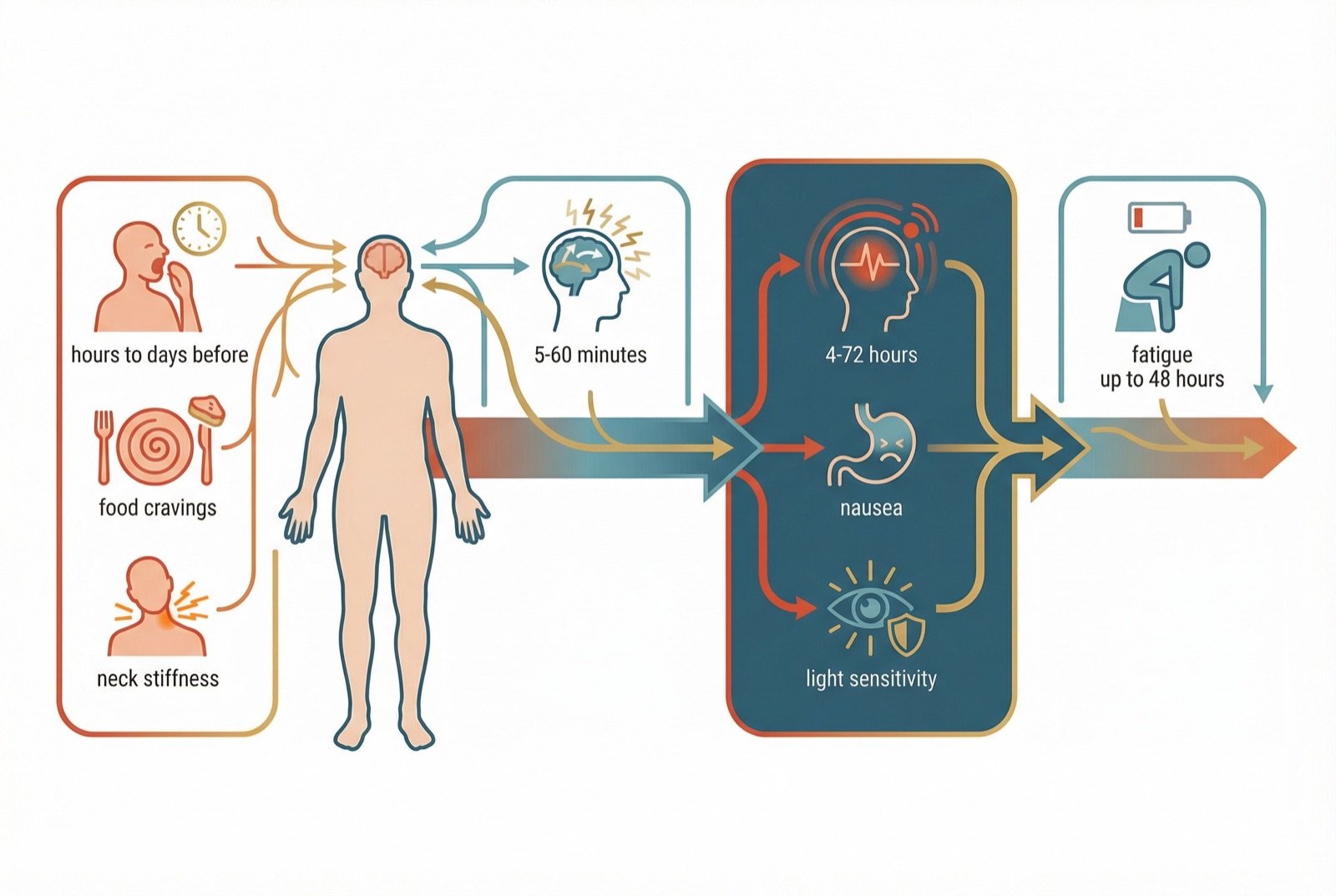
Alteraciones del estado de ánimo, bostezos excesivos, antojos alimentarios, retención hídrica, rigidez cervical y fatiga. Presente hasta en el 77 % de los pacientes.
Fenómenos visuales (escotomas centelleantes, líneas en zigzag), sensoriales (hormigueo unilateral) o del lenguaje (disfasia). Presente en el 30 % de los pacientes.
Dolor unilateral, pulsátil, moderado a intenso, agravado por la actividad física. Acompañado de náuseas, fotofobia y fonofobia.
Fatiga, dificultad de concentración, sensación de «resaca». Se subestima con frecuencia, pero puede ser tan incapacitante como el dolor.
🔍Síntomas del episodio de migraña
Dolor predominante en un lado de la cabeza con carácter pulsátil, que puede alternar de lado entre los episodios.
Presentes hasta en el 80 % de los pacientes. Los vómitos pueden ser tan intensos que impidan la ingesta de medicamentos orales.
Hipersensibilidad a la luz y al sonido, lo que lleva al paciente a buscar ambientes oscuros y silenciosos.
Los movimientos de la cabeza, subir escaleras o cualquier esfuerzo intensifican el dolor.
Dolor al tacto leve en el cuero cabelludo, la cara o el cuello — indica sensibilización central.
Hipersensibilidad a los olores, presente hasta en el 40 % de los pacientes — relativamente específica de la migraña.
Puntos luminosos, líneas en zigzag, escotomas — duran 5-60 minutos y preceden al dolor.
Pueden producirse lagrimeo, congestión nasal y ptosis unilateral, especialmente en formas unilaterales intensas.
Diagnóstico
El diagnóstico de migraña es esencialmente clínico, basado en una historia detallada de los episodios. No existe ninguna prueba de laboratorio o de imagen que confirme el diagnóstico. Los criterios de la International Headache Society (ICHD-3) son la referencia.
Las pruebas de neuroimagen (tomografía o resonancia) están indicadas cuando hay signos de alarma («red flags») que sugieran una cefalea secundaria, pero no son necesarias para el diagnóstico de migraña típica.
🏥Criterios ICHD-3 para migraña sin aura
- 1.Al menos 5 episodios que cumplan los criterios siguientes
- 2.Cefalea con duración de 4-72 horas (sin tratamiento)
- 3.Al menos 2 de: unilateral, pulsátil, intensidad moderada/intensa, empeoramiento con la actividad física
- 4.Al menos 1 de: náuseas y/o vómitos, fotofobia y fonofobia
- 5.No atribuida a otra afección
Diagnóstico diferencial
El diagnóstico de migraña es clínico, pero diversas otras afecciones pueden simular sus episodios. El médico acupuntor debe estar atento a los signos de alarma que indican causas secundarias y a los criterios que distinguen la migraña de otros tipos de cefalea primaria.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Cefalea tensional
Leer más →- Dolor bilateral en banda/presión
- Sin náuseas, fotofobia leve como máximo
- No empeora con la actividad física
Pruebas diagnósticas
- Criterios ICHD-3
- Diario de cefalea
Cefalea en racimos
Leer más →- Unilateral periorbitaria
- Duración 15-180 min
- Síntomas autonómicos ipsilaterales
- Racimos con > 3 episodios/día = valoración neurológica
Pruebas diagnósticas
- Criterios ICHD-3
- Diario de cefalea
Hemorragia subaracnoidea
- «La peor cefalea de la vida»
- Inicio súbito en segundos
- Puede haber rigidez nucal
- Cefalea en trueno = TC urgente
Pruebas diagnósticas
- TC craneal sin contraste
- Punción lumbar
Cefalea por hipertensión intracraneal
- Empeora al acostarse
- Náuseas matinales
- Edema de papila
- Edema de papila = neuroimagen urgente
Pruebas diagnósticas
- Fondoscopia
- RM/TC
Arteritis de células gigantes
- Pacientes > 50 años
- Dolor en la arteria temporal
- VSG muy elevada
- Riesgo de ceguera por isquemia de la arteria oftálmica
Pruebas diagnósticas
- VSG
- PCR
- Biopsia de la arteria temporal
Migraña vs. cefalea tensional: la distinción más frecuente
La diferenciación entre migraña y cefalea tensional es el desafío diagnóstico más habitual en la práctica clínica. La migraña presenta dolor típicamente unilateral y pulsátil, con náuseas y empeoramiento con el movimiento — criterios que la cefalea tensional no cumple. El diario de cefalea es la herramienta más valiosa para esa distinción, ya que documenta las características de cada episodio a lo largo del tiempo.
Es importante recordar que los dos tipos de cefalea pueden coexistir en el mismo paciente. En ese caso, cada episodio debe clasificarse por separado de acuerdo con sus propios criterios. El médico acupuntor debe orientar al paciente a registrar las características de cada episodio para guiar un tratamiento individualizado.
Signos de alarma que exigen investigación urgente
Determinados patrones de cefalea exigen una investigación inmediata para excluir causas secundarias graves. La denominada «cefalea en trueno» — dolor de máxima intensidad que alcanza el pico en segundos — debe investigarse como hemorragia subaracnoidea hasta prueba en contrario, incluso si el paciente ya tiene antecedentes de migraña. Cualquier cambio abrupto en el patrón habitual de las cefaleas también merece investigación.
La presencia de fiebre, rigidez de nuca, déficit neurológico focal, papiledema o inicio después de los 50 años son otros signos de alarma clásicos. Ante la duda, el médico debe priorizar siempre la exclusión de causas secundarias antes de confirmar un diagnóstico de cefalea primaria. Esa conducta protege al paciente y es la base de una práctica médica responsable.
Migraña con aura vs. causas vasculares
El aura migrañosa — especialmente los fenómenos visuales — debe diferenciarse de la isquemia cerebral transitoria (AIT). El aura típica se propaga lentamente (marcha en 20-30 minutos), mientras que los síntomas vasculares suelen tener un inicio más abrupto. Además, el aura visual de la migraña suele ser positiva (luces, zigzag), mientras que el AIT a menudo causa pérdida de función (escotoma oscuro, apagamiento del campo visual).
Los pacientes con migraña con aura, especialmente las mujeres que utilizan anticonceptivos orales combinados o que fuman, presentan un riesgo levemente aumentado de ACV isquémico. En esos casos, la elección del tratamiento preventivo y del método anticonceptivo debe consultarse con el médico. La valoración de los factores de riesgo cardiovascular es parte indisociable del manejo adecuado de la migraña.
Tratamiento
El manejo de la migraña implica tres pilares: tratamiento agudo (abortivo de los episodios), tratamiento preventivo (reducción de la frecuencia y la intensidad) y modificaciones del estilo de vida. La elección terapéutica depende de la frecuencia, la intensidad y el impacto funcional de los episodios.
TRATAMIENTO AGUDO VS. PREVENTIVO
| CARACTERÍSTICA | TRATAMIENTO AGUDO | TRATAMIENTO PREVENTIVO |
|---|---|---|
| Objetivo | Aliviar el episodio actual | Reducir la frecuencia y la intensidad de los episodios |
| Cuándo utilizarlo | Al inicio del episodio | A diario (uso continuo) |
| Medicamentos | Triptanes, AINE, gepantes | Betabloqueantes, anticonvulsivos, anti-CGRP |
| Indicación | Todo paciente con migraña | Frecuencia ≥ 4 episodios/mes o episodios incapacitantes |
| Inicio de acción | Minutos a horas | Semanas a meses |
| Cuidados | Evitar uso > 10 días/mes | Mantener durante al menos 3-6 meses |
Tratamiento agudo
Los triptanes (sumatriptán, rizatriptán, zolmitriptán) son agonistas de los receptores 5-HT1B/1D y representan el tratamiento de primera línea para episodios moderados a intensos. Actúan revirtiendo la vasodilatación meníngea e inhibiendo la liberación de CGRP. Deben tomarse de manera precoz en el episodio para obtener máxima eficacia.
Los antiinflamatorios no esteroideos (AINE) como el ibuprofeno, el naproxeno y el ácido acetilsalicílico son eficaces para episodios leves a moderados. La combinación de triptán + AINE es más eficaz que cualquiera de ellos por separado.
Los gepantes (rimegepant, ubrogepant) son antagonistas del receptor de CGRP de uso oral, una opción más reciente para los pacientes que no toleran los triptanes o presentan contraindicaciones cardiovasculares.
Tratamiento preventivo
Indicado cuando el paciente presenta 4 o más episodios al mes, episodios muy incapacitantes, fracaso del tratamiento agudo o riesgo de cefalea por uso excesivo de analgésicos. Las opciones incluyen betabloqueantes (propranolol), anticonvulsivos (topiramato, ácido valproico), antidepresivos (amitriptilina, venlafaxina) y toxina botulínica de tipo A (para migraña crónica).
Los anticuerpos monoclonales anti-CGRP (erenumab, fremanezumab, galcanezumab) representan la primera terapia desarrollada específicamente para la migraña. Administrados mediante inyección subcutánea mensual, reducen la frecuencia de los episodios en un 50 % o más en alrededor del 50 % de los pacientes, con un perfil de efectos secundarios muy favorable.
Acupuntura como tratamiento
La acupuntura está reconocida como una opción terapéutica complementaria en la prevención de la migraña. La revisión Cochrane de 2016 (Linde et al.), que incluyó a más de 4900 pacientes, concluyó que la acupuntura puede reducir la frecuencia de los episodios en comparación con el placebo o el cuidado habitual, con un efecto similar al del tratamiento farmacológico preventivo — aunque con una calidad de la evidencia descrita como baja a moderada.
Los mecanismos propuestos incluyen modulación de las vías trigeminovasculares, reducción de los niveles de CGRP, liberación de endorfinas y encefalinas, activación de las vías descendentes inhibitorias del dolor y modulación del sistema nervioso autónomo. Los estudios de neuroimagen funcional muestran que la acupuntura activa áreas cerebrales implicadas en la regulación del dolor y en la función autonómica.
Un protocolo típico implica sesiones semanales durante 8-12 semanas, con mantenimiento mensual posterior. Los resultados suelen manifestarse tras 4-6 sesiones. La acupuntura puede utilizarse de forma aislada en pacientes con contraindicaciones a los medicamentos preventivos o como adyuvante al tratamiento farmacológico.
Pronóstico
La migraña es una afección crónica con curso variable a lo largo de la vida. En muchos pacientes, la frecuencia y la intensidad de los episodios disminuyen con la edad, especialmente después de los 50-60 años. En las mujeres, la mejoría suele producirse tras la menopausia.
Con un tratamiento adecuado, la mayoría de los pacientes consigue una reducción significativa en la frecuencia y la intensidad de los episodios. La identificación y el evitamiento de los desencadenantes individuales, asociados a tratamiento preventivo cuando esté indicado, pueden mejorar sustancialmente la calidad de vida.
El principal riesgo a largo plazo es la cronificación — transición de migraña episódica a crónica. Los factores que aumentan ese riesgo incluyen alta frecuencia de episodios, uso excesivo de analgésicos, obesidad, trastornos del sueño, depresión y estrés crónico. La prevención de la cronificación es un objetivo central del tratamiento.
Mitos y hechos
Mito frente a hecho
La migraña es solo un dolor de cabeza fuerte
La migraña es una enfermedad neurológica compleja con base genética, que implica disfunción neurovascular, inflamación neurogénica y sensibilización central. El dolor de cabeza es solo uno de los síntomas.
La migraña la causa el estrés — es un «problema emocional»
Aunque el estrés puede desencadenar episodios, la migraña tiene una base neurobiológica y un fuerte componente genético bien documentados. Los estudios de neuroimagen describen alteraciones estructurales y funcionales cerebrales objetivas asociadas a la afección.
El chocolate y el queso siempre desencadenan los episodios
Los desencadenantes son individuales y variables. Muchos alimentos considerados desencadenantes pueden ser, en realidad, antojos de la fase prodrómica, lo que confunde la causa con el síntoma.
Tomar un analgésico siempre que aparece dolor es la mejor opción
El uso frecuente de analgésicos (más de 10-15 días al mes) puede causar cefalea de rebote y cronificar la migraña. El tratamiento preventivo es fundamental para los pacientes con episodios frecuentes.
La migraña solo afecta a las mujeres
Aunque es más prevalente en mujeres (3:1), la migraña también afecta de forma significativa a los hombres. Antes de la pubertad la prevalencia es similar entre los sexos.
Cuándo buscar ayuda
No todo dolor de cabeza requiere valoración médica urgente, pero algunas situaciones exigen atención inmediata. Consulte a un neurólogo si sus episodios son frecuentes, incapacitantes o no responden al tratamiento habitual.
Preguntas frecuentes
Preguntas Frecuentes
La migraña es una enfermedad neurológica con un episodio típicamente unilateral, pulsátil, de intensidad moderada a intensa, acompañado de náuseas, fotofobia y fonofobia, y que empeora con la actividad física. La cefalea tensional común es bilateral, opresiva, más leve y sin esos síntomas asociados. La migraña además presenta fases prodrómica, de aura (en el 30 % de los casos) y posdrómica, lo que constituye una experiencia más compleja que un simple dolor de cabeza.
La migraña no tiene una cura definitiva, pero es altamente tratable. Con un tratamiento adecuado — preventivo cuando esté indicado, abortivo para los episodios y modificaciones del estilo de vida —, la mayoría de los pacientes consigue una reducción del 50 % o más en la frecuencia y la intensidad de los episodios. En algunos pacientes la migraña mejora de forma espontánea con la edad, especialmente después de los 50-60 años. En las mujeres, la menopausia con frecuencia trae mejoría.
Las opciones preventivas con mayor evidencia incluyen betabloqueantes (propranolol, metoprolol), anticonvulsivos (topiramato, valproato), antidepresivos (amitriptilina, venlafaxina) y toxina botulínica de tipo A (para migraña crónica). Los anticuerpos monoclonales anti-CGRP (erenumab, fremanezumab, galcanezumab) son los preventivos más modernos, desarrollados específicamente para la migraña, con excelente eficacia y pocos efectos secundarios. La elección debe ser individualizada por el médico.
Los triptanes están indicados para episodios de intensidad moderada a intensa, especialmente cuando el paciente sabe que el episodio será debilitante. Los analgésicos simples (ibuprofeno, AAS, paracetamol) pueden ser suficientes para episodios leves. La combinación triptán + AINE es más eficaz que cualquiera por separado. El punto crucial es tomar la medicación lo antes posible en el episodio — la eficacia disminuye de manera significativa si el tratamiento se pospone. Más de 10 días al mes de abortivos eleva el riesgo de cefalea de rebote.
La acupuntura es una opción terapéutica con evidencia de eficacia comparable al tratamiento preventivo farmacológico en la reducción de la frecuencia de los episodios de migraña (revisión Cochrane, 2016). En pacientes que no toleran los efectos secundarios de los preventivos orales o prefieren reducir la carga farmacológica, la acupuntura puede utilizarse como alternativa o en combinación con la farmacoterapia. La decisión debe tomarse en conjunto con el médico acupuntor, valorando las características individuales del paciente.
El protocolo típico para la migraña implica 8-12 sesiones semanales, seguidas de mantenimiento mensual. Los resultados suelen aparecer tras 4-6 sesiones, aunque la valoración adecuada de la eficacia recomienda completar al menos 8 sesiones. El beneficio de la acupuntura en la migraña suele mantenerse durante al menos 6 meses tras finalizar el tratamiento, lo que es una ventaja respecto a los fármacos, cuyo efecto cesa con la interrupción.
La migraña tiene base genética y neurobiológica — los desencadenantes no causan la enfermedad, pero pueden precipitar episodios en personas predispuestas. Los desencadenantes habituales incluyen privación o exceso de sueño, ayuno prolongado, estrés, variación hormonal (ciclo menstrual), alcohol (especialmente vino tinto), cafeína, luces intensas y perfumes fuertes. La identificación de los desencadenantes individuales mediante un diario de cefalea es fundamental — los desencadenantes varían mucho entre los pacientes.
En casos raros, el aura migrañosa — especialmente el aura motora (hemiplejía) — puede simular síntomas de ACV. La diferenciación se basa en la progresión típica del aura (lenta, en 20-30 minutos), en la reversibilidad completa y en los antecedentes de episodios similares. La «cefalea en trueno» (dolor de máxima intensidad en segundos) asociada a rigidez nucal o déficit neurológico nuevo debe investigarse como hemorragia subaracnoidea o ACV — no debe atribuirse a migraña sin excluir una causa vascular.
Sí. La migraña puede iniciarse en la infancia, y antes de la pubertad la prevalencia es similar entre niños y niñas. En niños, los episodios suelen ser más cortos (2-4 horas), bilaterales y con náuseas y vómitos prominentes. Algunos niños presentan equivalentes migrañosos como dolor abdominal recurrente, vértigo paroxístico benigno o tortícolis paroxístico, que están reconocidos como manifestaciones de la migraña por la clasificación ICHD-3. El diagnóstico y tratamiento adecuado en niños previene el impacto académico y social.
La migraña crónica se define como 15 o más días de cefalea al mes, con al menos 8 con características de migraña, durante más de 3 meses. La principal causa de cronificación es el uso excesivo de analgésicos (más de 10-15 días al mes), que genera cefalea de rebote y mantenimiento del ciclo. Otros factores incluyen obesidad, apnea del sueño, depresión, ansiedad y altos niveles de estrés crónico. El tratamiento de la migraña crónica exige la retirada de los analgésicos en exceso y la introducción de un preventivo adecuado.
Leia Também
Aprofunde seu conhecimento com artigos relacionados