¿Qué es la cervicalgia?
Cervicalgia es el término médico para el dolor en la región cervical de la columna, es decir, en el cuello. Engloba cualquier dolor localizado entre la base del cráneo (occipital) y la primera vértebra torácica, y puede irradiarse a los hombros, los miembros superiores o la región interescapular.
Al igual que la lumbalgia, la cervicalgia puede ser aguda (hasta 6 semanas), subaguda (de 6 a 12 semanas) o crónica (más de 12 semanas). La mayoría de los casos es inespecífica, sin una causa estructural claramente identificable.
En las últimas décadas, la prevalencia de la cervicalgia ha aumentado de forma significativa, en gran parte por el uso prolongado de dispositivos electrónicos y por el trabajo sedentario frente a ordenadores, un fenómeno que se conoce como «text neck» o «cuello de texto».
Relacionada con el trabajo
Los profesionales que trabajan con ordenadores más de 6 horas diarias tienen un riesgo 2 a 3 veces mayor de desarrollar cervicalgia.
Text neck
La flexión cervical sostenida al usar el smartphone aumenta de forma significativa la carga biomecánica sobre la columna cervical, sobre todo con ángulos mayores de inclinación anterior de la cabeza.
Prevalencia creciente
La prevalencia de la cervicalgia en jóvenes de 18 a 25 años se ha duplicado en la última década, asociada al uso de dispositivos móviles.
Epidemiología
La cervicalgia es la cuarta causa de discapacidad en el mundo. Se estima que entre el 30 % y el 50 % de la población adulta experimentará dolor cervical significativo en algún momento del año, y la prevalencia a lo largo de la vida supera el 70 %.
Las mujeres se ven más afectadas que los hombres, con una razón de prevalencia de aproximadamente 2:1 a 3:1. Los factores de riesgo incluyen la edad (pico entre 35 y 49 años), el trabajo sedentario, el estrés psicológico, el tabaquismo, los antecedentes de cervicalgia y los traumatismos cervicales (incluido el latigazo cervical).
Fisiopatología
La columna cervical está compuesta por siete vértebras (C1-C7), interconectadas por discos intervertebrales, ligamentos, músculos y articulaciones facetarias. Esta región es notablemente móvil y permite un amplio rango de movimientos de la cabeza, lo que también la hace vulnerable a las lesiones.
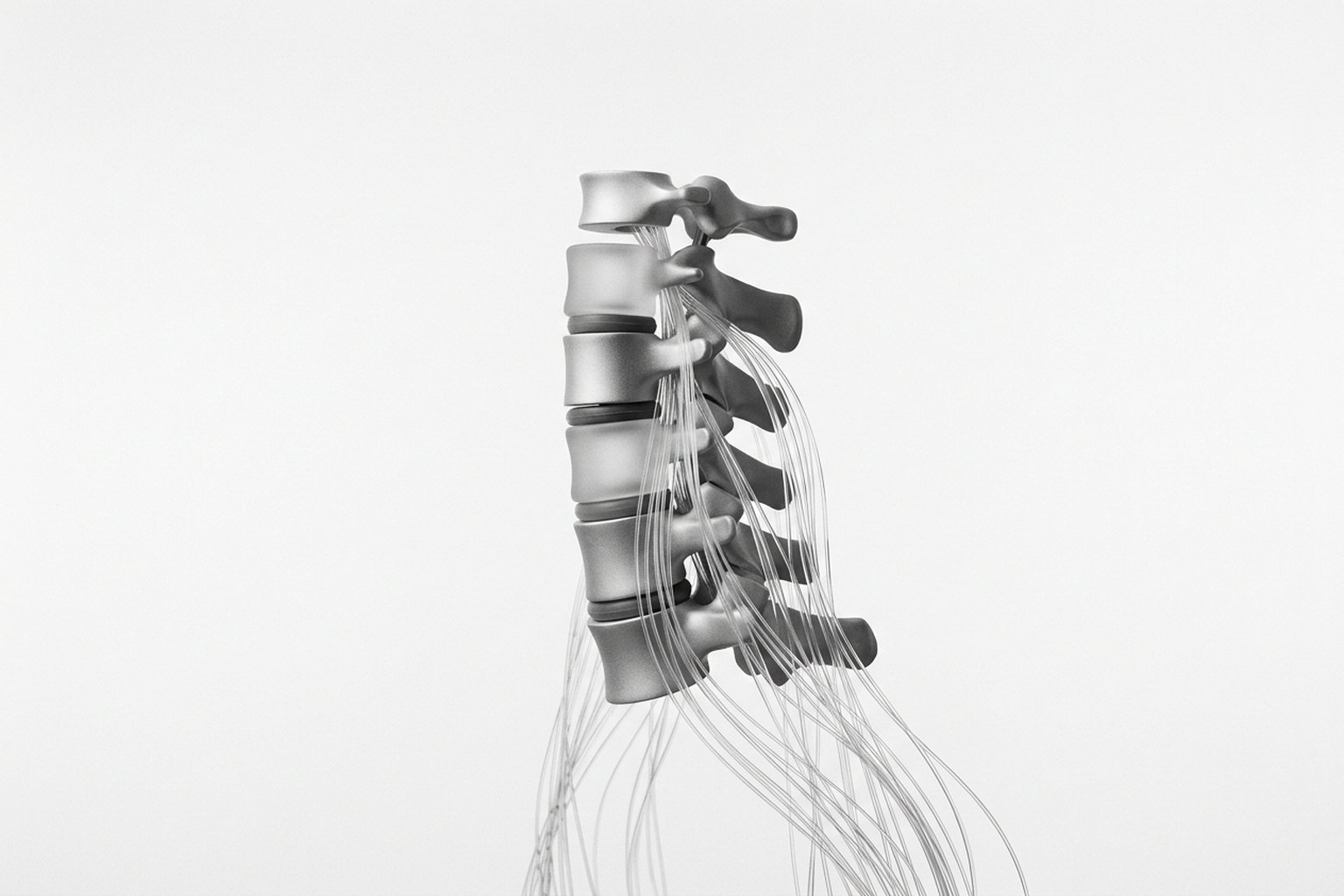
Estructuras implicadas en el dolor
Las articulaciones facetarias (zigapofisarias) son una de las fuentes más frecuentes de dolor cervical y aparecen implicadas con regularidad en las series de pacientes con cervicalgia crónica. Estas articulaciones están ricamente inervadas y pueden sufrir procesos degenerativos, inflamatorios o traumáticos.
Los discos intervertebrales cervicales pierden hidratación de manera progresiva con la edad, lo que reduce su capacidad de amortiguación. Las fisuras del anillo fibroso permiten la penetración de terminaciones nerviosas y convierten al disco en una fuente de dolor: el llamado dolor discogénico.
La musculatura cervical, especialmente los músculos profundos flexores (longus colli y longus capitis), suele presentar inhibición y atrofia en pacientes con cervicalgia crónica. Esto crea un círculo vicioso: los músculos débiles producen sobrecarga de otras estructuras y perpetúan el dolor.
Síntomas
Los síntomas de la cervicalgia varían desde un dolor leve y localizado hasta cuadros incapacitantes con irradiación a los miembros superiores. La identificación precisa de los síntomas ayuda a diferenciar las causas mecánicas de las neuropáticas.

🔍Síntomas frecuentes de la cervicalgia
Dolor localizado que puede ser constante o intermitente, generalmente agravado por movimientos y por posiciones mantenidas.
Limitación del rango de movimiento, especialmente la rotación y la inclinación lateral, con sensación de «bloqueo».
Dolor de cabeza que se origina en la columna cervical, generalmente unilateral, que comienza en la nuca y se irradia hacia la región frontal.
Puede indicar afectación de raíz nerviosa cervical (radiculopatía) o dolor referido muscular.
Las parestesias en dermatomas específicos sugieren compresión de raíz nerviosa: C6 (pulgar) o C7 (dedo medio).
La disfunción de los propioceptores cervicales puede provocar mareos de origen cervical (cervicogenic dizziness).
Los chasquidos o ruidos articulares son frecuentes y suelen ser benignos, asociados a alteraciones degenerativas normales.
El dolor entre las escápulas con frecuencia se origina en una disfunción cervical, no torácica.
Diagnóstico
El diagnóstico de la cervicalgia es predominantemente clínico, basado en una historia detallada y en la exploración física. Pruebas específicas como el test de Spurling (compresión foraminal) y el test de distracción cervical ayudan a identificar la radiculopatía.
Las pruebas de imagen están indicadas únicamente ante señales de alarma (red flags) o cuando los síntomas persisten más de 6 semanas sin respuesta al tratamiento conservador.
🏥Señales de alarma en la cervicalgia
Fonte: Bone and Joint Decade Task Force / NICE Guidelines
Mielopatía cervical (urgente)
Derivar para evaluación neuroquirúrgica- 1.Debilidad progresiva en miembros superiores y/o inferiores
- 2.Alteración de la marcha (marcha espástica)
- 3.Dificultad para realizar movimientos finos con las manos
- 4.Signo de Lhermitte positivo (descarga al flexionar el cuello)
- 5.Hiperreflexia y signo de Babinski
Sospecha de causa grave
- 1.Traumatismo reciente significativo (caída, accidente)
- 2.Antecedente de cáncer o pérdida de peso inexplicada
- 3.Fiebre o signos de infección sistémica
- 4.Dolor nocturno intenso que no alivia con el reposo
- 5.Uso prolongado de corticosteroides o inmunodepresión
Insuficiencia vertebrobasilar
Contraindica la manipulación cervical- 1.Mareo intenso al rotar el cuello
- 2.Disartria, disfagia o diplopía
- 3.Drop attacks (caídas súbitas sin pérdida de conciencia)
- 4.Nistagmo provocado por la rotación cervical
Disección arterial vertebral (VAD)
Manipulación cervical CONTRAINDICADA; la punción profunda cervical debe diferirse hasta investigación con angio-TC o angio-RM- 1.Cefalea súbita occipital o cervical, «la peor de la vida»
- 2.Síndrome de Horner ipsilateral (ptosis + miosis + anhidrosis)
- 3.Signos vertebrobasilares: vértigo, ataxia, diplopía, disartria, disfagia
- 4.Antecedente de traumatismo cervical reciente, manipulación o esfuerzo extremo
Meningitis (emergencia infectológica)
Emergencia infectológica: derivación inmediata para punción lumbar y antibioticoterapia empírica- 1.Fiebre + rigidez de nuca + cefalea
- 2.Alteración del nivel de conciencia, fotofobia
- 3.Signo de Kernig o Brudzinski positivos
- 4.Petequias o exantema purpúrico (meningococemia)
Pruebas complementarias
INDICACIÓN DE PRUEBAS EN LA CERVICALGIA
| PRUEBA | CUÁNDO SOLICITARLA | QUÉ EVALÚA |
|---|---|---|
| Radiografía cervical | Traumatismo, deformidad, sospecha de inestabilidad | Alineación vertebral, fracturas, espondilosis |
| Resonancia magnética | Síntomas radiculares persistentes, mielopatía | Discos, médula espinal, raíces nerviosas |
| Tomografía computarizada | Detalle óseo, fracturas complejas | Anatomía ósea detallada |
| Electroneuromiografía | Definir nivel y gravedad de la radiculopatía | Función nerviosa periférica |
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Hernia de disco cervical
- Dolor irradiado al brazo
- Parestesia en dermatoma
- Signo de Spurling positivo
- Mielopatía cervical: clonus, hiperreflexia
Pruebas diagnósticas
- Resonancia magnética cervical
- Electroneuromiografía
Cervicobraquialgia
- Dolor cervical + irradiación al miembro superior
- Sigue dermatoma
- Puede haber déficit sensitivo o motor
Pruebas diagnósticas
- Test de Spurling
- RM cervical
Dolor miofascial cervical
Leer más →- Puntos gatillo en trapecio o ECOM
- Cefalea tensional asociada
- Sin alteración neurológica
Alta eficacia de la acupuntura para los puntos gatillo cervicales
Espondilosis cervical
- Degeneración discovertebral
- Rigidez progresiva
- Radiología con osteofitos
Pruebas diagnósticas
- Radiografía cervical
- RM
Cefalea cervicogénica
- Dolor unilateral que parte del cuello
- Empeora con los movimientos cervicales
- Puede simular migraña
Pruebas diagnósticas
- Bloqueo anestésico diagnóstico
Hernia de disco cervical
La hernia discal cervical produce radiculopatía cuando el material discal comprime una raíz nerviosa foraminal o central. El cuadro clínico difiere de la cervicalgia inespecífica por la presencia de dolor irradiado al miembro superior siguiendo un dermatoma específico (C6: pulgar e índice; C7: dedo medio), acompañado de parestesias y, en los casos más graves, debilidad muscular. El test de Spurling (compresión foraminal con inclinación ipsilateral) se considera altamente específico para la radiculopatía cervical en estudios de exactitud diagnóstica.
La mielopatía cervical es la presentación más grave y resulta de la compresión de la médula espinal. Se manifiesta con dificultad para tareas finas con las manos, marcha espástica, hiperreflexia y, en ocasiones, disfunción esfinteriana. Cualquier signo de mielopatía exige derivación urgente para evaluación neuroquirúrgica, con independencia de los hallazgos de imagen.
Cervicobraquialgia
La cervicobraquialgia describe la combinación de dolor cervical con irradiación al miembro superior y puede ser de origen radicular (compresión de raíz nerviosa) o referido (dolor miofascial o facetario proyectado al hombro y al brazo). La distinción es clínicamente importante: en el origen radicular verdadero, el dolor sigue un dermatoma preciso, con posible déficit neurológico; en el dolor referido, el patrón es más difuso y sin déficit objetivo.
El test de tracción cervical, que alivia el dolor al descoaptar las facetas y ampliar los forámenes, distingue el origen radicular del miofascial. La electroneuromiografía es esencial para confirmar el nivel y la gravedad de la lesión nerviosa cuando hay déficit motor o sensitivo, y orienta la decisión terapéutica entre tratamiento conservador e intervención quirúrgica.
Dolor miofascial cervical
El síndrome de dolor miofascial cervical es muy prevalente en la práctica clínica, sobre todo en trabajadores que utilizan ordenadores o que mantienen una postura estática prolongada. Los puntos gatillo más frecuentes se localizan en el trapecio superior, el esternocleidomastoideo (ECOM), el elevador de la escápula y los suboccipitales. La presión sobre estos puntos reproduce el dolor referido característico: cefalea occipital en el caso de los suboccipitales, o dolor en el hombro y la cara lateral del cuello para el trapecio.
La acupuntura médica con punción seca de los puntos gatillo cervicales es uno de los tratamientos más eficaces y rápidos disponibles, ya que produce alivio inmediato del dolor y relajación muscular duradera. El médico acupuntor puede identificar con precisión los puntos gatillo y tratarlos en una única sesión, combinando esto con orientaciones posturales y ejercicios de fortalecimiento de los flexores cervicales profundos para evitar la recurrencia.
Espondilosis cervical
La espondilosis cervical representa el proceso degenerativo natural de la columna cervical (degeneración de los discos intervertebrales con pérdida de altura, formación de osteofitos, hipertrofia de las articulaciones uncovertebrales y facetarias) y es prácticamente universal por encima de los 60 años. Radiológicamente presenta pinzamiento de los espacios discales, osteofitos y esclerosis de las plataformas vertebrales. El problema clínico es que estos hallazgos son frecuentes en pacientes asintomáticos.
La espondilosis puede ser completamente asintomática o manifestarse como cervicalgia crónica con rigidez progresiva y crepitaciones audibles. El dolor tiende a ser de carácter mecánico, empeora con los movimientos y mejora con el reposo. Cuando se acompaña de osteofitos que estrechan los forámenes o el canal vertebral, puede evolucionar a radiculopatía o mielopatía y exige investigación con resonancia magnética incluso en ausencia de déficit neurológico manifiesto.
Cefalea cervicogénica
La cefalea cervicogénica es una cefalea secundaria originada en estructuras cervicales superiores (articulaciones C0-C1, C1-C2, C2-C3, nervios occipitales), capaz de simular una migraña o una cefalea tensional. El patrón clínico clásico incluye dolor unilateral que comienza en la región occipital y se irradia a la frontal y temporal, empeora con los movimientos cervicales o con la compresión de las articulaciones cervicales superiores y se asocia con frecuencia a rigidez cervical ipsilateral.
La diferenciación con la migraña no siempre es sencilla, ya que ambas pueden presentar náuseas y fotofobia. Los elementos que favorecen la cefalea cervicogénica incluyen: inicio con el movimiento cervical, ausencia de aura, dolor estrictamente unilateral sin alternancia de lado y dolor a la presión sobre las articulaciones cervicales altas. El bloqueo anestésico diagnóstico del nervio occipital mayor o de las articulaciones C2-C3, con un alivio superior al 50 %, es confirmatorio.
Tratamientos
El tratamiento de la cervicalgia sigue un abordaje escalonado y prioriza las intervenciones conservadoras. La combinación de terapias activas y pasivas muestra mejores resultados que cualquier intervención aislada.

Abordajes terapéuticos
OPCIONES DE TRATAMIENTO PARA LA CERVICALGIA
| TRATAMIENTO | MECANISMO | EVIDENCIA | RECOMENDACIÓN |
|---|---|---|---|
| Ejercicios de fortalecimiento cervical | Activación de los flexores profundos y estabilizadores | Fuerte (nivel A) | Primera línea: todos los pacientes |
| Movilización y manipulación | Restaura la movilidad articular e inhibe el dolor | Moderada (nivel B) | Combinada con ejercicios |
| AINE (corto plazo) | Reducción de la inflamación y del dolor | Moderada (nivel B) | Fase aguda, máximo 7-10 días |
| Acupuntura | Modulación neuroendocrina del dolor | Moderada (nivel B) | Adyuvante en la cervicalgia crónica |
| Ergonomía y educación postural | Reducción de la sobrecarga biomecánica | Moderada (nivel B) | Prevención y mantenimiento |
| Terapia cognitivo-conductual | Manejo de la catastrofización y la cinesiofobia | Moderada (nivel B) | Cuando hay factores psicosociales |
Ejercicios cervicales
El entrenamiento craneocervical en flexión es el ejercicio con mayor evidencia para la cervicalgia crónica. Consiste en activar de forma selectiva los músculos flexores profundos del cuello (longus colli y longus capitis), que en estos pacientes suelen estar inhibidos.
Los ejercicios de fortalecimiento de la musculatura escapular (trapecio inferior y medio, serrato anterior) complementan el programa, ya que la estabilidad escapulotorácica es fundamental para la salud cervical.
Los estiramientos del trapecio superior, los escalenos y el esternocleidomastoideo ayudan a reducir la tensión muscular excesiva, pero deben realizarse de manera suave y nunca de forma aislada: siempre se combinan con fortalecimiento.
Collarín cervical
El uso de collarín cervical está fuertemente desaconsejado en la cervicalgia inespecífica. La evidencia muestra que la inmovilización prolongada conduce a atrofia muscular, pérdida de propiocepción y retraso de la recuperación. La única indicación clara es tras un traumatismo con inestabilidad documentada.
Acupuntura como tratamiento
La acupuntura es una de las terapias complementarias más estudiadas para la cervicalgia. Una revisión Cochrane concluyó que la acupuntura proporciona un alivio del dolor a corto plazo superior al placebo en la cervicalgia crónica, aunque los efectos a largo plazo necesitan más investigación.
Entre los mecanismos propuestos se incluyen la modulación de las vías descendentes inhibitorias del dolor, la liberación de endorfinas y la reducción de la actividad de los puntos gatillo miofasciales cervicales, que son extremadamente prevalentes en esta región.
La integración de la acupuntura con ejercicios de fortalecimiento cervical y educación postural es el abordaje que muestra los mejores resultados clínicos. La acupuntura puede facilitar la adherencia al programa de ejercicios al reducir el dolor en las fases iniciales del tratamiento.
Pronóstico
El pronóstico de la cervicalgia aguda suele ser bueno y la mayoría de los pacientes presenta una mejoría significativa en 2 a 6 semanas. Sin embargo, la cervicalgia tiende a recurrir con mayor frecuencia que la lumbalgia, y entre el 15 % y el 20 % de los casos se vuelven crónicos.
EVOLUCIÓN TÍPICA Y REHABILITACIÓN
Control del dolor
Manejo del dolor con medicación si es necesario, orientaciones ergonómicas e inicio de la movilización suave.
Movilidad y activación
Ejercicios de activación de los flexores cervicales profundos, estiramientos suaves y movilidad progresiva.
Fortalecimiento
Fortalecimiento progresivo de la musculatura cervical y escapulotorácica, resistencia isométrica y concéntrica.
Prevención y mantenimiento
Programa de ejercicios de mantenimiento, ergonomía en el trabajo y estrategias de autocuidado.
Mitos y hechos
Mito frente a hecho
Hacer crujir el cuello provoca artrosis cervical.
No hay evidencia de que hacer crujir las articulaciones cause artrosis. El sonido lo produce la cavitación del líquido sinovial y suele ser inofensivo.
La cervicalgia siempre la causa una hernia de disco.
La gran mayoría (85-90 %) de los casos de cervicalgia es inespecífica, sin hernia de disco. Las causas musculares y facetarias son mucho más frecuentes.
Usar collarín cervical ayuda a mejorar el dolor de cuello.
Salvo tras un traumatismo, el collarín cervical está contraindicado. La inmovilización debilita la musculatura y retrasa la recuperación.
La almohada ortopédica cura la cervicalgia.
Las almohadas adecuadas pueden mejorar el confort, pero no tratan la causa de la cervicalgia. Los ejercicios y la corrección postural son más eficaces.
El dolor de cuello es cosa de personas mayores.
La cervicalgia afecta a todas las franjas etarias. La prevalencia en personas jóvenes ha aumentado de forma significativa con el uso de smartphones.
Cuándo consultar a un médico
La mayoría de los episodios de cervicalgia son benignos y autolimitados. Sin embargo, algunos signos indican afecciones graves que requieren evaluación médica urgente.
Preguntas frecuentes sobre la cervicalgia
La cervicalgia es el dolor localizado en la región cervical de la columna, entre la base del cráneo y la primera vértebra torácica. La gran mayoría de los casos (85-90 %) es inespecífica, sin lesión estructural identificable, y se asocia a posturas inadecuadas, tensión muscular y sedentarismo. Otras causas incluyen espondilosis cervical, hernia de disco, síndrome de dolor miofascial y, con menor frecuencia, causas graves como fracturas, tumores o mielopatía. El uso excesivo de smartphones y el trabajo con ordenador son factores de riesgo crecientes.
Los síntomas más frecuentes incluyen dolor en el cuello y la nuca, rigidez cervical con limitación de los movimientos, cefalea que se origina en la nuca (cervicogénica) y dolor referido a los hombros y a la región interescapular. Cuando hay afectación nerviosa, pueden aparecer hormigueo y adormecimiento en los brazos siguiendo un dermatoma específico. El mareo de origen cervical, las crepitaciones al mover el cuello y el dolor que empeora con el uso prolongado de pantallas son presentaciones habituales en la práctica clínica.
El diagnóstico es predominantemente clínico, basado en una historia detallada y en la exploración física. Pruebas específicas como el test de Spurling (para la radiculopatía) y el test de tracción cervical ayudan a identificar la compresión de raíz nerviosa. Las pruebas de imagen solo están indicadas ante señales de alarma (signos de mielopatía, traumatismo, sospecha de neoplasia) o cuando los síntomas persisten más de 6 semanas sin respuesta al tratamiento. La resonancia magnética es la prueba de elección cuando hay sospecha de compresión medular.
El tratamiento de primera línea incluye los ejercicios de fortalecimiento de los flexores cervicales profundos (mayor evidencia), la corrección ergonómica y la educación postural. Los AINE pueden usarse a corto plazo en la fase aguda. El collarín cervical está fuertemente desaconsejado en la cervicalgia inespecífica, ya que provoca atrofia muscular y retrasa la recuperación. La movilización articular combinada con ejercicios es eficaz en la fase subaguda. La terapia cognitivo-conductual beneficia a los pacientes con factores psicosociales presentes.
La acupuntura es reconocida por la OMS y por el Neck Pain Task Force como opción terapéutica para la cervicalgia crónica. Actúa reduciendo la actividad de los puntos gatillo miofasciales cervicales (extremadamente prevalentes en esta región), modulando las vías descendentes inhibitorias del dolor y liberando endorfinas. La acupuntura facilita la adherencia al programa de ejercicios al reducir el dolor en las fases iniciales y resulta especialmente eficaz cuando se combina con fortalecimiento cervical y orientación postural.
Para la cervicalgia crónica, un ciclo típico consta de 8 a 10 sesiones, realizadas 1-2 veces por semana. Muchos pacientes refieren mejoría ya tras las primeras 3-4 sesiones. El médico acupuntor evalúa la respuesta al tratamiento y puede recomendar sesiones de mantenimiento mensuales, sobre todo en pacientes con factores ocupacionales persistentes (trabajo con ordenador, postura forzada). Para la cervicalgia aguda, 4-6 sesiones suelen ser suficientes.
La acupuntura médica es muy segura para la cervicalgia cuando es realizada por un médico acupuntor formado. Los hematomas leves en el sitio de punción son el efecto adverso más frecuente. Las contraindicaciones incluyen los trastornos de la coagulación, la infección local y, específicamente para la región cervical, la insuficiencia vertebrobasilar (mareo intenso al rotar el cuello), que contraindica cualquier manipulación cervical. El médico siempre realiza un cribado de señales de alarma antes de iniciar el tratamiento.
Sí, la combinación es el abordaje más eficaz. La acupuntura se potencia al asociarse a ejercicios de fortalecimiento cervical, una combinación con la mayor evidencia científica. Puede integrarse con orientaciones ergonómicas, AINE (cuando sean necesarios) y fisioterapia según indicación médica. El médico acupuntor coordina el plan terapéutico y garantiza que las intervenciones sean complementarias y seguras.
La cervicalgia aguda tiene un pronóstico excelente, con mejoría en 2 a 6 semanas en la mayoría de los casos. La cervicalgia tiende a recurrir con más frecuencia que la lumbalgia: entre el 15 % y el 20 % de los casos se vuelven crónicos. El pronóstico mejora de forma significativa con un programa de ejercicios de mantenimiento, la corrección ergonómica del entorno laboral y el control de los factores psicosociales. La presencia de catastrofización y miedo al movimiento son los principales predictores de cronificación y deben abordarse en el tratamiento.
Acuda al servicio de urgencias de inmediato si presenta debilidad progresiva en brazos o piernas, dificultad para caminar o pérdida del equilibrio, dificultad para realizar movimientos finos con las manos, pérdida del control de la vejiga o del intestino, o dolor cervical intenso tras un traumatismo (caída, accidente). Estos signos pueden indicar una mielopatía cervical o una inestabilidad cervical, afecciones que exigen evaluación neuroquirúrgica urgente para prevenir daños neurológicos irreversibles.
Leia Também
Aprofunde seu conhecimento com artigos relacionados