¿Qué es la lumbalgia?
Lumbalgia es el término médico utilizado para describir el dolor localizado en la región inferior de la columna vertebral, entre el último arco costal y el pliegue glúteo. Conocida popularmente como «dolor de espalda» o «dolor lumbar», puede variar desde una molestia leve hasta un dolor incapacitante.
Esta afección puede clasificarse como aguda (menos de 6 semanas), subaguda (de 6 a 12 semanas) o crónica (más de 12 semanas). Esta distinción temporal es importante porque influye directamente en el abordaje terapéutico y en el pronóstico.
En la gran mayoría de los casos (alrededor del 85-90 %), la lumbalgia se clasifica como inespecífica, lo que significa que no existe una lesión estructural claramente identificable como causa. En los demás casos pueden identificarse causas específicas como hernia de disco, estenosis espinal o fracturas.
Muy frecuente
Afecta hasta al 80 % de la población en algún momento de la vida y es una de las principales causas de discapacidad en el mundo.
Generalmente autolimitada
La mayoría de los episodios agudos mejora en 4 a 6 semanas, con independencia del tratamiento elegido.
Multifactorial
Factores físicos, psicológicos y sociales contribuyen al desarrollo y al mantenimiento del dolor lumbar.
Epidemiología
La lumbalgia es la principal causa de años vividos con discapacidad (YLDs) a nivel mundial, según el estudio Global Burden of Disease. En Brasil se estima que entre el 60 % y el 80 % de la población experimentará al menos un episodio significativo de dolor lumbar a lo largo de la vida.
La afección impacta a hombres y mujeres de forma similar, aunque las mujeres presentan una prevalencia ligeramente superior después de los 40 años. Los factores de riesgo incluyen sedentarismo, obesidad, tabaquismo, trabajo con carga física excesiva y factores psicosociales como el estrés y la depresión.
Fisiopatología
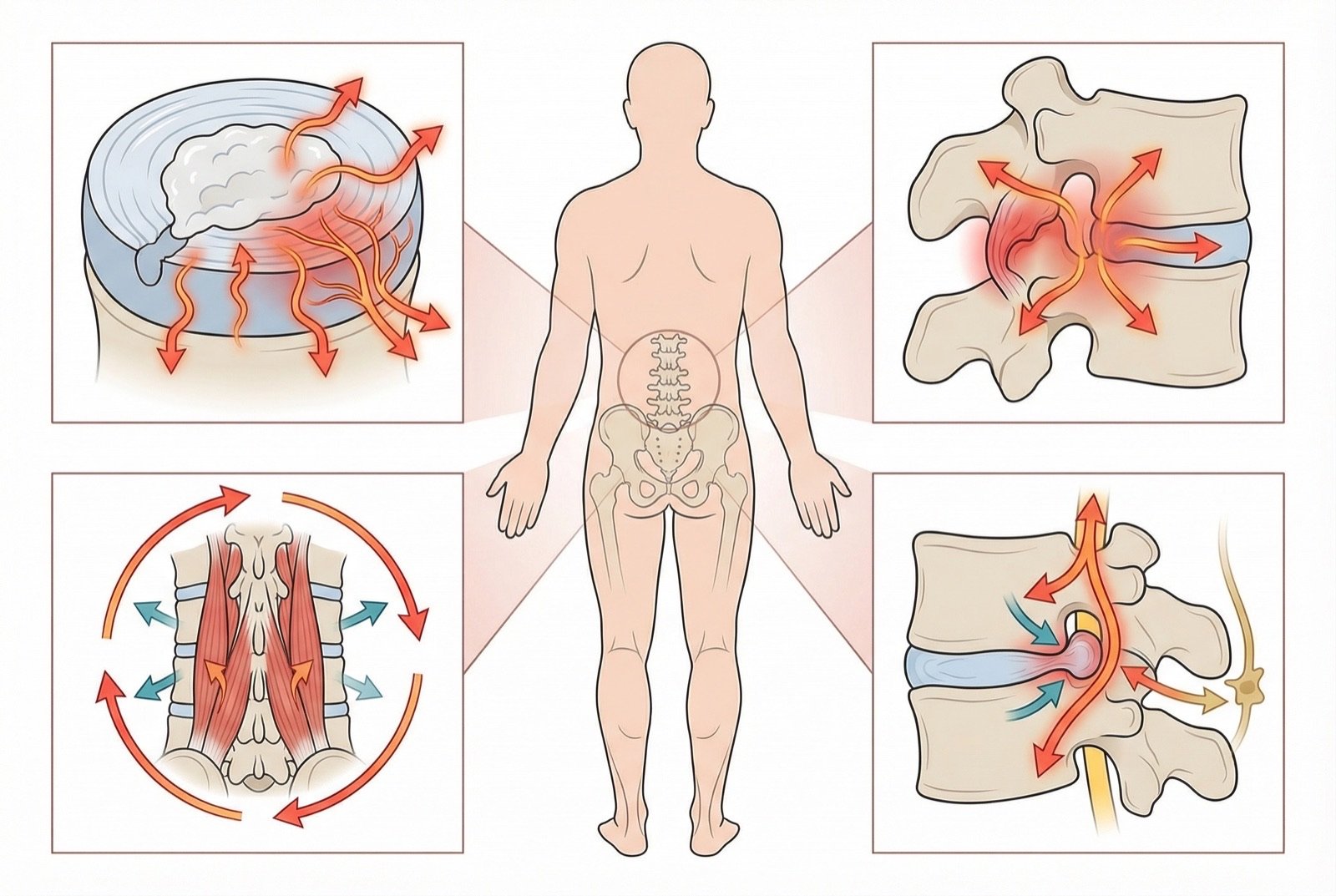
La columna lumbar está compuesta por cinco vértebras (L1-L5), discos intervertebrales, ligamentos, músculos y nervios. Cualquiera de estas estructuras puede ser fuente de dolor, y con frecuencia varias estructuras se ven implicadas de forma simultánea.

Mecanismos del dolor
El dolor nociceptivo aparece cuando los nociceptores presentes en discos, articulaciones facetarias, ligamentos y músculos se activan por estímulos mecánicos o químicos. Mediadores inflamatorios como prostaglandinas, citocinas y bradicinina sensibilizan estas terminaciones nerviosas.
En el dolor neuropático hay compresión o irritación directa de las raíces nerviosas, como ocurre en la hernia discal. La inflamación perineural activa cascadas de sensibilización que amplifican las señales de dolor.
En el dolor crónico se produce el fenómeno de sensibilización central, en el que el sistema nervioso central amplifica las señales dolorosas. Esto explica por qué muchos pacientes con lumbalgia crónica presentan un dolor desproporcionado respecto a los hallazgos en las pruebas de imagen.
Factores contribuyentes
La debilidad de la musculatura estabilizadora del tronco, especialmente del músculo transverso del abdomen y del multífido lumbar, reduce la estabilidad segmentaria de la columna. Esto incrementa la sobrecarga en estructuras pasivas como discos y ligamentos.
Factores psicosociales como la catastrofización, el miedo-evitación al movimiento (cinesiofobia) y la depresión son predictores más potentes de cronificación que los hallazgos en las pruebas de imagen. Este concepto es central en el modelo biopsicosocial del dolor.
Síntomas
La presentación clínica de la lumbalgia es muy variable. Algunos pacientes refieren dolor leve y difuso, mientras que otros experimentan dolor intenso con irradiación a los miembros inferiores. La evaluación de los síntomas ayuda a diferenciar entre causas mecánicas, inflamatorias y neuropáticas.
Síntomas frecuentes de la lumbalgia
- 01
Dolor en la región lumbar
Puede ser localizado o difuso, de intensidad variable, generalmente agravado por movimientos o por posiciones mantenidas.
- 02
Rigidez matinal
Sensación de bloqueo al despertar, que mejora con el movimiento a lo largo del día.
- 03
Limitación de los movimientos
Dificultad para inclinarse, girar el tronco o permanecer sentado durante períodos prolongados.
- 04
Dolor irradiado a glúteos o muslos
Patrón de dolor referido que, en la lumbalgia inespecífica, raramente sobrepasa la rodilla.
- 05
Espasmo muscular
Contracción involuntaria de la musculatura paravertebral, que provoca rigidez y dolor localizado.
- 06
Dolor que empeora al estar sentado
La presión intradiscal aumenta en sedestación, agravando los dolores de origen discogénico.
- 07
Hormigueo o adormecimiento
Sugiere afectación de raíz nerviosa y exige una evaluación más detallada.
Diagnóstico
El diagnóstico de la lumbalgia se basa principalmente en la anamnesis y en la exploración física. Las pruebas de imagen no están indicadas de forma rutinaria en la lumbalgia aguda inespecífica, ya que muchos hallazgos (como protrusiones discales) son frecuentes en personas asintomáticas.
La función principal de la evaluación inicial es excluir causas específicas graves, las llamadas «red flags» o señales de alarma, que requieren una investigación inmediata.
🏥Señales de alarma (red flags)
Fonte: Directrices NICE 2020 / ACP 2017
Signos de síndrome de cola de caballo
Urgencia médica: derivación inmediata- 1.Retención o incontinencia urinaria
- 2.Incontinencia fecal
- 3.Anestesia en silla de montar (región perineal)
- 4.Debilidad bilateral en miembros inferiores
Sospecha de fractura
- 1.Antecedente de traumatismo significativo
- 2.Uso prolongado de corticosteroides
- 3.Osteoporosis conocida
- 4.Edad superior a 70 años con dolor de inicio súbito
Sospecha de neoplasia o infección
- 1.Antecedente de cáncer
- 2.Pérdida de peso inexplicada
- 3.Fiebre persistente
- 4.Dolor nocturno que no alivia con el reposo
- 5.Inmunodepresión
Aneurisma de aorta abdominal (AAA)
Emergencia vascular: derivación inmediata a un servicio de urgencias- 1.Dolor lumbar pulsátil súbito (puede irradiarse a flancos o abdomen)
- 2.Masa abdominal pulsátil palpable
- 3.Hipotensión, taquicardia, signos de shock
- 4.Edad mayor de 60 años, tabaquismo, EPOC, hipertensión
Pruebas complementarias
PRUEBAS DE IMAGEN EN LA LUMBALGIA
| PRUEBA | INDICACIÓN | VENTAJAS | LIMITACIONES |
|---|---|---|---|
| Radiografía | Sospecha de fractura o espondilolistesis | Accesible, bajo costo | No evalúa partes blandas |
| Resonancia magnética | Señales de alarma, dolor radicular persistente más de 6 semanas | Mejor resolución para discos y nervios | Costo elevado, hallazgos incidentales frecuentes |
| Tomografía computarizada | Evaluar la estructura ósea con detalle | Excelente para fracturas | Radiación, limitada para partes blandas |
| Electroneuromiografía | Sospecha de radiculopatía | Evalúa la función nerviosa | Molestia, dependiente del operador |
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Hernia de disco lumbar
Leer más →- Dolor irradiado por debajo de la rodilla
- Dermatoma específico
- Signo de Lasègue positivo
- Síndrome de cola de caballo
- Debilidad progresiva
Pruebas diagnósticas
- Resonancia magnética
- Electroneuromiografía
Dolor facetario lumbar
- Dolor localizado, empeora con la extensión
- Mejora en sedestación
- Sin irradiación por debajo de la rodilla
Pruebas diagnósticas
- Bloqueo diagnóstico de faceta
Dolor miofascial lumbar
Leer más →- Puntos gatillo palpables
- Dolor referido en patrón típico
- Sin correlación con la imagen
La acupuntura con punción seca es altamente eficaz para los puntos gatillo lumbares
Estenosis espinal
- Claudicación neurógena
- Mejora al inclinarse hacia delante
- Empeora al caminar
- Déficit neurológico progresivo
Pruebas diagnósticas
- Resonancia magnética
- TC
Espondilolistesis
- Deslizamiento vertebral
- Dolor mecánico crónico
- Puede causar radiculopatía
Pruebas diagnósticas
- Radiografía en perfil
- TC
Hernia de disco lumbar
La hernia de disco lumbar es la causa más importante a diferenciar de la lumbalgia inespecífica, ya que implica un manejo distinto. El elemento clave es el dolor irradiado por debajo de la rodilla, que sigue un dermatoma específico (L4, L5 o S1), con frecuencia acompañado de parestesias, debilidad muscular y alteración de los reflejos osteotendinosos. El signo de Lasègue positivo entre 30 y 70 grados tiene una sensibilidad del 91 % para la compresión radicular activa.
En la lumbalgia inespecífica, el dolor puede irradiarse a las nalgas y a la cara posterior de los muslos, pero rara vez sobrepasa la rodilla. La ausencia de déficit neurológico (motor, sensitivo o reflejo) y un signo de Lasègue negativo favorecen el diagnóstico de lumbalgia mecánica. La resonancia magnética solo está indicada cuando hay sospecha clínica de radiculopatía con déficit progresivo o fracaso del tratamiento conservador a las 6 semanas.
Dolor facetario lumbar
El síndrome facetario lumbar resulta de la degeneración o inflamación de las articulaciones zigapofisarias (facetas), responsables de hasta el 40 % de los casos de lumbalgia crónica. Clínicamente se caracteriza por dolor localizado en la línea media o paravertebral, que empeora de forma característica con la extensión y la rotación de la columna y mejora en sedestación. El dolor puede irradiarse a las nalgas y a la cara posterior de los muslos, pero no desciende por debajo de la rodilla.
La diferenciación clínica con la lumbalgia inespecífica resulta difícil, ya que no existen pruebas provocativas con alta exactitud. El bloqueo diagnóstico de las facetas con anestésico local, con un alivio superior al 75 % del dolor, se considera el patrón de referencia. El tratamiento incluye ejercicios de fortalecimiento en flexión, radiofrecuencia de las articulaciones facetarias y acupuntura como adyuvante eficaz.
Dolor miofascial lumbar
El síndrome de dolor miofascial (SDM) lumbar se caracteriza por la presencia de puntos gatillo activos en la musculatura paravertebral, en el cuadrado lumbar, en los glúteos o en el piramidal. Estos puntos son bandas tensas palpables que, al ser presionadas, reproducen el dolor referido en un patrón típico. El dolor puede ser intenso e incapacitante, y llega a simular una lumbalgia inespecífica o incluso una radiculopatía.
El elemento diferencial fundamental es que las pruebas de imagen son normales o muestran alteraciones incidentales sin correlación con el cuadro clínico. La acupuntura con punción seca de los puntos gatillo es uno de los tratamientos más eficaces para el SDM lumbar, con evidencia robusta de reducción inmediata del dolor y mejoría funcional. El médico acupuntor puede identificar y tratar estos puntos con precisión durante la consulta.
Estenosis espinal
La estenosis del canal vertebral lumbar resulta del estrechamiento del canal medular por hipertrofia de ligamentos, osteofitos o protrusiones discales múltiples, un proceso degenerativo típico de pacientes mayores de 60 años. El patrón clínico más característico es la claudicación neurógena: dolor bilateral en las piernas al caminar que obliga al paciente a parar y sentarse (o inclinarse hacia delante), con alivio en posición de flexión lumbar.
En la lumbalgia inespecífica, caminar con frecuencia alivia los síntomas, mientras que en la estenosis el empeoramiento con el ejercicio es la regla. La distinción con la claudicación vascular es importante: en la claudicación arterial, los pulsos periféricos pueden estar disminuidos y el alivio ocurre al detenerse, sin necesidad de inclinarse. La resonancia magnética confirma el diagnóstico y evalúa la extensión del estrechamiento.
Espondilolistesis
La espondilolistesis es el deslizamiento anterior de una vértebra sobre la subyacente, con mayor frecuencia L4 sobre L5 o L5 sobre S1. Puede ser de origen degenerativo (adultos mayores), ístmico (por fractura de estrés del istmo, más frecuente en deportistas jóvenes) o traumático. El cuadro clínico incluye dolor lumbar mecánico crónico, que puede ser difícil de distinguir de la lumbalgia inespecífica en grados leves (Meyerding I y II).
Los grados más avanzados pueden causar radiculopatía por compresión de las raíces nerviosas. La radiografía en perfil con carga es la prueba de primera línea, que permite visualizar el deslizamiento y calcular el porcentaje de desplazamiento. La tomografía computarizada detalla mejor las estructuras óseas y permite identificar la lisis ístmica. El tratamiento conservador con fortalecimiento del core es eficaz en la mayoría de los casos; la cirugía se reserva para grados III y IV o para inestabilidad progresiva.
Tratamientos
El tratamiento de la lumbalgia debe individualizarse considerando la duración de los síntomas, la intensidad del dolor y los factores contribuyentes. El abordaje moderno prioriza los tratamientos conservadores y activos sobre las intervenciones pasivas.
Tratamientos conservadores
COMPARACIÓN DE OPCIONES DE TRATAMIENTO
| TRATAMIENTO | MECANISMO | EVIDENCIA | INDICACIÓN |
|---|---|---|---|
| Ejercicio terapéutico | Fortalecimiento muscular, mejora de la movilidad | Fuerte (nivel A) | Primera línea para lumbalgia crónica |
| Terapia cognitivo-conductual | Modifica pensamientos catastrofistas y conductas de evitación | Fuerte (nivel A) | Lumbalgia crónica con factores psicosociales |
| Antiinflamatorios (AINE) | Inhibición de prostaglandinas | Moderada (nivel B) | Alivio a corto plazo en la lumbalgia aguda |
| Fisioterapia manual | Movilización articular y de tejidos blandos | Moderada (nivel B) | Lumbalgia aguda y subaguda |
| Acupuntura | Modulación neuroendocrina y antiinflamatoria | Moderada (nivel B) | Adyuvante en la lumbalgia crónica |
| Educación del paciente | Comprensión de la afección, reducción del miedo | Fuerte (nivel A) | Todos los pacientes |
Farmacoterapia
Los antiinflamatorios no esteroideos (AINE) como ibuprofeno y naproxeno son la primera línea farmacológica para la lumbalgia aguda. Actúan inhibiendo las enzimas COX-1 y COX-2 y reducen la producción de prostaglandinas inflamatorias. Su uso debe limitarse al menor tiempo posible debido a los riesgos gastrointestinales y cardiovasculares.
Los relajantes musculares como la ciclobenzaprina pueden ser útiles los primeros días cuando hay un espasmo muscular significativo. Actúan en el sistema nervioso central, pero provocan somnolencia y no deben usarse durante más de 2 semanas.
Los opioides se reservan para el dolor intenso refractario y por el menor tiempo posible, debido al elevado riesgo de dependencia. Las directrices actuales desaconsejan firmemente su uso en la lumbalgia crónica.
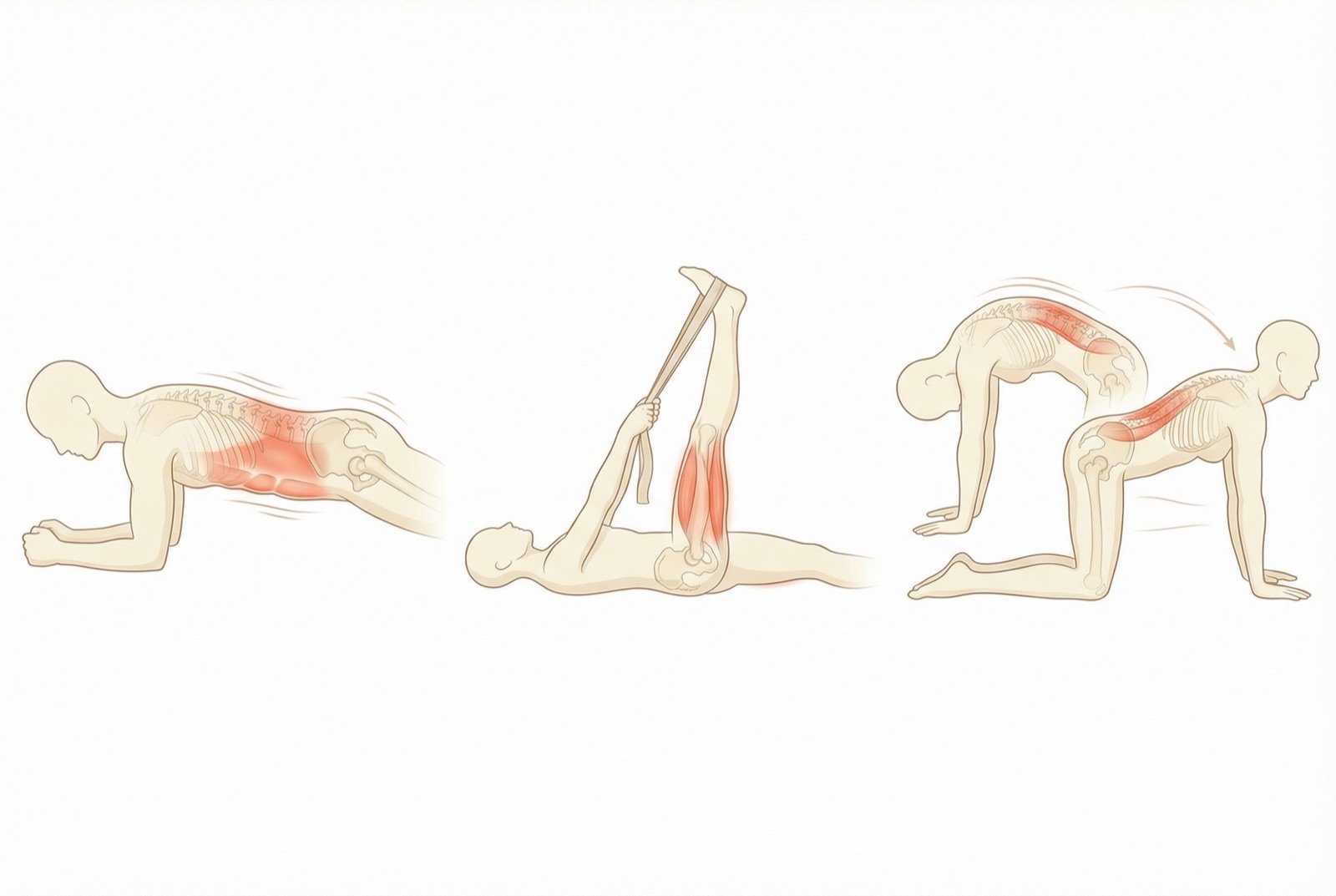
Ejercicio terapéutico
El ejercicio se considera el pilar del tratamiento de la lumbalgia crónica. Los programas de fortalecimiento del core (musculatura profunda del tronco), estiramiento y acondicionamiento aeróbico muestran una eficacia superior a la mayoría de las intervenciones pasivas.
No existe un único tipo de ejercicio comprobadamente superior. Pilates, yoga, caminata, natación y ejercicios de estabilización segmentaria son todas opciones válidas. Lo más importante es la adherencia del paciente al programa.
Acupuntura como tratamiento
La acupuntura es reconocida por diversas directrices internacionales como una opción terapéutica para la lumbalgia crónica. El American College of Physicians (ACP) la incluyó entre las terapias no farmacológicas recomendadas como primera línea de tratamiento.
Desde el punto de vista fisiológico, la inserción de agujas activa mecanorreceptores y fibras nerviosas aferentes y desencadena la liberación de opioides endógenos (endorfinas y encefalinas), serotonina y noradrenalina. Estos neurotransmisores modulan la transmisión del dolor en el asta dorsal de la médula espinal y en centros superiores.
Los metanálisis recientes muestran que la acupuntura presenta efectos superiores al tratamiento convencional aislado para el alivio del dolor y la mejoría funcional en la lumbalgia crónica, aunque la magnitud del efecto sea modesta. Los mejores resultados se obtienen cuando se combina con ejercicio y educación del paciente.

Pronóstico
El pronóstico de la lumbalgia aguda es generalmente favorable. La mayoría de los pacientes presenta una mejoría significativa en las primeras 4 a 6 semanas. Sin embargo, las recurrencias son frecuentes y hasta el 70 % de los pacientes presentará un nuevo episodio en los siguientes 12 meses.
Evolución típica de la lumbalgia aguda
Fase 1
0-2 semanasFase aguda
Control del dolor con medicación y mantenimiento de actividades dentro de los límites tolerados. Evitar el reposo absoluto.
Fase 2
2-6 semanasRecuperación activa
Introducción gradual de ejercicios terapéuticos y retorno progresivo a las actividades habituales.
Fase 3
6-12 semanasRehabilitación
Fortalecimiento muscular, acondicionamiento aeróbico y corrección de los factores de riesgo modificables.
Fase 4
De forma continuaPrevención de recurrencias
Mantenimiento de un programa regular de ejercicios, ergonomía adecuada y manejo del estrés.
Mitos y hechos
Mito frente a hecho
Tener dolor de espalda significa que tengo una lesión grave en la columna.
En el 85-90 % de los casos, la lumbalgia es inespecífica y no se asocia con lesiones estructurales graves. La mayoría mejora de manera espontánea.
Necesito reposo absoluto cuando tengo lumbalgia.
El reposo prolongado empeora el pronóstico. Mantenerse activo dentro de los límites del dolor es fundamental para la recuperación.
Una hernia de disco siempre necesita cirugía.
Menos del 5 % de los pacientes con hernia de disco precisa cirugía. La mayoría responde bien al tratamiento conservador en 6 a 12 semanas.
Mi resonancia magnética está muy alterada, por eso siento tanto dolor.
No hay correlación directa entre los hallazgos de imagen y la intensidad del dolor. Muchas personas con alteraciones significativas son completamente asintomáticas.
Cargar peso siempre causa dolor de espalda.
El levantamiento de peso, cuando se realiza con una técnica adecuada y una progresión gradual, fortalece la columna y puede prevenir la lumbalgia.
Cuándo consultar a un médico
Aunque la mayoría de los episodios de lumbalgia mejora de manera espontánea, algunos signos indican la necesidad de evaluación médica urgente. Reconocer estas señales es esencial para evitar complicaciones.
Preguntas frecuentes sobre la lumbalgia
La lumbalgia es el dolor localizado en la región inferior de la columna vertebral, entre el último arco costal y el pliegue glúteo. En el 85-90 % de los casos se clasifica como inespecífica, sin causa estructural claramente identificable. Las causas identificables incluyen hernia de disco, estenosis espinal, espondilolistesis y, con menor frecuencia, causas graves como fracturas, neoplasias o infecciones. Factores como sedentarismo, obesidad, estrés y trabajo con sobrecarga física aumentan el riesgo.
El síntoma principal es el dolor en la región lumbar, que puede variar de leve y difuso a intenso e incapacitante. Son frecuentes también la rigidez matinal, la limitación de los movimientos, el espasmo muscular y el dolor que se irradia a glúteos o muslos (aunque generalmente no por debajo de la rodilla en la lumbalgia inespecífica). El hormigueo o adormecimiento en las piernas sugiere afectación de raíz nerviosa y exige una evaluación médica más detallada.
El diagnóstico es principalmente clínico, basado en una anamnesis detallada y en la exploración física. Las pruebas de imagen no están indicadas de forma rutinaria en la lumbalgia aguda inespecífica, ya que hallazgos como protrusiones discales son frecuentes en personas asintomáticas. La resonancia magnética se reserva para sospecha de señales de alarma (síndrome de cola de caballo, neoplasia, fractura) o cuando hay radiculopatía persistente tras 6 semanas de tratamiento conservador.
El tratamiento de la lumbalgia aguda incluye el mantenimiento de actividades dentro de los límites tolerados, AINE por corto plazo y educación del paciente. Para la lumbalgia crónica, el ejercicio terapéutico (core, aeróbico) y la terapia cognitivo-conductual cuentan con la mayor evidencia. El reposo absoluto está desaconsejado, ya que empeora el pronóstico. Los opioides se evitan en la lumbalgia crónica por el riesgo de dependencia.
La acupuntura es reconocida por el American College of Physicians (ACP) como terapia de primera línea para la lumbalgia crónica. Actúa modulando las vías neurológicas descendentes del dolor, estimulando la liberación de opioides endógenos (endorfinas y encefalinas) y reduciendo la inflamación local. Los mejores resultados se obtienen cuando se combina con ejercicio terapéutico y educación del paciente, con una reducción del dolor y una mejoría funcional superior al tratamiento convencional aislado.
El número de sesiones varía según la cronicidad y la intensidad del cuadro. En general, para la lumbalgia crónica se recomienda un ciclo inicial de 8 a 12 sesiones, realizadas 1-2 veces por semana. Las mejorías significativas suelen observarse después de 4-6 sesiones. El médico acupuntor evalúa la respuesta individual y ajusta el protocolo, y puede indicar sesiones de mantenimiento mensuales tras el ciclo inicial para prevenir recurrencias.
La acupuntura médica se considera muy segura cuando es realizada por un médico acupuntor debidamente formado. Los efectos adversos graves son raros. Las principales contraindicaciones incluyen trastornos graves de la coagulación, uso de anticoagulantes a dosis elevadas, infección local en el sitio de punción y embarazo (para ciertos puntos específicos). Los pacientes con marcapasos deben informar al médico, ya que las técnicas con electroestimulación pueden requerir adaptaciones.
Sí, y la combinación está altamente recomendada. La acupuntura funciona como un excelente adyuvante del ejercicio terapéutico, reduce el dolor en las fases iniciales y facilita la adherencia al programa de rehabilitación. Puede combinarse con AINE (reduciendo la dosis necesaria), fisioterapia (según indicación médica), terapia cognitivo-conductual y técnicas de relajación. El médico acupuntor coordina el plan terapéutico integrando los distintos abordajes.
El pronóstico de la lumbalgia aguda es excelente: la mayoría mejora en 4 a 6 semanas. Para la lumbalgia crónica, el objetivo es el manejo eficaz con reducción del dolor y mejoría funcional, no necesariamente la «cura» completa. Las recurrencias son frecuentes (hasta el 70 % en 12 meses), pero pueden minimizarse con el mantenimiento de ejercicios regulares, control del peso, ergonomía adecuada y, cuando esté indicada, acupuntura de mantenimiento. Los factores psicosociales como la catastrofización y la depresión son los principales predictores de cronificación.
Acuda a un servicio de urgencias de inmediato si presenta dificultad para orinar o incontinencia urinaria o fecal, adormecimiento en la región perineal (anestesia en silla de montar), debilidad progresiva en las piernas, dolor intenso tras un traumatismo significativo o fiebre asociada al dolor lumbar. Estos signos pueden indicar síndrome de cola de caballo, fractura vertebral o infección, afecciones que exigen una intervención médica urgente para evitar secuelas neurológicas permanentes.
Lea También
Profundice su conocimiento con artículos relacionados