¿Qué es la ciática?
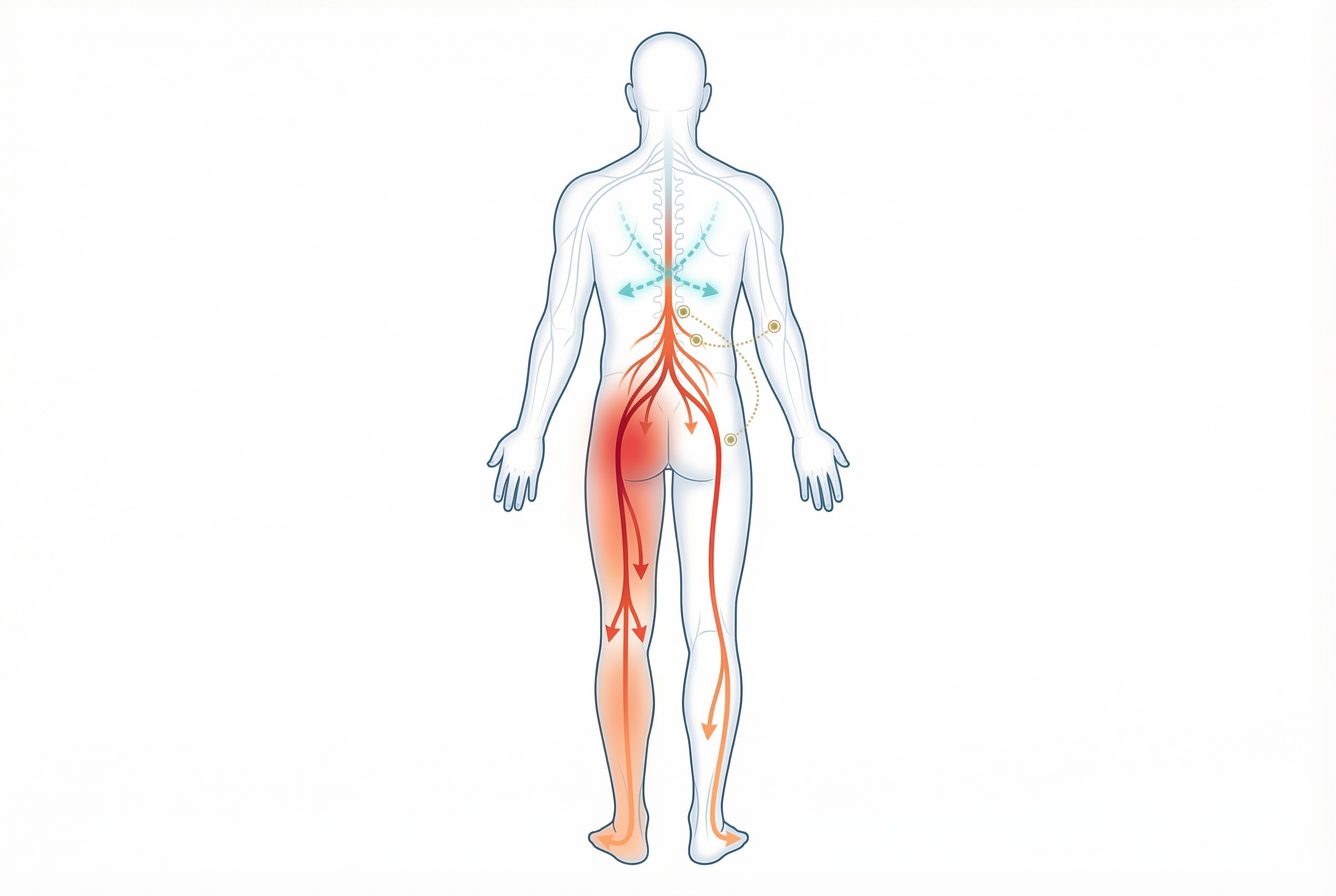
La ciática, conocida popularmente como «dolor ciático», hace referencia al dolor que se irradia a lo largo del trayecto del nervio ciático, el nervio más grande y largo del cuerpo humano. Este dolor suele iniciarse en la región lumbar o glútea y recorre la cara posterior del muslo, pudiendo llegar a la pierna y al pie.
Es importante diferenciar la ciática de la lumbalgia. Mientras que la lumbalgia se refiere al dolor localizado en la región lumbar, la ciática implica específicamente la irradiación del dolor al miembro inferior siguiendo el trayecto del nervio ciático o de sus raíces nerviosas (L4, L5, S1, S2, S3).
La ciática no es un diagnóstico en sí mismo, sino un síntoma que indica compresión o irritación del nervio ciático o de sus raíces. Las causas más frecuentes incluyen la hernia discal lumbar, la estenosis del canal vertebral y el síndrome del piramidal.
Dolor característico
El dolor ciático suele describirse como una «descarga eléctrica» o «quemazón» que baja por la pierna, distinto del dolor muscular habitual.
Trayecto específico
Sigue el recorrido del nervio ciático: glúteo, cara posterior del muslo, cara lateral o posterior de la pierna y, en ocasiones, el pie.
Causas identificables
A diferencia de la lumbalgia inespecífica, la ciática suele tener una causa estructural identificable, siendo la hernia discal la más frecuente.
Epidemiología
La ciática afecta entre el 1 % y el 5 % de la población en cualquier momento, con una prevalencia a lo largo de la vida estimada entre el 10 % y el 40 %, según la definición empleada. Es más frecuente en hombres y en la franja etaria de 30 a 50 años.
Entre los factores de riesgo se incluyen la edad (degeneración discal), la altura por encima de la media, la obesidad, el tabaquismo, el trabajo con levantamiento de peso y la exposición a vibraciones (conductores profesionales). Los factores genéticos también contribuyen e influyen en la composición y la resistencia de los discos intervertebrales.
Fisiopatología
El nervio ciático está formado por la unión de las raíces nerviosas L4, L5, S1, S2 y S3. Emerge de la pelvis por el agujero ciático mayor, pasa por debajo (o, en el 15 % de la población, a través) del músculo piramidal y desciende por la cara posterior del muslo hasta la fosa poplítea, donde se divide en los nervios tibial y peroneo común.

Causas principales
CAUSAS DE CIÁTICA Y SUS MECANISMOS
| CAUSA | FRECUENCIA | MECANISMO | CARACTERÍSTICAS |
|---|---|---|---|
| Hernia discal | 85-90 % | La protrusión del núcleo pulposo comprime la raíz nerviosa | Dolor agudo, empeora al sentarse y al flexionar |
| Estenosis del canal | 5-10 % | El estrechamiento del canal vertebral comprime las raíces | Claudicación neurógena, empeora al caminar |
| Síndrome del piramidal | 2-5 % | La contracción del piramidal comprime el nervio ciático | Dolor glúteo profundo, empeora al sentarse |
| Espondilolistesis | 2-3 % | El deslizamiento vertebral comprime la raíz | Dolor mecánico, inestabilidad segmentaria |
Mecanismos del dolor radicular
El dolor ciático resulta de dos mecanismos principales. La compresión mecánica directa de la raíz nerviosa provoca desmielinización focal y bloqueo de la conducción nerviosa, lo que conduce a adormecimiento y debilidad. La inflamación química por el contacto del núcleo pulposo con la raíz nerviosa libera mediadores como la fosfolipasa A2, el TNF-alfa y las interleucinas, que sensibilizan los nociceptores.
Los estudios demuestran que la inflamación química es tan importante como la compresión mecánica, y posiblemente más. Esto explica por qué el tamaño de la hernia no se correlaciona directamente con la intensidad del dolor y por qué hernias grandes pueden ser asintomáticas.
Síntomas
El síntoma cardinal de la ciática es el dolor que se irradia desde la columna lumbar o el glúteo al miembro inferior, siguiendo un patrón dermatómico específico que depende de la raíz nerviosa afectada.
🔍Síntomas típicos de la ciática
Dolor en «descarga» o «quemazón» que baja por la cara posterior o lateral de la pierna, generalmente unilateral.
Parestesias en el dermatoma correspondiente a la raíz afectada (L5: dorso del pie; S1: planta y borde lateral del pie).
Dificultad para levantar el pie (L5: pie caído) o para mantenerse de puntillas (S1).
La presión intradiscal aumenta en sedestación y agrava la compresión radicular.
La tos, el estornudo y el esfuerzo defecatorio elevan la presión intradiscal y empeoran el dolor.
El dolor que despierta durante la noche, sobre todo al cambiar de postura, sugiere un componente inflamatorio activo.
La posición en decúbito lateral con las rodillas flexionadas reduce la presión sobre la raíz nerviosa.
Patrones por raíz nerviosa
DERMATOMAS Y DÉFICIT NEUROLÓGICO POR RAÍZ
| RAÍZ | ÁREA DE DOLOR | ÁREA DE ADORMECIMIENTO | DEBILIDAD | REFLEJO AFECTADO |
|---|---|---|---|---|
| L4 | Cara anterior del muslo | Cara medial de la pierna | Extensión de la rodilla | Rotuliano |
| L5 | Cara lateral de la pierna y dorso del pie | Dorso del pie y dedo gordo | Dorsiflexión del pie y del dedo gordo | Ninguno específico |
| S1 | Cara posterior de la pierna y planta | Borde lateral del pie | Flexión plantar, marcha de puntillas | Aquíleo |
Diagnóstico
El diagnóstico clínico de la ciática se basa en la historia característica y en pruebas provocativas durante la exploración física. La prueba de elevación de la pierna recta (Lasègue), positiva entre 30 y 70 grados, tiene una sensibilidad aproximada del 91 % (metanálisis de Devillé 2000 en poblaciones quirúrgicas) y una especificidad baja (en torno al 25-30 %), lo que limita su valor como prueba aislada y refuerza la necesidad de correlación clínica.
La prueba de Lasègue cruzado (elevar la pierna contralateral reproduce el dolor del lado sintomático) es menos sensible pero altamente específica (88 %) para la hernia discal, por lo que se considera una de las pruebas más valiosas.
🏥Evaluación clínica de la ciática
Fonte: North American Spine Society (NASS)
Criterios clínicos
- 1.Dolor irradiado por debajo de la rodilla en el dermatoma correspondiente
- 2.Prueba de Lasègue positiva entre 30 y 70 grados
- 3.Déficit neurológico correspondiente (motor, sensitivo o reflejo)
- 4.Dolor predominante en la pierna (más que en la columna)
Indicaciones de resonancia magnética
- 1.Déficit neurológico progresivo
- 2.Sospecha de síndrome de cola de caballo
- 3.Síntomas persistentes durante más de 6-8 semanas
- 4.Fracaso del tratamiento conservador adecuado
- 5.Evaluación preoperatoria
Indicaciones quirúrgicas absolutas
Evaluación neuroquirúrgica urgente- 1.Síndrome de cola de caballo (emergencia)
- 2.Déficit motor progresivo y significativo
- 3.Dolor intratable a pesar de un tratamiento conservador adecuado durante 6-12 semanas
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Síndrome del piramidal
Leer más →- Dolor glúteo profundo
- Dolor a la compresión del piramidal
- Sin alteración en la imagen de la columna
Pruebas diagnósticas
- Prueba de FAIR
- RM de pelvis
Estenosis espinal lumbar
- Claudicación neurógena bilateral
- Mejora al inclinarse hacia delante
- Adultos mayores
Pruebas diagnósticas
- RM lumbar
Sacroileítis
- Dolor sacroilíaco
- Empeora al levantarse de la silla
- FABER positivo
Pruebas diagnósticas
- Pruebas de estrés sacroilíaco
- Gammagrafía
Dolor miofascial glúteo
Leer más →- Puntos gatillo en glúteo medio o menor
- Dolor referido por la pierna
- Sin déficit neurológico
La punción de los puntos gatillo glúteos reproduce y alivia el dolor referido
Tumor o hematoma espinal
- Dolor progresivo
- Déficit neurológico progresivo
- Déficit motor progresivo
- Dolor nocturno intenso
- Pérdida del control esfinteriano
Síndrome del piramidal
El síndrome del piramidal se produce cuando el músculo piramidal (situado en la región glútea profunda) comprime o irrita el nervio ciático en su trayecto por el agujero ciático mayor. En aproximadamente el 15 % de la población, el nervio ciático atraviesa el propio músculo, lo que aumenta su predisposición anatómica. El cuadro clínico incluye dolor glúteo profundo, que empeora al sentarse durante períodos prolongados, al subir escaleras y con la rotación interna de la cadera contra resistencia.
La diferenciación con la ciática por hernia discal es fundamental: en el síndrome del piramidal, la resonancia magnética de la columna lumbar es normal o muestra alteraciones irrelevantes, el signo de Lasègue es con frecuencia negativo y el dolor es predominantemente glúteo en lugar de lumbar. La prueba de FAIR (flexión, aducción y rotación interna de la cadera) reproduce los síntomas con buena especificidad. El tratamiento incluye estiramiento del piramidal, acupuntura y, en casos refractarios, infiltración local.
Estenosis espinal lumbar
La estenosis del canal vertebral lumbar es una causa frecuente de pseudociática en pacientes adultos mayores. A diferencia de la ciática clásica por hernia discal, la estenosis suele provocar claudicación neurógena bilateral: dolor, pesadez y debilidad en ambas piernas al caminar, con alivio al sentarse o inclinar el tronco hacia delante (la posición de «empujar el carro de la compra»). La flexión lumbar aumenta el diámetro del canal y alivia temporalmente la compresión.
La distinción con la claudicación vascular periférica es clínicamente importante: en la claudicación vascular, el alivio se produce simplemente al detener la marcha (sin necesidad de sentarse), los pulsos periféricos pueden estar disminuidos y el eco-Doppler de las arterias de los miembros inferiores confirma el diagnóstico. La resonancia magnética lumbar muestra el grado de estenosis y orienta la planificación quirúrgica cuando es necesaria.
Sacroileítis
La inflamación de las articulaciones sacroilíacas puede provocar dolor en la región glútea y la cara posterior del muslo, capaz de simular una ciática. La sacroileítis puede ser mecánica (disfunción articular) o inflamatoria; esta última se asocia con frecuencia a espondiloartropatías como la espondilitis anquilosante, la artritis psoriásica o la artritis reactiva. El dolor clásico empeora al levantarse de una silla, al apoyar el peso en un solo miembro y tras períodos de inmovilidad.
Las pruebas de estrés sacroilíaco (FABER —flexión, abducción y rotación externa de la cadera—, FADIR y la prueba de compresión ilíaca), cuando son positivas, señalan la articulación sacroilíaca como fuente del dolor. Cuando se sospecha una espondiloartropatía, la investigación debe incluir HLA-B27, reactantes de fase aguda y resonancia magnética de las sacroilíacas, que puede mostrar edema óseo antes de cualquier alteración radiológica.
Dolor miofascial glúteo
Los puntos gatillo en los músculos glúteo medio y menor producen un dolor referido que recorre la cara lateral y posterior del muslo y de la pierna, que puede confundirse fácilmente con una ciática verdadera. Esta «pseudociática» miofascial es especialmente frecuente en pacientes con postura antálgica compensatoria por lumbalgia crónica, en deportistas y en trabajadores que permanecen sentados durante períodos prolongados. La ausencia de déficit neurológico objetivo (sin alteración de los reflejos, la fuerza o la sensibilidad) es el elemento diferencial crucial.
El diagnóstico se confirma mediante la palpación de bandas tensas en los glúteos con dolor referido reproducible en el patrón típico. La punción seca de estos puntos gatillo realizada por el médico acupuntor es el tratamiento de elección y produce un alivio inmediato y duradero de la pseudociática. La combinación con ejercicios de fortalecimiento del glúteo medio y corrección postural previene la recurrencia.
Tumor o hematoma espinal
Aunque infrecuentes, las lesiones expansivas intracanaliculares (tumores primarios, metástasis o hematomas epidurales) pueden comprimir el cono medular o la cola de caballo, lo que provoca un dolor radicular que simula una ciática. Las características de alarma que distinguen estas afecciones graves de la ciática benigna incluyen: dolor progresivo e incesante sin postura de alivio, dolor nocturno intenso que despierta al paciente, pérdida de peso inexplicada, antecedentes personales o familiares de cáncer y fiebre persistente.
El déficit neurológico progresivo (debilidad que empeora en días o semanas, a diferencia de la ciática por hernia, que tiende a mejorar) es el signo más preocupante y exige investigación urgente con resonancia magnética de toda la columna. El síndrome de cola de caballo (pérdida del control esfinteriano, anestesia en silla de montar) constituye una emergencia neuroquirúrgica absoluta con una ventana terapéutica de horas para evitar secuelas permanentes.
Tratamientos
El tratamiento conservador es la primera línea para la mayoría de los casos de ciática. Alrededor del 90 % de los pacientes mejora sin necesidad de cirugía. El abordaje debe ser multimodal y combinar el control del dolor, el ejercicio y la educación.
Tratamiento conservador
Los AINE son la primera opción farmacológica para el control del dolor y la inflamación. En el dolor neuropático significativo se pueden añadir gabapentina o pregabalina, aunque su eficacia específica para la ciática es modesta según la evidencia reciente.
Los corticosteroides orales en pauta corta (5-7 días) pueden ser útiles en la fase aguda para reducir el edema perineural. Las infiltraciones epidurales con corticosteroides pueden proporcionar alivio temporal y facilitar la adherencia a la fisioterapia.
La fisioterapia con ejercicios dirigidos (incluido el método McKenzie de extensión lumbar, los ejercicios de estabilización y el neurogliding o movilización neural) muestra eficacia en la reducción del dolor y en la mejoría funcional.
TRATAMIENTOS Y NIVELES DE EVIDENCIA
| TRATAMIENTO | MECANISMO | EVIDENCIA | CUÁNDO INDICARLO |
|---|---|---|---|
| AINE | Antiinflamatorio y analgésico | Moderada | Fase aguda, primera línea |
| Fisioterapia (McKenzie) | Centralización del dolor, reducción de la protrusión | Fuerte | Tras la fase aguda inicial |
| Movilización neural | Mejora el deslizamiento del nervio | Moderada | Cuando hay restricción de la movilidad neural |
| Infiltración epidural | Reducción de la inflamación perirradicular | Moderada | Dolor intenso refractario a la medicación oral |
| Acupuntura | Modulación del dolor, antiinflamatorio local | Moderada | Adyuvante al tratamiento principal |
| Microdiscectomía | Extirpación del fragmento que comprime el nervio | Fuerte | Fracaso conservador a las 6-12 semanas |
Tratamiento quirúrgico
La microdiscectomía es el procedimiento de referencia para la hernia discal con ciática refractaria. Presenta una tasa de éxito del 85-90 % en el alivio del dolor radicular. La cirugía proporciona un alivio más rápido que el tratamiento conservador, pero los resultados a largo plazo (2 a 4 años) tienden a igualarse.
La decisión entre cirugía y tratamiento conservador depende de la intensidad del dolor, la presencia de déficit neurológico, el impacto funcional y la preferencia del paciente. Salvo emergencias (síndrome de cola de caballo, déficit motor progresivo), no hay urgencia en la indicación quirúrgica.
Acupuntura como tratamiento
La acupuntura se utiliza como terapia adyuvante para la ciática, con evidencia de eficacia principalmente en el control del dolor y en la mejoría funcional. Los estudios sugieren que la electroacupuntura puede ser especialmente eficaz en esta afección.
Los mecanismos propuestos para la ciática incluyen la modulación descendente del dolor en el asta dorsal de la médula, la reducción de las citocinas proinflamatorias en el lugar de la compresión radicular y la mejoría de la microcirculación perineural, lo que facilita la recuperación del nervio.
La acupuntura puede ser especialmente útil en el período en el que el paciente espera la resolución espontánea de la hernia, ayudando a controlar el dolor y a mejorar la calidad de vida sin los efectos adversos de la medicación prolongada.
Pronóstico
El pronóstico de la ciática suele ser favorable. La mayoría de los episodios mejora de manera significativa en 6 a 12 semanas con tratamiento conservador. Incluso las hernias discales voluminosas pueden sufrir reabsorción natural a lo largo de meses.
EVOLUCIÓN TÍPICA DE LA CIÁTICA POR HERNIA DISCAL
Fase aguda intensa
Control del dolor con medicación, reposo relativo y posturas de alivio. Evitar la flexión lumbar forzada.
Reducción gradual del dolor
Inicio de ejercicios suaves (McKenzie), caminatas cortas y movilización neural progresiva.
Rehabilitación activa
Fortalecimiento muscular, estabilización del core, retorno gradual a las actividades habituales y laborales.
Recuperación completa
Retorno pleno a las actividades. Mantenimiento del programa de ejercicios y prevención de recurrencias.
Mitos y hechos
Mito frente a hecho
La hernia de disco siempre necesita cirugía.
Menos del 10 % de los pacientes con hernia discal precisa cirugía. La mayoría mejora con tratamiento conservador y muchas hernias sufren reabsorción espontánea.
Si tengo hernia de disco, no podré volver a hacer ejercicio.
El ejercicio es una de las mejores terapias para la hernia discal. La actividad física adecuada fortalece la musculatura, mejora la nutrición del disco y reduce el dolor.
La ciática se debe a la compresión del nervio ciático en la pierna.
En la gran mayoría de los casos, la compresión se produce en la columna lumbar (raíces nerviosas), no en la pierna. El síndrome del piramidal es una excepción relativamente infrecuente.
La ciática solo aparece en personas mayores.
La ciática por hernia discal es más frecuente entre los 30 y los 50 años. La ciática por estenosis del canal es más común a partir de los 60 años.
La resonancia magnética siempre identifica la causa de la ciática.
La RM puede mostrar alteraciones que no son la causa real del dolor. La correlación clínica es esencial: el 30 % de las personas asintomáticas presenta hernias en la imagen.
Cuándo consultar a un médico
Aunque la ciática suele mejorar de forma espontánea, algunos signos exigen evaluación médica urgente para prevenir daños neurológicos permanentes.
Preguntas frecuentes sobre la ciática
La ciática es el dolor que se irradia a lo largo del trayecto del nervio ciático: desde la región lumbar o glútea por la cara posterior del muslo, pudiendo llegar a la pierna y al pie. No es un diagnóstico en sí mismo, sino un síntoma de compresión o irritación del nervio ciático o de sus raíces (L4, L5, S1-S3). La causa más frecuente es la hernia de disco lumbar en los niveles L4-L5 o L5-S1 (85-90 % de los casos). La estenosis espinal, el síndrome del piramidal y la espondilolistesis son otras causas relevantes.
El síntoma cardinal es el dolor en descarga, quemazón u hormigueo que baja por la pierna, generalmente unilateral, siguiendo un dermatoma específico. Son frecuentes el adormecimiento y la debilidad muscular en el territorio de la raíz afectada: L5 produce dificultad para levantar el pie (pie caído) y S1 afecta la marcha de puntillas. El dolor empeora al sentarse, al estornudar o al toser (maniobra de Valsalva) y al flexionar la columna hacia delante. La postura en decúbito lateral con las rodillas flexionadas suele aliviar.
El diagnóstico es clínico, basado en el patrón del dolor y en pruebas físicas específicas. La prueba de Lasègue (elevación de la pierna recta), positiva entre 30 y 70 grados, tiene una sensibilidad del 91 % para la hernia discal. La evaluación neurológica completa (reflejos, fuerza muscular y sensibilidad por dermatomas) define el nivel de la raíz afectada. La resonancia magnética lumbar está indicada cuando hay déficit neurológico progresivo, sospecha de síndrome de cola de caballo o fracaso del tratamiento conservador después de 6-8 semanas.
Los AINE son la primera línea farmacológica para el control del dolor y la inflamación. Los corticosteroides orales en pauta corta pueden reducir el edema perineural en la fase aguda. La fisioterapia con ejercicios de McKenzie (extensión lumbar), estabilización del core y movilización neural es fundamental tras la fase aguda inicial. Las infiltraciones epidurales de corticosteroide ofrecen alivio temporal en casos refractarios. La cirugía (microdiscectomía) se reserva para menos del 10 % de los casos: déficit progresivo, dolor intratable o síndrome de cola de caballo.
La acupuntura actúa como una terapia adyuvante eficaz para la ciática y modula la transmisión del dolor en el asta dorsal de la médula, reduce las citocinas proinflamatorias en el lugar de la compresión radicular y mejora la microcirculación perineural. Un metanálisis publicado en el Journal of Pain Research con 30 estudios controlados demostró una eficacia superior al tratamiento convencional aislado. La electroacupuntura es especialmente útil para el componente de dolor neuropático en descarga o quemazón.
Para la ciática aguda por hernia discal, un ciclo de 6 a 10 sesiones suele proporcionar una mejoría significativa, especialmente al combinarse con ejercicios orientados por el médico. En la ciática crónica pueden ser necesarias de 10 a 15 sesiones en el ciclo inicial. El médico acupuntor evalúa la respuesta y ajusta el protocolo: algunos pacientes responden con rapidez en 4-5 sesiones, mientras que otros con un componente neuropático más intenso requieren un tratamiento prolongado.
La acupuntura médica es segura para la ciática cuando es realizada por un médico acupuntor. Los efectos adversos son raros y suelen ser leves (hematoma local, dolor en el sitio de la aguja). El médico siempre evalúa la presencia de señales de alarma antes de iniciar el tratamiento: el déficit motor progresivo, el síndrome de cola de caballo o la sospecha de tumor espinal exigen derivación urgente antes de cualquier tratamiento conservador. Los trastornos de la coagulación y la infección local son contraindicaciones absolutas.
Sí, la combinación está recomendada y potencia los resultados. La acupuntura es especialmente valiosa durante el período en que el paciente espera la resolución espontánea de la hernia, ya que controla el dolor sin los efectos adversos de los analgésicos prolongados. Puede combinarse con AINE, fisioterapia (indicada por el médico), ejercicios de McKenzie y, si es necesario, infiltraciones epidurales. El médico acupuntor coordina el plan e integra los abordajes de forma segura y eficaz.
El pronóstico de la ciática es ampliamente favorable: alrededor del 90 % de los pacientes mejora sin cirugía en 6 a 12 semanas. Las hernias discales voluminosas pueden sufrir reabsorción espontánea a lo largo de meses, con desaparición completa de los síntomas. Es posible la persistencia de cierto grado de adormecimiento residual incluso tras la resolución del dolor. Las recurrencias se producen en aproximadamente el 10-15 % de los casos. El mantenimiento de los ejercicios de core, el control del peso y una ergonomía adecuada son las mejores estrategias preventivas.
Vaya al servicio de urgencias de inmediato si pierde el control de la vejiga o del intestino, si presenta adormecimiento en la región perineal (anestesia en silla de montar), si nota debilidad progresiva en la pierna —especialmente pie caído súbito— o si siente dolor intenso bilateral en ambas piernas de forma simultánea. Estos signos indican un posible síndrome de cola de caballo, una emergencia neuroquirúrgica que exige descompresión quirúrgica en horas para evitar incontinencia y déficit neurológico permanentes.
Leia Também
Aprofunde seu conhecimento com artigos relacionados