¿Qué es la enfermedad de Ménière?
La enfermedad de Ménière es una afección crónica del oído interno caracterizada por episodios recurrentes de vértigo rotatorio, hipoacusia neurosensorial fluctuante, acúfeno y plenitud aural (sensación de oído ocupado o tapado). Estos cuatro síntomas componen la tétrada clásica de la enfermedad.
La fisiopatología consiste en la acumulación excesiva de endolinfa (hidropesía endolinfática) en el laberinto membranoso del oído interno. El exceso de líquido distiende las membranas laberínticas y puede provocar rupturas transitorias que dan lugar a las crisis vertiginosas características.
La enfermedad suele afectar a un solo oído (unilateral) al inicio, aunque entre el 25 y el 40 % de los pacientes desarrolla afectación bilateral con el tiempo. El curso es variable e impredecible — hay periodos de crisis frecuentes alternados con remisiones que pueden durar meses o años.
Hidropesía endolinfática
La acumulación excesiva de endolinfa en el oído interno es el mecanismo fisiopatológico central de la enfermedad.
Tétrada clásica
Vértigo episódico + hipoacusia fluctuante + acúfeno + plenitud aural definen la presentación clínica.
Curso variable
La frecuencia de las crisis varía mucho. Muchos pacientes presentan mejoría espontánea de las crisis con el tiempo, pero la hipoacusia tiende a progresar.
Epidemiología
La enfermedad de Ménière afecta a entre 50 y 200 personas por cada 100.000 habitantes, con una incidencia variable entre poblaciones. El inicio es más frecuente entre los 40 y los 60 años y afecta por igual a hombres y mujeres. Existe una predisposición genética — entre el 7 y el 10 % de los pacientes presentan antecedentes familiares.
Fisiopatología
El hallazgo histopatológico que define la enfermedad de Ménière es la hidropesía endolinfática — distensión del compartimento endolinfático del laberinto membranoso. La endolinfa es un fluido rico en potasio que baña las células ciliadas de la cóclea y del aparato vestibular.
La causa exacta de la acumulación de endolinfa no se conoce por completo. Las hipótesis incluyen disfunción del saco endolinfático (responsable de la absorción de la endolinfa), alteraciones en la homeostasis iónica del oído interno, factores autoinmunitarios y disfunción vascular. Probablemente convergen múltiples factores.

Durante una crisis se cree que el aumento progresivo de la presión endolinfática causa rupturas transitorias en la membrana de Reissner, lo que permite la mezcla de endolinfa (rica en potasio) con perilinfa (rica en sodio). Esta mezcla tóxica despolariza y paraliza las células ciliadas, lo que produce vértigo agudo e hipoacusia transitoria. La membrana se repara, pero los daños acumulados explican la progresión de la hipoacusia.
Síntomas
La enfermedad de Ménière se manifiesta en crisis episódicas, con intervalos variables de normalidad o síntomas residuales entre las crisis. La presentación clásica incluye los cuatro síntomas cardinales, aunque no todos están presentes desde el inicio.
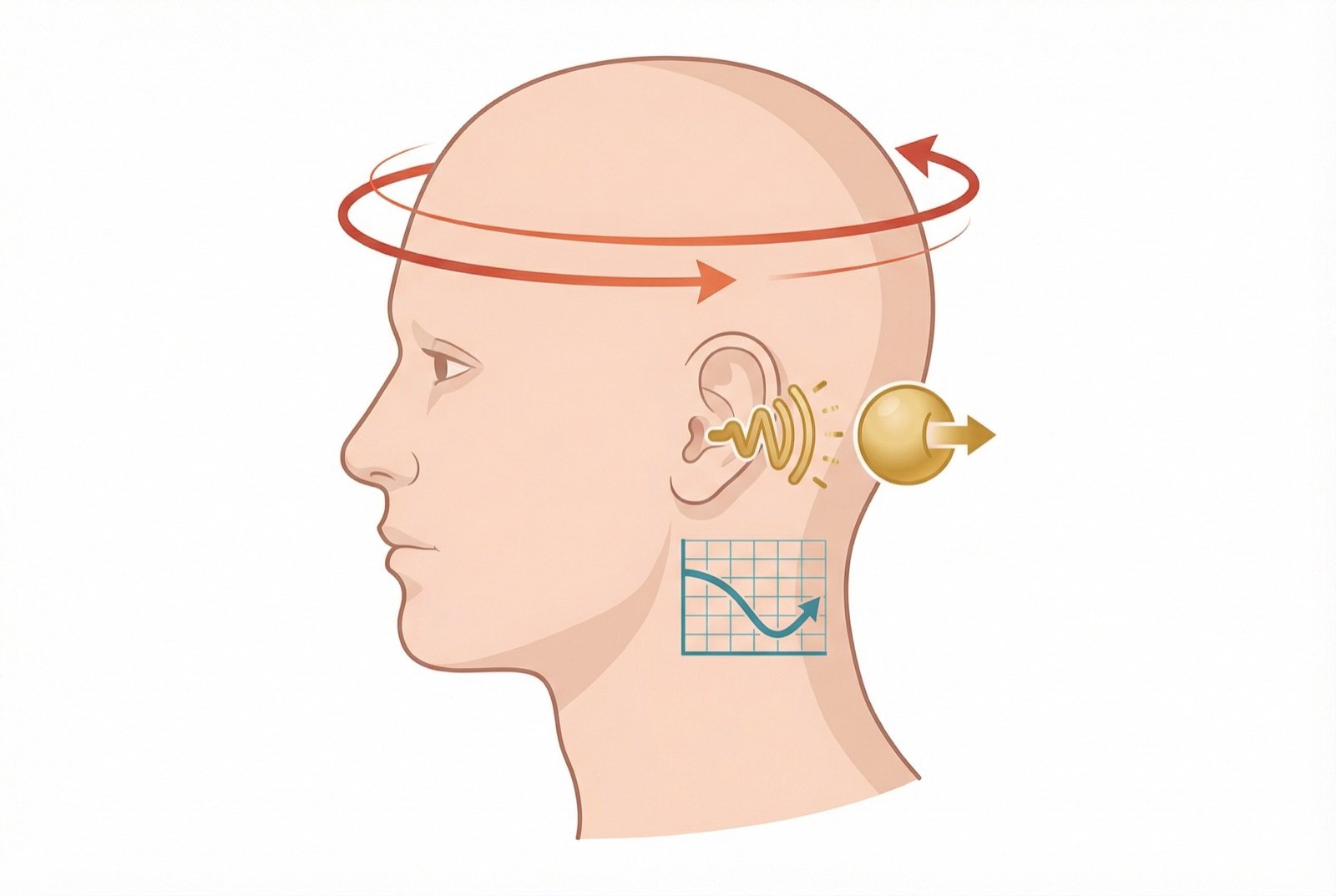
🔍Síntomas de la enfermedad de Ménière
Episodios de vértigo intenso de 20 minutos a 12 horas (habitualmente 2-4 horas). Acompañado de náuseas, vómitos e incapacidad funcional durante la crisis.
Fluctuante al inicio (empeora durante las crisis y mejora entre ellas). Afecta predominantemente a las frecuencias graves al principio. Con el tiempo se hace progresiva y permanente.
Generalmente grave (de baja frecuencia), tipo «rugido». Se intensifica antes y durante las crisis.
Sensación de oído tapado, de presión o de peso en el oído afectado. A menudo precede o acompaña a las crisis.
Muchos pacientes refieren síntomas prodrómicos: aumento del acúfeno, empeoramiento de la plenitud, alteración auditiva — señales de que una crisis puede estar acercándose.
Caídas súbitas sin pérdida de conocimiento, por estimulación abrupta de los órganos otolíticos. Aparecen en estadios más avanzados, en el 5-10 % de los pacientes.
Diagnóstico
El diagnóstico de la enfermedad de Ménière es clínico, basado en la presencia de la tétrada clásica y en la exclusión de otras causas. Los criterios diagnósticos se revisaron en 2015 por la AAO-HNS y la Bárány Society, simplificando y estandarizando el diagnóstico.
Las pruebas complementarias como la audiometría y la resonancia magnética son importantes para documentar la hipoacusia y excluir afecciones como el schwannoma vestibular. La audiometría a menudo revela hipoacusia neurosensorial en bajas frecuencias — un patrón relativamente característico.
🏥Criterios diagnósticos AAO-HNS / Bárány Society 2015
Fonte: Lopez-Escamez et al., 2015
Enfermedad de Ménière definida
Deben estar presentes todos los criterios- 1.Dos o más episodios de vértigo espontáneo con duración de 20 minutos a 12 horas
- 2.Hipoacusia neurosensorial de baja a media frecuencia documentada por audiometría en el oído afectado, en al menos una ocasión antes, durante o después de un episodio de vértigo
- 3.Síntomas aurales fluctuantes (acúfeno, plenitud aural o audición) en el oído afectado
- 4.No se explica mejor por otro diagnóstico vestibular
Enfermedad de Ménière probable
- 1.Dos o más episodios de vértigo o mareo con duración de 20 minutos a 24 horas
- 2.Síntomas aurales fluctuantes (acúfeno, plenitud o alteración auditiva) en el oído afectado
- 3.No se explica mejor por otro diagnóstico vestibular
PRUEBAS COMPLEMENTARIAS
| PRUEBA | HALLAZGO ESPERADO | OBJETIVO |
|---|---|---|
| Audiometría tonal | Hipoacusia neurosensorial en bajas frecuencias | Documentar el patrón auditivo típico |
| Electrococleografía (ECoG) | Razón SP/AP aumentada | Evidencia indirecta de hidropesía |
| vHIT | Normal entre crisis (diferencia con la neuritis) | Valorar la función de los canales semicirculares |
| RM con gadolinio intratimpánico | Visualización directa de la hidropesía | Confirmación en casos dudosos |
| RM convencional | Normal (excluye schwannoma) | Diagnóstico diferencial |
Diagnóstico diferencial
La enfermedad de Ménière comparte características con diversas afecciones vestibulares y auditivas. El diagnóstico diferencial es fundamental, ya que cada afección tiene implicaciones terapéuticas específicas.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Vértigo periférico funcional
- Síntomas inconsistentes
- Sin hipoacusia objetiva
- Componente psicosocial
Pruebas diagnósticas
- Audiometría normal
- Valoración psicológica
Neuritis vestibular
- Episodio único prolongado
- Sin hipoacusia
- Recuperación gradual
Pruebas diagnósticas
- Test del impulso cefálico
- VNG
VPPB
- Episodios muy cortos (segundos)
- Desencadenado por la posición
- Dix-Hallpike positivo
Pruebas diagnósticas
- Maniobra de Dix-Hallpike
Schwannoma vestibular
- Acúfeno unilateral progresivo
- Hipoacusia progresiva sin episodios
- Progresión unilateral = RM urgente
Pruebas diagnósticas
- RM con gadolinio
Sífilis otológica
- Sordera súbita bilateral
- Vértigo
- Serología positiva
Pruebas diagnósticas
- FTA-ABS
- VDRL
Ménière vs. VPPB y neuritis vestibular
La distinción entre la enfermedad de Ménière, la VPPB y la neuritis vestibular se basa principalmente en el patrón temporal de los episodios. En la VPPB, el vértigo dura segundos y se desencadena por la posición — sin fluctuación auditiva. En la neuritis vestibular hay un único episodio prolongado (días) sin síntomas auditivos y con recuperación gradual. En la Ménière, los episodios duran de 20 minutos a 12 horas, recurren y se asocian a síntomas auditivos fluctuantes. La audiometría con patrón de pérdida en bajas frecuencias es el marcador más específico de la Ménière.
El schwannoma vestibular es un diagnóstico que no debe pasarse por alto. Se presenta típicamente con hipoacusia neurosensorial unilateral progresiva y acúfeno, sin los episodios vertiginosos recurrentes de la Ménière. La RM con gadolinio es obligatoria cuando hay hipoacusia unilateral progresiva, incluso en ausencia de vértigo, para excluir un schwannoma.
Sífilis otológica y causas sistémicas
La sífilis otológica puede mimetizar a la perfección la enfermedad de Ménière, con hipoacusia fluctuante, vértigo y acúfeno. Es una causa tratable y reversible de «Ménière» — de ahí la importancia de solicitar serologías (FTA-ABS, VDRL), especialmente en casos bilaterales o de inicio brusco. Otras causas sistémicas de síndrome similar a Ménière incluyen el hipotiroidismo, las enfermedades autoinmunitarias del oído interno y la meningitis. La investigación analítica básica se recomienda en todos los pacientes con un nuevo diagnóstico de Ménière.
El vértigo periférico funcional (antes denominado fóbico) es un diagnóstico cada vez más reconocido, en el que existe una disfunción autonómica vestibular sin lesión estructural, con frecuencia precipitada por estrés o ansiedad. Difiere de la Ménière por la inconsistencia de los síntomas, la ausencia de hipoacusia objetiva y la respuesta a abordajes psicológicos. La coexistencia de ansiedad con Ménière verdadera es habitual y ambas deben tratarse.
Ménière bilateral y migraña vestibular
Aproximadamente entre el 25 y el 40 % de los pacientes con Ménière desarrollan afectación bilateral a lo largo de los años. La progresión bilateral es más frecuente en pacientes con enfermedad de inicio tardío y en aquellos con predisposición autoinmunitaria. La migraña vestibular puede simular Ménière — episodios recurrentes de vértigo con síntomas auditivos ocasionales. La presencia de cefalea migrañosa, fenómenos visuales y antecedentes familiares de migraña, además de la ausencia de progresión auditiva permanente, favorecen el diagnóstico de migraña vestibular.
La acupuntura médica puede considerarse como adyuvante en ambas afecciones — Ménière y migraña vestibular — con mecanismos propuestos complementarios: posible modulación de la microcirculación laberíntica, posible reducción de la activación simpática y un efecto en la profilaxis de la migraña descrito en parte de los estudios. El médico acupuntor debe considerar el diagnóstico diferencial al planificar el protocolo de tratamiento e individualizar el abordaje.
Tratamiento
El tratamiento de la enfermedad de Ménière es escalonado: empieza con medidas conservadoras y avanza hacia intervenciones más agresivas solo cuando es necesario. El objetivo principal es reducir la frecuencia y la intensidad de las crisis de vértigo, preservar la audición y mejorar la calidad de vida.
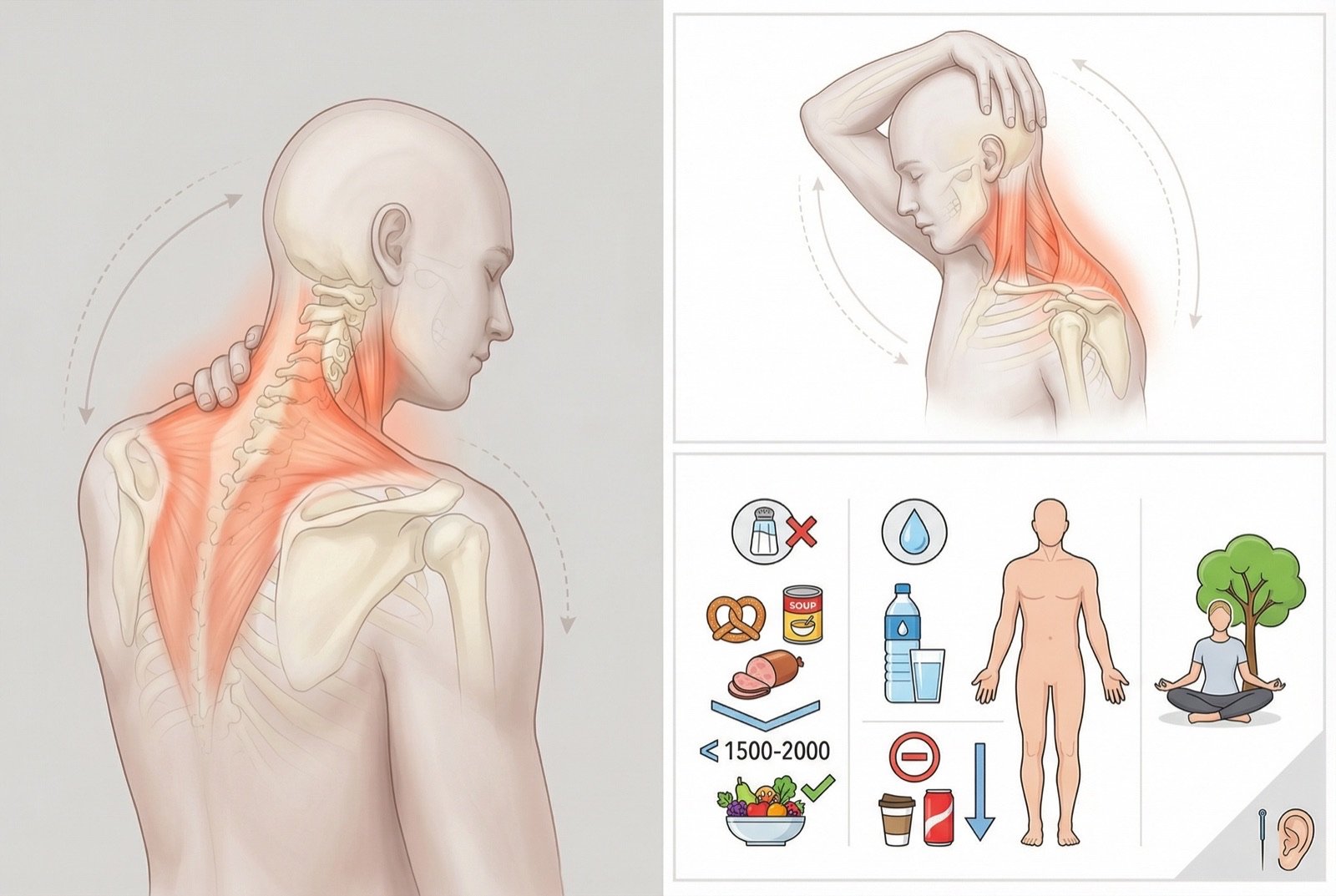
Dieta hiposódica (< 2 g de sodio al día), hidratación adecuada, reducción de cafeína y alcohol. Control del estrés e higiene del sueño. Estas medidas reducen la retención hídrica y pueden disminuir la presión endolinfática.
Betahistina (análogo de la histamina que mejora la microcirculación del oído interno). Diuréticos (hidroclorotiazida, acetazolamida). Supresores vestibulares solo para crisis agudas.
Corticoides intratimpánicos (dexametasona): menos agresivos, pueden repetirse. Gentamicina intratimpánica: ablación química vestibular parcial; controla el vértigo en el 85-90 % de los casos, pero con riesgo de hipoacusia.
Descompresión del saco endolinfático, laberintectomía (sacrifica la audición), neurectomía vestibular. Reservadas para casos que no responden a otras terapias.
Acupuntura como tratamiento
La acupuntura se estudia como terapia complementaria en la enfermedad de Ménière, con mecanismos hipotetizados que incluyen la posible modulación de la microcirculación del oído interno, la influencia sobre la homeostasis hídrica, la reducción de la activación simpática y la modulación de la respuesta inflamatoria local — la traslación clínica de estos hallazgos sigue siendo limitada.
Estudios experimentales en modelos animales sugieren que la acupuntura puede influir en el flujo sanguíneo coclear y en la presión endolinfática. La hipótesis de modulación del sistema nervioso autónomo — con eventual reducción de la actividad simpática que podría comprometer la perfusión del oído interno — es un mecanismo propuesto, pero no confirmado como determinante clínico en humanos.
En la práctica clínica, la acupuntura puede ayudar a reducir la frecuencia de las crisis, a controlar el acúfeno y a mejorar la calidad de vida en general. Se utilizan a menudo puntos periauriculares, cervicales y sistémicos. Es una opción especialmente considerada en pacientes que buscan reducir la necesidad de medicación.
Pronóstico
El curso natural de la enfermedad de Ménière tiende hacia un «agotamiento» de la función vestibular a lo largo de los años — las crisis de vértigo a menudo disminuyen en frecuencia e intensidad con el tiempo (en el 70 % de los pacientes en 8-10 años), a medida que el laberinto pierde gradualmente su función vestibular.
Por desgracia, la hipoacusia tiende a progresar y puede llegar a ser grave o profunda. La calidad de vida se ve afectada de manera notable, sobre todo en las fases activas de la enfermedad. Un tratamiento adecuado y el apoyo psicológico son esenciales para minimizar este impacto.
Mitos y hechos
Mito frente a hecho
La enfermedad de Ménière la causa el estrés.
El estrés puede desencadenar o agravar las crisis, pero no es la causa de la enfermedad. La fisiopatología consiste en la hidropesía endolinfática, con factores genéticos, autoinmunitarios y vasculares. El estrés actúa como desencadenante, no como causa primaria.
Mito frente a hecho
Eliminar la sal de la dieta cura la enfermedad de Ménière.
La restricción de sodio se recomienda como medida conservadora y puede ayudar a reducir la frecuencia de las crisis, pero no cura la enfermedad. Es una de varias estrategias dentro del manejo multifacético de la afección.
Mito frente a hecho
La enfermedad de Ménière siempre lleva a sordera completa.
Aunque la hipoacusia tiende a progresar, la mayoría de los pacientes mantiene cierta audición funcional. La pérdida grave bilateral es infrecuente. Los audífonos y, en casos avanzados, los implantes cocleares pueden restaurar de forma significativa la función auditiva.
Cuándo buscar ayuda
Preguntas frecuentes
Preguntas Frecuentes
La enfermedad de Ménière no tiene cura definitiva, pero el control de los síntomas es posible en la mayoría de los pacientes. Con un tratamiento adecuado — dieta hiposódica, betahistina, manejo del estrés y, cuando sea necesario, intervenciones más agresivas —, la frecuencia y la intensidad de las crisis suelen disminuir. De forma natural, el 70 % de los pacientes presenta una reducción espontánea de las crisis vertiginosas en 8-10 años, aunque la hipoacusia puede progresar.
La recomendación estándar es limitar el sodio a menos de 1.500-2.000 mg al día (equivalente a unos 4-5 g de sal de mesa). El objetivo es reducir la retención hídrica que contribuye al aumento de la presión endolinfática. En la práctica, eso supone evitar alimentos ultraprocesados, embutidos, quesos curados, salsas preparadas y comida rápida. La restricción de cafeína y alcohol también se recomienda, ya que ambos pueden desencadenar crisis.
La conducción es una cuestión importante que debe consultarse con el médico. Durante la fase activa con crisis frecuentes e impredecibles, conducir representa un riesgo para el paciente y para los demás. En fases de remisión prolongada con las crisis bajo control, muchos pacientes pueden retomar la conducción. En algunos países y comunidades autónomas, la afección impone restricciones legales al permiso de conducir. Cada caso debe valorarse de forma individual.
La betahistina se utiliza ampliamente en la enfermedad de Ménière por su mecanismo de mejora de la microcirculación del oído interno y de modulación de los receptores histaminérgicos H3. Los estudios clínicos muestran beneficios en la reducción de la frecuencia de las crisis con dosis más altas (48 mg al día o más). El gran ensayo clínico BEMED (2016) mostró resultados mixtos con betahistina convencional, pero los estudios posteriores con dosis más altas son más prometedores. Suele ser bien tolerada y puede probarse durante al menos 3-6 meses para evaluar la respuesta.
La inyección intratimpánica consiste en introducir medicamentos directamente en el oído medio a través de la membrana timpánica. Existen dos opciones: corticoides (dexametasona), que reducen la inflamación sin riesgo auditivo, y gentamicina, que provoca una ablación química parcial del laberinto (controla el vértigo en el 85-90 %, pero con riesgo de empeoramiento auditivo). Está indicada cuando fallan las medidas conservadoras. La gentamicina se reserva para casos con función auditiva ya comprometida o cuando el vértigo es el síntoma más incapacitante.
Sí. Aproximadamente entre el 25 y el 40 % de los pacientes desarrollan afectación bilateral con los años. La probabilidad de bilateralización aumenta con la duración de la enfermedad. La enfermedad bilateral es más incapacitante, ya que compromete ambos oídos y empeora el equilibrio residual. Algunos investigadores asocian la progresión bilateral a un componente autoinmunitario subyacente, lo que puede justificar un tratamiento inmunomodulador en casos seleccionados.
Sí, el estrés es un desencadenante bien reconocido de las crisis de Ménière. El mecanismo probable implica la activación del eje hipotalámico-hipofisario-suprarrenal y del sistema nervioso simpático, que puede afectar a la homeostasis del oído interno. Las técnicas de manejo del estrés — meditación, ejercicio regular, higiene del sueño, apoyo psicológico — se recomiendan como parte del tratamiento. La ansiedad anticipatoria por las crisis puede crear un ciclo que agrava la propia enfermedad.
La acupuntura tiene evidencia preliminar y heterogénea en la enfermedad de Ménière, con algunos estudios que sugieren una posible reducción de la frecuencia de las crisis y del acúfeno y una mejora de la calidad de vida en parte de los pacientes. Los mecanismos propuestos incluyen la posible modulación de la microcirculación del oído interno, de la regulación autonómica y de la respuesta inflamatoria local, sin sustituir al tratamiento convencional. El médico acupuntor puede integrar la acupuntura en el plan terapéutico como una opción más entre los abordajes complementarios, individualizada según el paciente.
Las crisis de Tumarkin, o crisis otolíticas, son caídas súbitas sin pérdida de conocimiento que se producen en el 5-10 % de los pacientes con Ménière en estadios más avanzados. Se deben a la estimulación brusca de los órganos otolíticos (utrículo y sáculo) durante una variación súbita de la presión endolinfática. Son particularmente peligrosas porque ocurren sin aviso y pueden causar traumatismos. Cuando aparecen, son indicación de un tratamiento más agresivo de la enfermedad.
No existe vacuna para la enfermedad de Ménière. Las medidas preventivas incluyen: dieta hiposódica e hidratación adecuadas, evitar la cafeína y el alcohol en exceso, manejo del estrés, tratamiento adecuado de las alergias (que pueden contribuir a la retención hídrica), control de los factores vasculares y un sueño adecuado. En pacientes con sospecha de componente autoinmunitario, el tratamiento de las enfermedades autoinmunitarias coexistentes puede beneficiar a la Ménière.
Leia Também
Aprofunde seu conhecimento com artigos relacionados