¿Qué es la espondilolistesis?
La espondilolistesis es el deslizamiento anterior (anterolistesis) o, con menor frecuencia, posterior (retrolistesis) de una vértebra respecto a la vértebra inmediatamente inferior. El término procede del griego: «spondylos» (vértebra) y «olisthesis» (deslizamiento).
La afección puede ser congénita, secundaria a un defecto en la pars interarticularis (ístmica), degenerativa, traumática o patológica. Los dos tipos más frecuentes son la espondilolistesis ístmica — habitual en adolescentes y adultos jóvenes — y la espondilolistesis degenerativa — predominante en mujeres mayores de 50 años.
El grado de deslizamiento se clasifica con el sistema de Meyerding, que divide el desplazamiento en cuatro grados según el porcentaje de la vértebra que se desliza sobre la inferior. La mayoría de los pacientes sintomáticos presenta grados I o II (hasta el 50 % de desplazamiento) y responde bien al tratamiento conservador.
Deslizamiento vertebral
Una vértebra se desliza hacia delante (o hacia atrás) sobre la inferior y puede comprimir raíces nerviosas o causar inestabilidad.
Clasificación de Meyerding
Grado I (0-25 %), II (25-50 %), III (50-75 %) y IV (75-100 %). Grado V = espondiloptosis (caída completa).
Dos tipos principales
Ístmica: defecto en la pars interarticularis en jóvenes. Degenerativa: artrosis facetaria con inestabilidad en personas mayores.
Epidemiología
La espondilólisis (defecto en la pars interarticularis, precursora de la espondilolistesis ístmica) afecta aproximadamente al 6 % de la población general y es más frecuente en hombres. En atletas que realizan hiperextensión lumbar repetitiva — como gimnastas, clavadistas, luchadores y jugadores de fútbol americano — la prevalencia puede alcanzar el 20-30 %.
La espondilolistesis degenerativa es más prevalente en mujeres (3:1 respecto a los hombres), con un pico de incidencia después de los 50 años, y afecta predominantemente al nivel L4-L5. La espondilolistesis ístmica es más frecuente en el nivel L5-S1 y representa el 85 % de los casos ístmicos.
TIPOS DE ESPONDILOLISTESIS
| TIPO | CAUSA | EDAD TÍPICA | NIVEL MÁS FRECUENTE |
|---|---|---|---|
| Ístmica (tipo II) | Defecto (lisis) en la pars interarticularis | Adolescentes y adultos jóvenes | L5-S1 (85 %) |
| Degenerativa (tipo III) | Artrosis facetaria e inestabilidad | Mayores de 50 años | L4-L5 (más frecuente) |
| Displásica (tipo I) | Malformación congénita de la pars o las facetarias | Infancia y adolescencia | L5-S1 |
| Traumática (tipo IV) | Fractura aguda de la pars o el pedículo | Cualquier edad | Variable |
| Patológica (tipo V) | Enfermedad ósea (tumor, infección, Paget) | Variable | Variable |
Fisiopatología
La comprensión de la fisiopatología de la espondilolistesis requiere conocer la anatomía funcional de la pars interarticularis y de las articulaciones facetarias. La pars interarticularis es la región del arco vertebral posterior comprendida entre las apófisis articulares superior e inferior — funciona como el «eslabón» estructural que mantiene la estabilidad del segmento vertebral.
En la espondilolistesis ístmica, el mecanismo primario es la fractura por estrés de la pars interarticularis (espondilólisis) por hiperextensión repetitiva. Cuando el defecto es bilateral, la vértebra pierde su anclaje posterior y se desliza anteriormente sobre la inferior. En la espondilolistesis degenerativa, la artrosis facetaria progresiva con remodelación articular permite el deslizamiento anterior, sin defecto en la pars.

Mecanismos del dolor y los déficits
El dolor en la espondilolistesis puede tener orígenes múltiples: inestabilidad mecánica del segmento afectado (dolor axial), compresión de las raíces nerviosas en el agujero intervertebral estrechado por el deslizamiento (dolor radicular), artropatía facetaria asociada y espasmo reactivo de la musculatura paravertebral.
En la espondilolistesis degenerativa de L4-L5, la raíz L5 es particularmente vulnerable a la compresión en el receso lateral. El deslizamiento anterior de L4 reduce el diámetro del canal central y del agujero, y puede causar estenosis espinal secundaria con claudicación neurógena — una presentación frecuente en personas mayores.
Síntomas
La presentación clínica de la espondilolistesis varía según el tipo (ístmica frente a degenerativa), el grado de deslizamiento y la presencia de compresión neural. Muchos pacientes con espondilolistesis de bajo grado están asintomáticos y se descubren incidentalmente en pruebas de imagen.
🔍Síntomas de la espondilolistesis
Dolor axial en la región lumbar que empeora con la extensión, la actividad física y la bipedestación prolongada.
Irradiación a glúteos y piernas siguiendo el trayecto de la raíz comprimida — L5 en la degenerativa (L4-L5), S1 en la ístmica (L5-S1).
Limitación de la movilidad lumbar, sobre todo de la extensión, con sensación de «bloqueo».
En la forma degenerativa con estenosis secundaria: dolor en las piernas al caminar, que se alivia al sentarse.
Contractura protectora de la musculatura paravertebral bilateral, con rectificación de la lordosis lumbar.
En la palpación de la columna puede percibirse un «escalón» en la apófisis espinosa del nivel afectado (sobre todo en grados II o más).
El acortamiento de los músculos isquiotibiales es frecuente, sobre todo en adolescentes con espondilolistesis ístmica.
Diagnóstico
El diagnóstico de la espondilolistesis se confirma con pruebas de imagen y la radiografía simple de la columna lumbar es la prueba inicial. La resonancia magnética complementa la evaluación al mostrar la compresión neural y el estado de los discos y de las articulaciones facetarias.
🏥Evaluación diagnóstica de la espondilolistesis
Fonte: Directrices de la Scoliosis Research Society y la NASS
Exploración clínica
- 1.Palpación del escalón en la apófisis espinosa (step-off).
- 2.Dolor con la extensión lumbar — prueba de extensión sobre una pierna (prueba de Stork).
- 3.Evaluación neurológica segmentaria: fuerza, sensibilidad y reflejos L4-S1.
- 4.Prueba de Lasègue para radiculopatía asociada.
- 5.Evaluación del acortamiento de los isquiotibiales.
- 6.Marcha: observar hiperlordosis lumbar o inclinación pélvica posterior.
Pruebas de imagen
- 1.Radiografía lateral de la columna lumbar: identifica el deslizamiento y permite la clasificación de Meyerding.
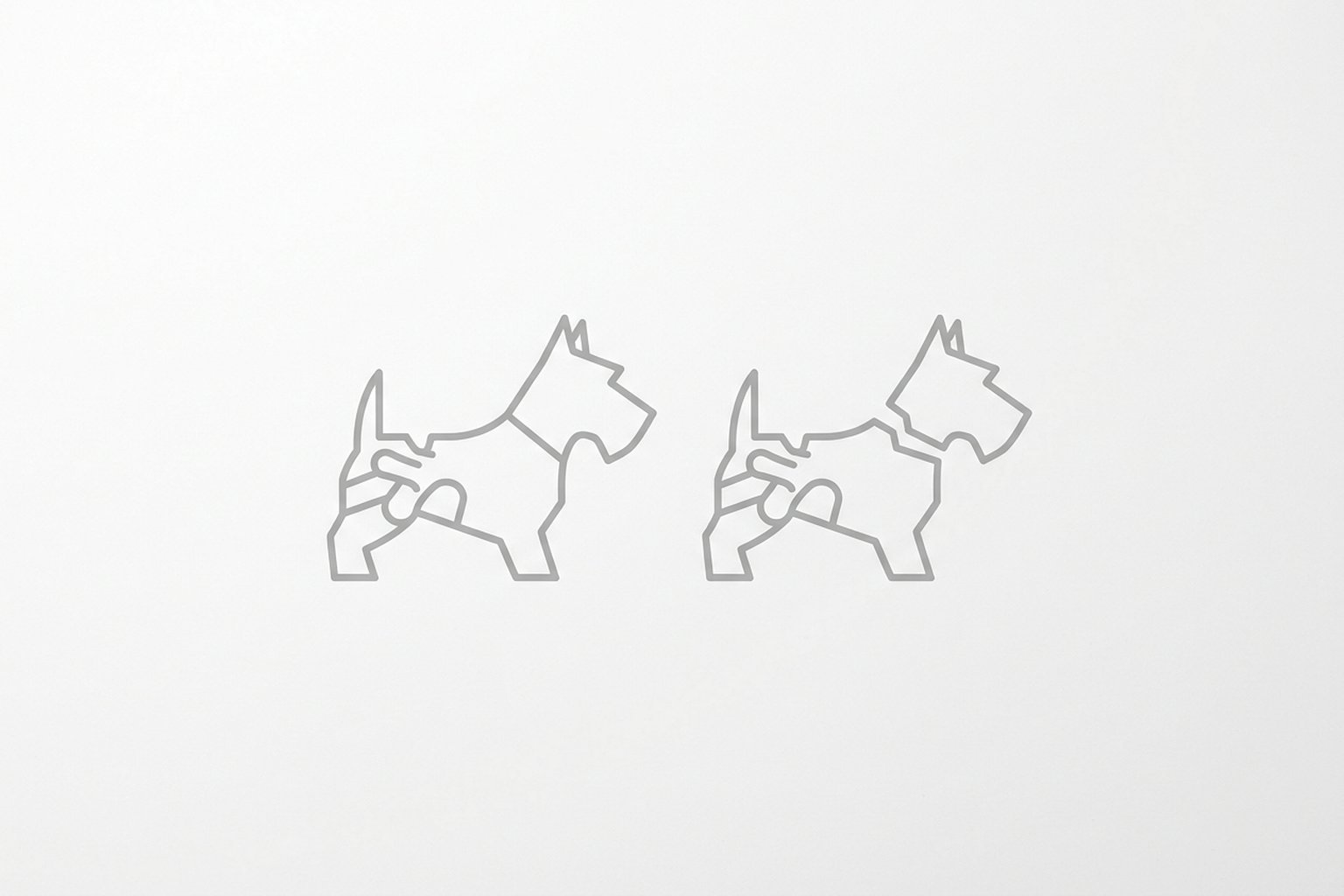
- 2.Radiografía oblicua: visualiza la pars interarticularis («perro escocés de La Chapelle») — el defecto en la pars aparece como un collar en el cuello.
- 3.Radiografías dinámicas (flexión-extensión): valoran la inestabilidad (una traslación > 4 mm es significativa).
- 4.RM lumbar: evalúa la compresión neural, los discos y las facetarias y descarta otras causas.
- 5.TC con reconstrucción sagital: mejor evaluación del defecto de la pars.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Hernia discal lumbar
- Dolor radicular agudo unilateral
- Lasègue positivo
- Sin escalón palpable en la columna
Pruebas diagnósticas
- RM lumbar
- Exploración neurológica segmentaria
Estenosis espinal degenerativa
Leer más →- Claudicación neurógena
- Puede coexistir con la listesis
- Sin inestabilidad obligatoria
Pruebas diagnósticas
- RM lumbar
- Radiografías dinámicas
Dolor facetario lumbar
- Dolor axial con la extensión
- Sin deslizamiento en la radiografía
- Sin radiculopatía
Pruebas diagnósticas
- Radiografía lateral
- Bloqueo del ramo medial
Sacroileitis
- Dolor sobre la articulación sacroilíaca
- Pruebas de provocación de la ASI positivas
- Sin deslizamiento
Pruebas diagnósticas
- Pruebas de Gaenslen, FABER
- Bloqueo intraarticular de la ASI
Fractura vertebral por insuficiencia
- Dolor agudo tras un traumatismo mínimo
- Paciente con osteoporosis
- Dolor a la percusión de la apófisis espinosa
Pruebas diagnósticas
- Radiografía
- RM con edema medular
Tratamientos
El tratamiento de la espondilolistesis es predominantemente conservador en los grados I y II sin déficit neurológico progresivo. La cirugía se reserva para casos con inestabilidad significativa, progresión del deslizamiento, déficit neurológico o fracaso del tratamiento conservador tras un período adecuado.
La base del tratamiento conservador es el fortalecimiento muscular del core y de la musculatura estabilizadora de la columna lumbar, asociado a la modificación de actividades, el control del dolor y la rehabilitación funcional progresiva.
OPCIONES DE TRATAMIENTO DE LA ESPONDILOLISTESIS
| TRATAMIENTO | INDICACIÓN | EVIDENCIA | CONSIDERACIONES |
|---|---|---|---|
| Ejercicios de estabilización lumbar | Grados I y II, tratamiento de primera línea | Sólida | Fortalecimiento del core, flexores profundos y glúteos. |
| Ortesis lumbar (corsé) | Espondilólisis aguda en adolescentes | Moderada | Uso temporal (3-6 meses) para permitir la cicatrización de la pars. |
| Medicación analgésica | Control sintomático | Moderada | AINE, gabapentinoides para el componente neuropático. |
| Acupuntura y láserterapia | Dolor crónico, espasmo muscular asociado | Limitada para la espondilolistesis específicamente — en la lumbalgia crónica general la evidencia es moderada, pero la extrapolación a una afección estructural específica requiere cautela. | Adyuvante al programa de ejercicios. |
| Infiltración epidural | Radiculopatía o claudicación refractarias | Moderada | Alivio temporal para facilitar la rehabilitación. |
| Fusión vertebral (artrodesis) | Grados III-IV, inestabilidad, déficit neurológico | Sólida | Con descompresión cuando hay estenosis asociada. |
| Descompresión aislada | Estenosis con listesis estable | Moderada | Riesgo de desestabilización — selección criteriosa. |
ABORDAJE DE LA ESPONDILOLISTESIS DE BAJO GRADO
Modificación de actividades y analgesia
Evitar la extensión lumbar excesiva, medicación analgésica, inicio de ejercicios suaves de flexión. Acupuntura para el control del dolor agudo y el espasmo muscular.
Programa de estabilización
Ejercicios progresivos de fortalecimiento del core, flexores profundos (multífidos, transverso del abdomen), glúteos e isquiotibiales.
Retorno funcional
Progresión a actividades funcionales y deportivas con técnica adecuada. Radiografía de control para evaluar la estabilidad.
Programa de mantenimiento
Ejercicios regulares de fortalecimiento, control del peso, seguimiento clínico y radiográfico periódico.
Acupuntura y láserterapia
La acupuntura médica desempeña un papel adyuvante importante en el tratamiento conservador de la espondilolistesis: actúa sobre el control del dolor axial y radicular, reduce el espasmo reactivo de la musculatura paravertebral y facilita el programa de ejercicios terapéuticos.
Los mecanismos propuestos incluyen modulación segmentaria de la nocicepción en el nivel del deslizamiento, posible liberación de opioides endógenos centrales y periféricos, relajación de la musculatura paravertebral y glútea en espasmo protector, y mejora de la microcirculación local — son hipótesis derivadas de la literatura general de acupuntura en dolor lumbar; la evidencia específica para la espondilolistesis es limitada.
La láserterapia de baja intensidad complementa la acupuntura con un efecto antiinflamatorio local sobre las estructuras periarticulares, modulación del dolor nociceptivo y neuropático y potencial estímulo a la reparación tisular. En la espondilólisis aguda en adolescentes, la láserterapia puede ayudar a modular el proceso inflamatorio en el sitio de la lisis.
Pronóstico
El pronóstico de la espondilolistesis es generalmente favorable en los grados I y II. La mayoría de los pacientes con espondilolistesis de bajo grado mejora con tratamiento conservador y mantiene una funcionalidad satisfactoria a largo plazo.
La progresión del deslizamiento es infrecuente en adultos con espondilolistesis ístmica de bajo grado. En la forma degenerativa, la progresión tiende a ser lenta (1-2 mm por década) y se estabiliza con el agravamiento de la artrosis facetaria, que «traba» el segmento.
La cirugía de fusión (artrodesis) ofrece resultados consistentes en los casos que no responden al tratamiento conservador, con tasas de satisfacción del 70-85 %. En adolescentes con espondilólisis aguda, el tratamiento conservador con ortesis permite la cicatrización del defecto hasta en el 80 % de los casos cuando se inicia precozmente.
Mitos y hechos
Mito frente a hecho
La espondilolistesis significa que la vértebra va a «caerse» y producir parálisis.
La mayoría de las espondilolistesis son de bajo grado (I o II) y permanecen estables a lo largo de la vida. La progresión a grados graves es rara en adultos. La parálisis es un evento extremadamente infrecuente, incluso en grados elevados.
Quien tiene espondilolistesis no puede hacer ejercicio físico.
El ejercicio es la base del tratamiento conservador. El fortalecimiento del core, la natación y el ciclismo son seguros y beneficiosos. Solo los deportes con hiperextensión lumbar excesiva deben adaptarse o evitarse durante la fase sintomática.
La cirugía es inevitable para quien tiene espondilolistesis.
Entre el 70 y el 85 % de los pacientes con grados I y II responde bien al tratamiento conservador. La cirugía se reserva para grados elevados, inestabilidad significativa, déficit neurológico progresivo o fracaso del tratamiento conservador adecuado.
Si la radiografía muestra espondilolistesis, esa es la causa de mi dolor.
Muchos pacientes con espondilolistesis radiológica están completamente asintomáticos. La correlación clínico-radiológica es esencial — la listesis puede ser un hallazgo incidental y el dolor puede tener otro origen.
Cuándo buscar ayuda médica
Preguntas frecuentes sobre la espondilolistesis
La espondilolistesis es el deslizamiento de una vértebra sobre la inferior. Los dos tipos más frecuentes son: ístmica — causada por un defecto (fractura por estrés) en la pars interarticularis, frecuente en adolescentes y adultos jóvenes, predominante en el nivel L5-S1; y degenerativa — causada por artrosis facetaria e inestabilidad progresiva, más frecuente en mujeres mayores de 50 años en el nivel L4-L5. La clasificación de Meyerding gradúa el deslizamiento de I (0-25 %) a IV (75-100 %).
El diagnóstico se confirma con la radiografía lateral de la columna lumbar, que muestra el deslizamiento y permite la clasificación de Meyerding. La radiografía oblicua visualiza la pars interarticularis (imagen del «perro escocés» de La Chapelle). Las radiografías dinámicas en flexión y extensión evalúan la inestabilidad (una traslación superior a 4 mm es significativa). La resonancia magnética complementa la evaluación al mostrar la compresión neural y el estado de los discos y las facetarias.
No. La mayoría de los pacientes con grados I y II (hasta el 50 % de deslizamiento) responde bien al tratamiento conservador: ejercicios de estabilización lumbar, fortalecimiento del core, medicación y acupuntura. La cirugía está indicada en grados III-IV con inestabilidad, déficit neurológico progresivo, síndrome de cola de caballo o fracaso del tratamiento conservador adecuado tras 3-6 meses. En adolescentes con espondilólisis aguda, el uso de ortesis durante 3-6 meses permite la cicatrización en el 80 % de los casos.
La acupuntura actúa como tratamiento adyuvante en el control del dolor axial y radicular, en la reducción del espasmo de la musculatura paravertebral y en la facilitación del programa de ejercicios. La electroacupuntura en los puntos paravertebrales del segmento afectado produce analgesia endorfínica y relajación muscular. La láserterapia complementa con un efecto antiinflamatorio local. La combinación permite que el paciente progrese con mayor rapidez en el programa de estabilización, que es la base del tratamiento.
Los ejercicios de estabilización del core son la base del tratamiento: plancha, bird-dog (sin extensión excesiva), dead bug y la activación del transverso del abdomen son seguros y eficaces. Los ejercicios de flexión lumbar (rodillas al pecho) se toleran bien. La natación, el ciclismo y la marcha en terreno llano son actividades aeróbicas seguras. Debe evitarse la hiperextensión lumbar, los saltos con impacto axial y el levantamiento de peso con técnica inadecuada.
En adultos con espondilolistesis ístmica de bajo grado, la progresión es rara y suele ser inferior al 5 % por década. En la forma degenerativa, la progresión tiende a ser lenta y autolimitada, pues la propia artrosis facetaria «estabiliza» el segmento con el tiempo. En adolescentes en fase de crecimiento, el seguimiento radiográfico es más importante porque existe mayor riesgo de progresión. El fortalecimiento muscular regular es la mejor estrategia preventiva.
Se recomienda un ciclo inicial de 8 a 12 sesiones, realizadas 1-2 veces por semana. El beneficio principal es facilitar el programa de ejercicios: al controlar el dolor permite progresar antes en los ejercicios de estabilización. En pacientes con dolor crónico recurrente pueden indicarse sesiones de mantenimiento quincenales o mensuales. El médico acupunturista evalúa la respuesta individual y ajusta el plan según la evolución clínica.
Leia Também
Aprofunde seu conhecimento com artigos relacionados