El psoas mayor
El psoas mayor recibe metafóricamente el nombre de «músculo del alma» o «músculo del estrés» en la medicina somática; un recurso descriptivo, no una afirmación fisiopatológica estricta. Estas denominaciones reflejan una observación clínica: este músculo profundo es uno de los pocos que conecta directamente la columna vertebral con el fémur y está integrado en la cascada neurovegetativa, ya que participa en la respuesta refleja de flexión de la cadera asociada a la activación simpática en situaciones de estrés. Cuando el estrés crónico activa el sistema de lucha o huida, el psoas se recluta de forma refleja y prepara al organismo para correr.
Además de su conexión con el estrés, el psoas es el flexor de la cadera más potente del cuerpo y desempeña un papel fundamental en el mantenimiento de la postura erguida. Su hipertonía crónica —resultado de horas en sedestación, estrés emocional o sobrecarga atlética— acarrea consecuencias posturales en cascada: hiperlordosis lumbar aumentada, anteriorización de la pelvis, compresión de las articulaciones facetarias lumbares y, de forma invariable, lumbalgia crónica.
Posición única
Único músculo que conecta de forma directa la columna lumbar con el fémur al pasar por la pelvis anterior a la articulación de la cadera
Músculo del estrés
Participa en el patrón motor reflejo de flexión de la cadera durante la activación del sistema nervioso simpático en respuesta al estrés, aunque el mecanismo neurobiológico preciso es multisistémico y aún se comprende solo de forma parcial
Lumbalgia postural
Un psoas tenso genera hiperlordosis lumbar, compresión de las facetas y lumbalgia crónica con postura en flexión de la cadera
Anatomía y función
El psoas mayor tiene un origen extenso en los cuerpos vertebrales y discos intervertebrales de T12 a L5, además de las apófisis transversas de las vértebras lumbares. Desde sus puntos de origen, el músculo desciende de forma oblicua por la pelvis, pasa anterior a la articulación de la cadera (dentro de la vaina del psoas), se une al músculo ilíaco para formar el músculo iliopsoas y se inserta en el trocánter menor del fémur.
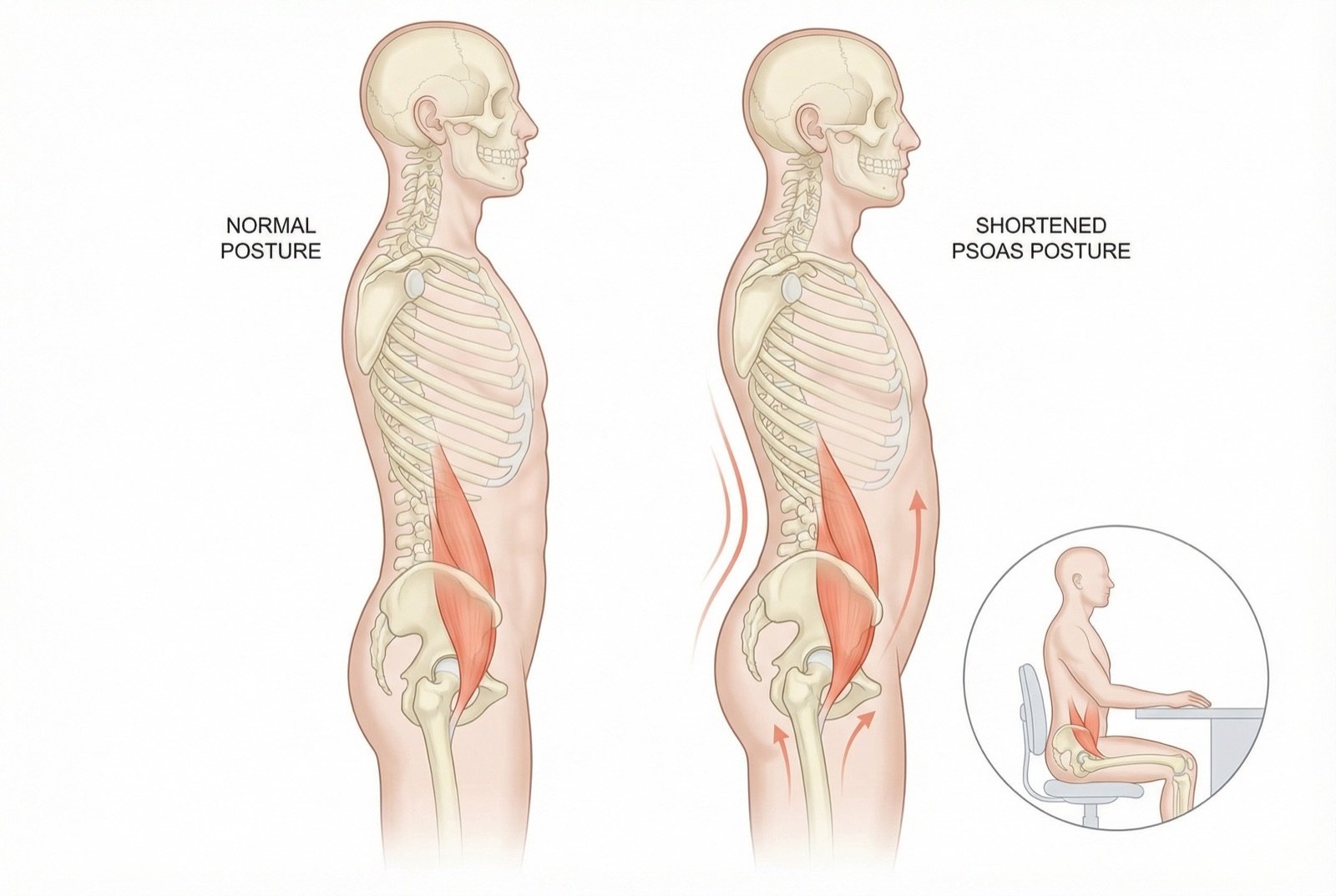
El paso del psoas anterior a la articulación de la cadera tiene una implicación biomecánica fundamental: cuando se acorta, el psoas tracciona la columna lumbar y la pelvis hacia delante y hacia abajo, lo que aumenta la lordosis lumbar e inclina anteriormente la pelvis. Esta postura característica —«postura del psoas tenso»— se identifica por la hiperlordosis lumbar aumentada y por la ligera flexión de cadera, que el paciente compensa con las rodillas levemente semiflexionadas o con extensión lumbar exagerada al ponerse de pie.

Puntos gatillo
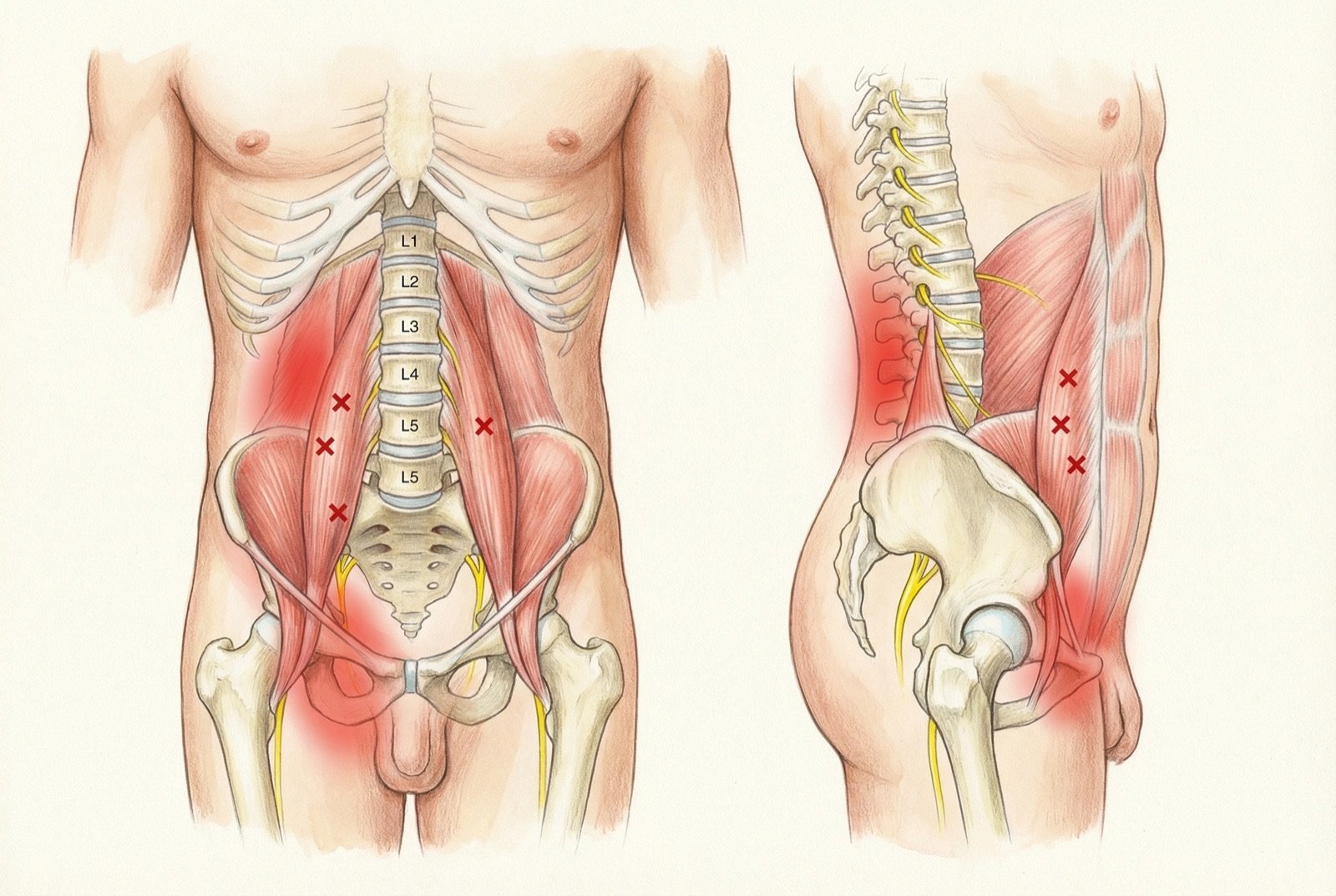
Los puntos gatillo del psoas mayor se localizan principalmente en el vientre muscular lateral al ombligo, a la altura de L2-L3. Por tratarse de un músculo profundo —situado detrás de los órganos abdominales—, su palpación requiere una técnica específica: presión profunda y gradual con los dedos, lateral al ombligo, con el paciente en decúbito supino y las rodillas flexionadas para relajar la musculatura abdominal superficial.
PUNTOS GATILLO DEL PSOAS MAYOR
| PUNTO | LOCALIZACIÓN | DOLOR REFERIDO | HALLAZGO POSTURAL |
|---|---|---|---|
| TrP1 (principal) | Lateral al ombligo, 2-3 cm, a la altura de L2-L3; palpación abdominal profunda | Región paravertebral lumbar ipsilateral, cara anterior del muslo | «Postura del psoas»: cadera en semiflexión, hiperlordosis lumbar |
| TrP2 (inserción) | Próximo al trocánter menor; región inguinal profunda | Ingle, cara anterior del muslo proximal | Dolor al levantarse de la silla o al subir escaleras |
El patrón de dolor referido del psoas mayor resulta clínicamente reconocible: dolor paravertebral lumbar ipsilateral que empeora al permanecer de pie durante períodos prolongados (el músculo tenso comprime de forma continua las facetas lumbares), alivia al sentarse (posición en la que el psoas se relaja, con la cadera en flexión) y empeora de nuevo al levantarse de la sedestación (contracción excéntrica del psoas acortado). Este patrón de «alivia al sentarse, empeora al levantarse» se interpreta con frecuencia como afección discal, pero puede tener un origen exclusivamente miofascial en el psoas.
Patrón de dolor referido y postura del psoas
El dolor referido del psoas mayor se concentra principalmente en la región paravertebral lumbar —a lo largo de la columna lumbar ipsilateral— y en la cara anterior del muslo proximal. Este patrón explica una presentación clínica muy frecuente: el paciente que refiere dolor lumbar que «parece de dentro» y que no alivia con las posiciones habituales de reposo, pero que mejora con claridad al sentarse con la cadera en flexión.
El concepto de «postura del psoas» resulta clínicamente útil: un paciente con psoas hipertónico bilateral presenta hiperlordosis lumbar aumentada, pelvis anteriorizada (en anteversión), caderas levemente semiflexionadas y, con frecuencia, rodillas en ligera hiperextensión compensatoria. Esta postura genera compresión crónica de las articulaciones facetarias lumbares, tensión en los ligamentos lumbares posteriores y, a largo plazo, alteraciones degenerativas aceleradas.
Causas, factores de riesgo y la conexión con el estrés
El psoas mayor se ve afectado por una combinación de factores mecánicos y neurovegetativos que lo vuelven particularmente vulnerable en la sociedad contemporánea: sedentarismo (mantenimiento en acortamiento durante horas en sedestación), sobrecarga atlética sin estiramiento adecuado y —de forma única entre todos los músculos— activación refleja por el sistema nervioso autónomo simpático en respuesta al estrés.
La conexión entre psoas y estrés merece profundización. El músculo psoas está inervado por el nervio femoral (L2-L4) y por ramos del plexo lumbar, pero también recibe inervación autónoma que lo conecta al sistema nervioso simpático. En situaciones de amenaza percibida, el sistema de lucha o huida activa al psoas como parte del reflejo de flexión —preparar el cuerpo para correr o encogerse—. En personas con ansiedad crónica o estrés persistente, este músculo permanece en estado de disposición de forma continua y contribuye al dolor lumbar de origen «inexplicable» que caracteriza a muchos pacientes con trastornos de ansiedad.
Diagnóstico
El diagnóstico de la disfunción del psoas combina la evaluación postural, las pruebas de longitud muscular y la palpación abdominal profunda. Es importante excluir causas abdominales de dolor (afección renal, aneurisma de aorta, neoplasia retroperitoneal) antes de atribuir el dolor a causas miofasciales del psoas, sobre todo en pacientes mayores de 50 años o con signos de alarma.
🏥Evaluación clínica del psoas mayor
- 1.Test de Thomas: acortamiento del iliopsoas; el paciente se acuesta al borde de la camilla y abraza una rodilla al pecho; el otro miembro debe caer paralelo a la camilla. La flexión residual de la cadera indica acortamiento del psoas
- 2.Palpación abdominal profunda: presión gradual 2-3 cm lateral al ombligo a la altura de L2-L3, con el paciente en decúbito supino y las rodillas flexionadas. Sensibilidad y reproducción del dolor lumbar
- 3.Evaluación postural: hiperlordosis lumbar, anteversión pélvica, ligera flexión de cadera al ponerse de pie
- 4.Test de Ober modificado: para excluir el acortamiento asociado del tensor de la fascia lata
- 5.Evaluación de fuerza: debilidad en la flexión activa de la cadera contra resistencia (puede estar presente)
- 6.Exclusión de causa abdominal/retroperitoneal: palpación del abdomen, ausencia de signos de alarma
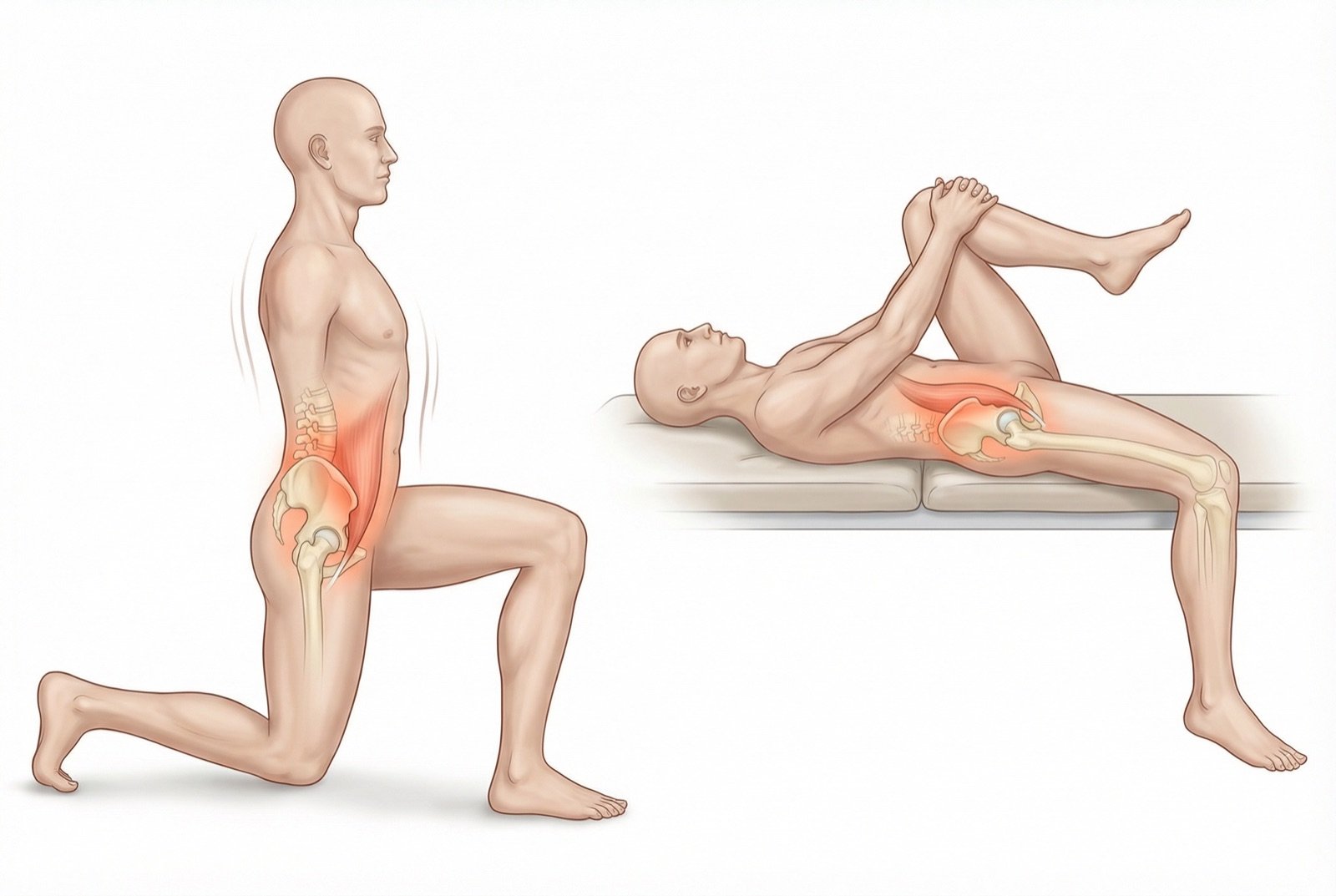
El test de Thomas es la prueba funcional más importante para el psoas. En su versión modificada para evaluación clínica: el paciente se sienta al borde de la camilla, se acuesta hacia atrás mientras abraza una rodilla al pecho (columna lumbar nivelada con la camilla). A continuación se libera el miembro inferior a evaluar. Si el miembro inferior no queda paralelo a la camilla —y permanece elevado (muslo en flexión)— hay acortamiento del iliopsoas. El ángulo de flexión residual cuantifica el grado de acortamiento.
Diagnóstico diferencial
El dolor lumbar con componente del psoas tiene un diagnóstico diferencial amplio que incluye desde causas musculoesqueléticas frecuentes hasta afecciones abdominales que exigen una investigación urgente. La localización retroperitoneal del psoas obliga a excluir causas abdominales en cualquier evaluación.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Radiculopatía lumbar L2-L3
- Dolor irradiado a la cara anterior del muslo en el dermatoma L2-L3
- Reflejo rotuliano reducido
- Debilidad del cuádriceps
Pruebas diagnósticas
- RM lumbar
- ENMG
Tendinopatía del iliopsoas
- Dolor en la ingle al caminar y subir escaleras
- Crepitación al flexionar la cadera (cadera que «cruje»)
- Deportistas jóvenes
Pruebas diagnósticas
- Ecografía del tendón iliopsoas
- RM de cadera
Bursitis del iliopsoas
- Dolor en la ingle anterior
- Colección líquida en la ecografía
- Empeora con la flexión activa de la cadera
Pruebas diagnósticas
- Ecografía
- RM de cadera
Afección abdominal (signo de alarma)
- Dolor lumbar con fiebre, pérdida de peso o masa palpable
- Signo del psoas positivo (apendicitis o absceso)
- No mejora con la posición
Pruebas diagnósticas
- TC abdominal
- Ecografía abdominal
- Pruebas de laboratorio
Compresión del nervio femoral
- Dolor y parestesias en la cara anterior del muslo
- Signo de Tinel en la ingle
- Debilidad progresiva del cuádriceps
Pruebas diagnósticas
- ENMG del nervio femoral
- RM del plexo lumbar
Psoas frente a radiculopatía lumbar L2-L3
La radiculopatía L2-L3 —compresión de las raíces nerviosas que originan el nervio femoral— refiere dolor por la cara anterior del muslo en un dermatoma claro, con posible reducción del reflejo rotuliano y debilidad del cuádriceps. El síndrome miofascial del psoas también refiere dolor a la cara anterior del muslo proximal, pero sin déficits neurológicos, sin alteración del reflejo rotuliano y sin debilidad progresiva del cuádriceps. La RM lumbar distingue ambas afecciones: muestra hernia discal L2-L3 o L3-L4 en la radiculopatía y resulta normal en el síndrome miofascial.
La hipertonía del psoas puede coexistir con la radiculopatía lumbar: la raíz nerviosa comprimida puede activar PGM en el músculo inervado por ella. En este caso, el tratamiento debe abordar tanto la causa radicular (infiltración epidural, tratamiento conservador o quirúrgico según indicación) como los PGM musculares secundarios.
Signo de alarma: afección abdominal y retroperitoneal
Por la localización retroperitoneal del psoas, cualquier dolor lumbar atribuido a este músculo debe evaluarse con atención para excluir causas abdominales. El signo del psoas —dolor a la hiperextensión pasiva de la cadera en decúbito lateral o a la flexión activa de la cadera contra resistencia— puede ser positivo tanto en el síndrome miofascial como en afecciones abdominales inflamatorias adyacentes al psoas (apendicitis retrocecal, absceso del psoas, enfermedad de Crohn, adenopatías). Signos de alarma que exigen investigación abdominal inmediata: fiebre, pérdida de peso, sudoración nocturna, dolor que no alivia en ninguna posición, masa abdominal palpable, alteración del ritmo intestinal o urinario.
El aneurisma de aorta abdominal también puede manifestarse como dolor lumbar y debe excluirse en hombres mayores de 60 años con factores de riesgo cardiovascular que presentan dolor lumbar nuevo o de características atípicas. La ecografía abdominal es la prueba inicial de cribado para esta afección potencialmente mortal.
Tendinopatía y bursitis del iliopsoas: el diferencial en la ingle
La tendinopatía y la bursitis del iliopsoas son causas de dolor en la ingle anterior que se solapan con el síndrome miofascial del psoas. La tendinopatía se caracteriza por dolor a lo largo del tendón iliopsoas en la región inguinal, con crepitación o chasquidos («cadera que cruje») al flexionar la cadera, causados por el deslizamiento del tendón sobre la eminencia iliopubiana. La bursitis del iliopsoas genera una colección líquida visible en la ecografía entre el tendón y la cápsula articular de la cadera, con dolor en la flexión activa resistida. Ambas afecciones son más frecuentes en deportistas y bailarines. La ecografía de cadera y del tendón iliopsoas es la prueba de primera elección para la diferenciación.
Tratamientos
El tratamiento del psoas mayor es multidimensional: debe abordar a la vez los componentes mecánicos (acortamiento, sobrecarga), posturales (corrección de la hiperlordosis y la anteversión pélvica) y, cuando resulte relevante, el componente neurovegetativo (manejo del estrés y la ansiedad). Tratar solo un aspecto sin los demás conduce a una mejoría parcial y a recidivas frecuentes.
Técnicas de inhibición neuromuscular del psoas: presión isquémica en los TrP abdominales, acupuntura médica. Estiramientos suaves del iliopsoas (posición de caballero avanzada). Evitar ejercicios que fortalezcan el psoas sin estiramiento (leg raises, sit-ups).
Programa de estiramientos del iliopsoas (posición de caballero, zancadas profundas). Fortalecimiento de los glúteos y los extensores de la cadera para contrarrestar al psoas. Corrección de la postura en sedestación. Acupuntura 1-2 veces por semana.
Técnicas de relajación y respiración diafragmática. Evaluación y tratamiento de los trastornos de ansiedad si están presentes. Higiene del sueño; posición nocturna que no mantenga la cadera en flexión. Ejercicios de conciencia corporal.
Programa domiciliario de estiramientos diarios del iliopsoas. Fortalecimiento continuado de los glúteos. Gestión del estrés como estilo de vida. Sesiones de acupuntura de mantenimiento mensuales si se precisan.
Acupuntura y punción seca
La acupuntura médica para el psoas utiliza principalmente un abordaje abdominal anterior y accede al músculo a través del abdomen inferomedial y la región inguinal. Los puntos SP12 y SP13 —situados próximos al canal inguinal— son los puntos de acupuntura que se solapan de forma más directa con el trayecto del psoas y del iliopsoas. Además, los puntos del meridiano del Estómago (ST27-28) permiten un abordaje abdominal de los PGM del psoas a la altura de L2-L3.
La punción de la región inguinal (SP12, SP13) exige precisión anatómica rigurosa. La arteria y la vena femorales discurren inmediatamente mediales al SP12. El médico debe palpar el pulso femoral antes de la punción y mantener la aguja siempre lateral a la pulsación. La punción lateral oblicua —nunca perpendicular profunda— constituye el patrón seguro para esta región.
Mito frente a hecho
La lumbalgia crónica siempre tiene una causa estructural en la columna.
Una proporción significativa de las lumbalgias crónicas —en especial aquellas sin correlación con los hallazgos de imagen o con discrepancia entre el dolor y las alteraciones radiológicas— presenta un componente miofascial del psoas como causa principal o agravante. El acortamiento del psoas con hiperlordosis lumbar consecuente es una causa biomecánica de dolor, incluso en ausencia de hernia discal o estenosis.
Los ejercicios abdominales (sit-ups, leg raises) fortalecen y ayudan al psoas.
Los sit-ups y leg raises reclutan intensamente al psoas y, en personas con un psoas ya hipertónico y acortado, pueden agravar la lumbalgia y el acortamiento. Para personas con disfunción del psoas, conviene priorizar el fortalecimiento de los antagonistas (glúteos, extensores de la cadera) y los estiramientos del iliopsoas antes de introducir ejercicios de fortalecimiento del psoas.
Pronóstico
El pronóstico de la disfunción del psoas mayor es favorable a largo plazo, pero suele requerir más tiempo que otros síndromes miofasciales: típicamente 10-15 sesiones de acupuntura médica para casos crónicos, con mejoría gradual y progresiva. La respuesta al tratamiento es más lenta que en músculos superficiales por la profundidad del psoas y por la necesidad de cambios posturales y conductuales concomitantes.
El factor pronóstico más importante es el manejo del estrés. Los pacientes que abordan de forma activa el componente ansioso-estresor —ya sea mediante técnicas de relajación, ejercicio físico regular o psicoterapia cuando esté indicada— presentan una mejoría mucho más sostenida que aquellos que reciben solo tratamiento físico. Al psoas se le llama metafóricamente el músculo donde el estrés «se guarda en el cuerpo» —un recurso descriptivo, no una afirmación fisiopatológica estricta— y liberarlo sin abordar su origen neurovegetativo tiende a producir solo una solución temporal.
Cuándo consultar a un médico
Preguntas frecuentes
Psoas mayor: dudas frecuentes
El apodo refleja su conexión con el sistema nervioso autónomo y con la respuesta al estrés; es una metáfora clínica de la medicina somática, no una afirmación fisiopatológica estricta. El psoas se recluta de forma refleja en situaciones de amenaza (lucha o huida) y en muchas tradiciones somáticas se considera el lugar donde el cuerpo «almacena» el miedo y la tensión crónica. Desde el punto de vista neurofisiológico, su participación en el patrón motor reflejo de flexión de la cadera en situaciones de estrés y ansiedad sostiene en parte este concepto clínico, aunque los mecanismos neurobiológicos exactos aún se investigan.
Características que sugieren un componente del psoas: dolor lumbar que empeora al permanecer de pie durante períodos prolongados y alivia al sentarse con la cadera flexionada, postura con ligera flexión de cadera al ponerse de pie, test de Thomas positivo (flexión de cadera residual al acostarse al borde de la camilla con la otra rodilla abrazada), sensibilidad a la palpación abdominal profunda lateral al ombligo y empeoramiento claro del dolor en períodos de estrés intenso. El diagnóstico definitivo lo realiza el médico.
Sí, de forma significativa. Permanecer sentado mantiene al psoas en acortamiento progresivo. Con 8-10 horas sentado a diario, a lo largo de meses y años el músculo se adapta a la longitud acortada. Para mitigar este efecto: pausas cada 30-45 minutos con una caminata corta, uso de una silla que permita una posición erguida sin apoyo (postura activa) y practicar el estiramiento del iliopsoas todos los días al final de la jornada. Las mesas de trabajo de pie (standing desks) con alternancia de posición también resultan beneficiosas.
Los estudios epidemiológicos demuestran correlación entre estrés psicológico, ansiedad y lumbalgia crónica. La evaluación electromiográfica específica del psoas es técnicamente difícil (músculo profundo, requiere EMG con aguja), lo que limita las conclusiones sobre su tono en reposo en pacientes con ansiedad. El mecanismo propuesto implica al sistema nervioso autónomo simpático: el psoas es uno de los músculos reclutados en la respuesta de lucha o huida y, en personas con ansiedad crónica, puede permanecer parcialmente contraído de forma persistente.
Una versión simplificada puede autoaplicarse como cribado, pero la interpretación precisa requiere evaluación médica. Siéntese al borde de una cama alta o mesa firme. Acuéstese hacia atrás abrazando una rodilla al pecho. Si la pierna libre no descansa sobre la superficie —y queda elevada con la cadera en flexión— sugiere acortamiento del iliopsoas. Cuanto mayor sea el ángulo de flexión residual, mayor será el acortamiento. Cualquier duda debe aclararse con el médico.
Pueden agravarlo, sobre todo en personas con un psoas ya hipertónico y lumbalgia asociada. Los sit-ups tradicionales reclutan intensamente al iliopsoas para ejecutar la flexión del tronco. Para personas con disfunción del psoas, resulta más seguro iniciar el fortalecimiento del core con ejercicios que no lo recluten —como la plancha (plank), los ejercicios de Pilates con pelvis neutra y el fortalecimiento de los glúteos—. Una vez liberado el psoas y estabilizada la lumbalgia, pueden reintroducirse de forma gradual ejercicios funcionales más completos.
Sí. La posición de decúbito supino con las rodillas apoyadas sobre una almohada o cojín bajo (semiflexionadas a 30-45°) mantiene al psoas en una longitud próxima a la neutra durante el sueño y evita el acortamiento nocturno. Resulta especialmente útil para personas con lumbalgia crónica por psoas tenso. De forma alternativa, dormir de lado con una almohada entre las rodillas también mantiene la cadera en posición neutra. Evitar la posición fetal (cadera muy flexionada) es importante para no perpetuar el acortamiento.
Sí. El TrP2 del psoas, situado próximo a la inserción en el trocánter menor, puede generar dolor en la ingle y en la cara anterior del muslo proximal. Además, la bursitis del iliopsoas —inflamación de la bolsa serosa entre el tendón iliopsoas y la cápsula articular de la cadera— es una causa frecuente de dolor inguinal en deportistas, sobre todo corredores y bailarines. La ecografía de cadera diferencia la tendinopatía, la bursitis y los puntos gatillo musculares.
El psoas requiere típicamente 10-15 sesiones para la resolución de los casos crónicos, con una frecuencia inicial de 1-2 por semana. La respuesta es más gradual que en músculos superficiales, pero progresiva y sostenida cuando se abordan los factores perpetuadores. Muchos pacientes perciben mejoría postural y reducción de la lumbalgia tras 4-6 sesiones, con resolución más completa a lo largo del protocolo total.
Sí, varias posturas del yoga son excelentes para el psoas. Las más eficaces son: Anjaneyasana (postura del caballero bajo: zancada con la rodilla en el suelo), Virabhadrasana I (postura del guerrero I: zancada con los brazos elevados) y Kapotasana (postura de la paloma). Además del estiramiento, el yoga trabaja la conciencia corporal y el estado de presencia que contrarrestan la hiperactivación del psoas por el estrés. Las clases con énfasis en la apertura de la cadera y la relajación del psoas resultan especialmente beneficiosas.
Leia Também
Aprofunde seu conhecimento com artigos relacionados