¿Qué es la Psoriasis?
La psoriasis es una enfermedad inflamatoria crónica, inmunomediada, que afecta primariamente la piel y las articulaciones. Se caracteriza por placas eritematosas (enrojecidas) bien delimitadas, cubiertas por escamas plateadas, resultado de la proliferación epidérmica acelerada y la inflamación crónica.
La psoriasis es reconocida actualmente como una enfermedad sistémica, no solo cutánea. Está asociada con un mayor riesgo de enfermedad cardiovascular, síndrome metabólico, diabetes tipo 2, depresión y artritis psoriásica. Esta comprensión cambió radicalmente el abordaje terapéutico.
Afecta al 2 - 3 % de la población mundial, sin predilección por sexo. Presenta dos picos de incidencia: entre los 15 y los 25 años (tipo I, más grave, asociado a HLA-Cw6) y entre los 50 y los 60 años (tipo II). El impacto psicosocial es profundo, con tasas de depresión e ideación suicida significativamente superiores a las de la población general.
Enfermedad Inmunomediada
Los linfocitos T y el eje IL23/IL17 son los protagonistas. No es una enfermedad alérgica ni contagiosa.
Enfermedad Sistémica
Riesgo cardiovascular aumentado, síndrome metabólico, artritis psoriásica en el 30 % de los pacientes e impacto psicológico significativo.
Proliferación Epidérmica
El ciclo de renovación de la piel cae de 28 a 3 - 5 días, lo que provoca la acumulación de queratinocitos inmaduros: las escamas características.
Fisiopatología
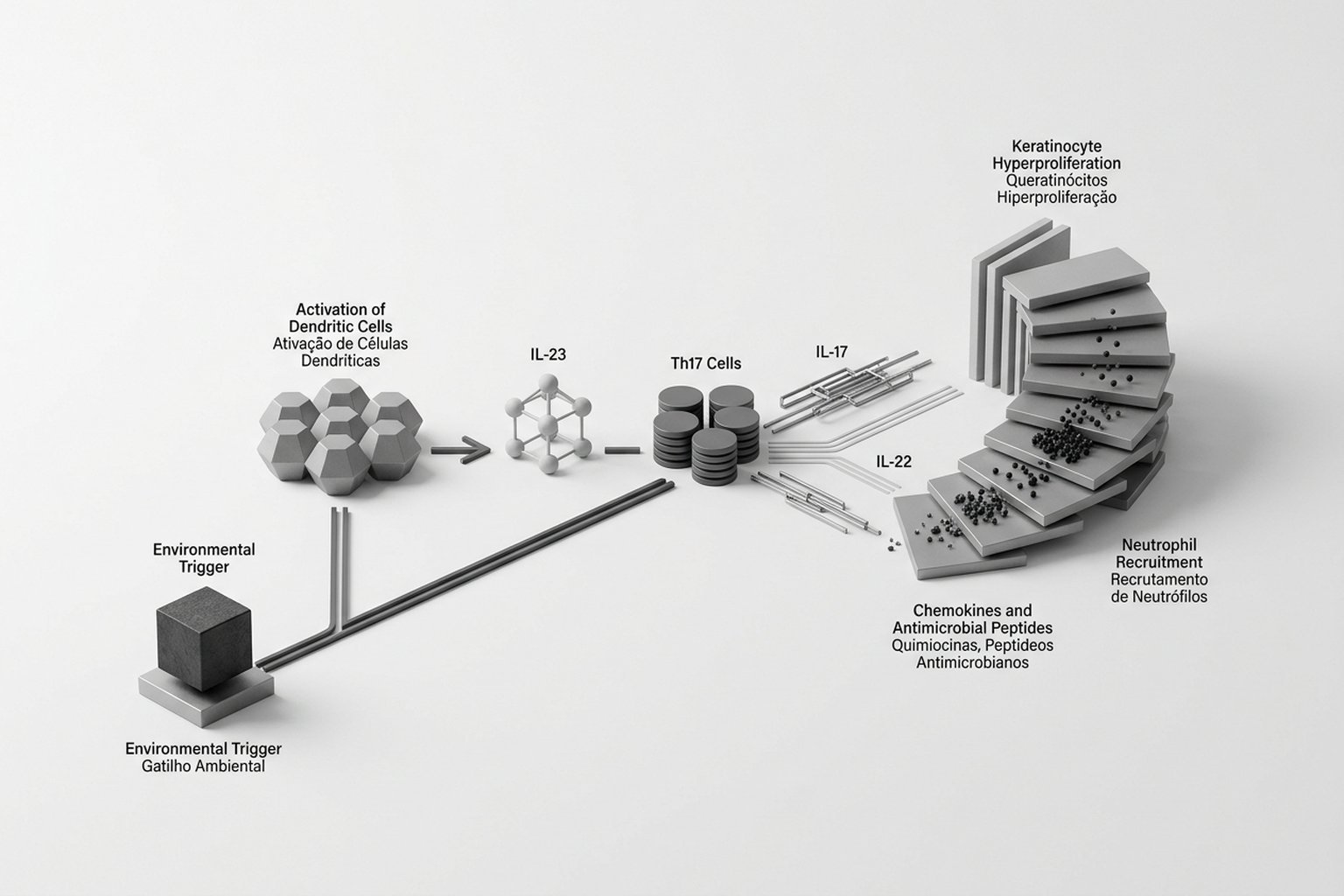
La psoriasis está dirigida por el eje IL-23/IL-17. Las células dendríticas activadas producen IL-23, que estimula a los linfocitos Th17 a secretar IL-17A, IL-17F e IL-22. La IL-17 induce en los queratinocitos la producción de quimiocinas, péptidos antimicrobianos y citocinas proinflamatorias, creando un ciclo de retroalimentación.
La IL-22 estimula la hiperproliferación de los queratinocitos e inhibe su diferenciación terminal. El resultado es el engrosamiento epidérmico (acantosis) y la paraqueratosis (queratinocitos nucleados en la superficie) que forman las escamas. El TNF-α amplifica la inflamación y promueve la angiogénesis: los vasos dilatados y tortuosos de la dermis papilar provocan el eritema.
La predisposición genética es fuerte: concordancia del 70 % en gemelos idénticos. El principal gen de susceptibilidad es el HLA-Cw6 (cromosoma 6p), asociado con el tipo I de inicio precoz. Factores ambientales como infecciones estreptocócicas, estrés, tabaquismo, alcohol y medicamentos (litio, betabloqueantes) pueden desencadenar o exacerbar la enfermedad.
Síntomas
La forma más común es la psoriasis en placas (vulgar), que representa entre el 80 % y el 90 % de los casos. Las placas son bien delimitadas, eritematosas, con escamas plateadas adherentes. Se localizan preferentemente en cuero cabelludo, codos, rodillas, región lumbar y uñas.
🔍Manifestaciones de la Psoriasis
Placas enrojecidas, bien delimitadas, cubiertas por escamas plateadas. Al retirar las escamas, aparecen puntos de sangrado (signo de Auspitz).
Picor presente en el 60 - 90 % de los pacientes. Puede ser leve o intenso. Dolor y ardor en las fisuras de las placas.
Depresiones puntiformes (pitting), onicólisis (despegamiento), hiperqueratosis subungueal, manchas «en gota de aceite». Presente en el 50 % de los pacientes con psoriasis cutánea.
Placas gruesas con descamación intensa, que pueden sobrepasar la línea de implantación capilar. Presente en el 50 - 80 % de los pacientes.
Dolor, edema y rigidez articular. Puede afectar articulaciones periféricas o la columna (espondilitis). Se recomienda el cribado activo.
Aparición de lesiones en zonas de traumatismo cutáneo (cicatrices, escoriaciones, quemaduras solares). Importante para la orientación al paciente.
FORMAS CLÍNICAS DE LA PSORIASIS
| FORMA | CARACTERÍSTICAS | FRECUENCIA |
|---|---|---|
| En placas (vulgar) | Placas eritematodescamativas crónicas en superficies extensoras, cuero cabelludo, lumbar | 80-90% |
| Gutata | Pápulas pequeñas diseminadas, frecuentemente posteriores a infección estreptocócica | 2-10% |
| Inversa | Eritema liso sin escamas en los pliegues (axilas, ingles, submamario) | 3-7% |
| Pustulosa | Pústulas estériles sobre base eritematosa; puede ser localizada (palmoplantar) o generalizada | 1-3% |
| Eritrodérmica | Eritema generalizado (>90 % de la superficie corporal). Urgencia dermatológica | <1% |
Diagnóstico
El diagnóstico es clínico en la gran mayoría de los casos. La biopsia cutánea se reserva para presentaciones atípicas. La evaluación debe incluir la determinación de la gravedad (PASI, BSA, DLQI), el cribado de artritis psoriásica y la valoración de comorbilidades metabólicas y cardiovasculares.
El PASI (Psoriasis Area and Severity Index) evalúa la extensión y la gravedad de las placas en cuatro regiones corporales. El DLQI (Dermatology Life Quality Index) mide el impacto en la calidad de vida. La combinación PASI ≥ 10 o BSA ≥ 10 o DLQI ≥ 10 define la enfermedad moderada a grave, con indicación de terapia sistémica.
Diagnóstico Diferencial
La psoriasis se reconoce por sus placas eritematosas con escama plateada, pero puede confundirse con otras dermatosis inflamatorias, especialmente en las formas atípicas o en localizaciones especiales como el cuero cabelludo y las uñas.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Dermatitis Seborreica
- Cuero cabelludo y cara
- Escama amarillenta y grasa
- Sin placas gruesas
Liquen Plano
- Pápulas violáceas
- Estrías de Wickham
- Mucosa oral
Pruebas diagnósticas
- Biopsia
Psoriasis Gutata
- Lesiones en gota tras infección estreptocócica
- Jóvenes
- Inicio súbito
Rosácea
- Cara central
- Eritema sin placas
- Sin escama plateada
Liquen Plano: Cuándo la Biopsia Decide
El liquen plano es una enfermedad inflamatoria mediada por linfocitos T que afecta la piel, las mucosas y las uñas. Las pápulas violáceas poligonales con estrías blancas reticuladas (estrías de Wickham) en la superficie y la afectación de la mucosa oral (patrón reticular blanco) son altamente características. Sin embargo, el liquen plano hipertrófico en los miembros inferiores puede simular una psoriasis en placas gruesas.
La biopsia con histología es definitiva: el infiltrado linfocítico en banda en la unión dermoepidérmica con degeneración de la capa basal (degeneración vacuolar) es el patrón del liquen plano, y se diferencia de la acantosis con paraqueratosis y los microabscesos de Munro de la psoriasis. El tratamiento del liquen plano, especialmente la forma erosiva oral, requiere corticosteroides tópicos potentes o sistémicos.
Dermatitis Seborreica vs. Psoriasis del Cuero Cabelludo
La distinción entre la dermatitis seborreica y la psoriasis del cuero cabelludo es uno de los desafíos diagnósticos más frecuentes en dermatología. En la dermatitis seborreica, la escama es amarillenta y grasa, con eritema difuso y sin bordes bien delimitados; el cuero cabelludo es la localización preferente, junto con las cejas, las narinas y el surco nasogeniano. En la psoriasis, las placas tienen bordes nítidos, escama plateada y frecuentemente sobrepasan la línea de implantación capilar.
La «sebopsoriasis», superposición de dermatitis seborreica y psoriasis, es una entidad reconocida, especialmente en personas con predisposición genética a la psoriasis. El tratamiento de la sebopsoriasis combina antifúngicos (para el componente Malassezia) con corticosteroides tópicos y, eventualmente, análogos de la vitamina D.
Psoriasis Gutata: Desencadenante Infeccioso y Evolución
La psoriasis gutata se desencadena por infecciones estreptocócicas de garganta (faringoamigdalitis) en personas genéticamente susceptibles, típicamente niños y adultos jóvenes. Se manifiesta con una erupción aguda de múltiples pápulas y pequeñas placas eritematoescamosas («en gota») en el tronco y las extremidades, 2 a 3 semanas después de la infección. Es frecuentemente la forma de presentación inicial de la psoriasis.
En la mayoría de los casos, la psoriasis gutata se resuelve espontáneamente en 2 a 3 meses. El tratamiento de la infección estreptocócica con antibióticos puede acelerar la resolución. Una parte de los pacientes evoluciona hacia psoriasis en placas crónica. La fototerapia UVB es altamente eficaz en los casos persistentes.
Tratamiento
El tratamiento es escalonado según la gravedad. Terapias tópicas para las formas leves, fototerapia para las formas moderadas, y terapias sistémicas (biológicos y moléculas pequeñas) para las formas moderadas a graves. Los biológicos anti-IL-17 y anti-IL-23 representan el mayor avance, con tasas de PASI 90 - 100 sin precedentes.
Corticosteroides tópicos (base del tratamiento tópico), análogos de la vitamina D (calcipotriol), combinación corticoide + calcipotriol (más eficaz). Inhibidores de la calcineurina para cara y pliegues. Emolientes siempre.
Fototerapia UVB de banda estrecha: induce apoptosis de linfocitos T patógenos e inmunomodulación. Eficaz en el 60 - 70 % de los pacientes. PUVA (psoraleno + UVA) como alternativa en placas gruesas.
Metotrexato: estándar desde hace décadas, eficaz también en la artritis psoriásica. Ciclosporina: acción rápida, uso limitado a 1-2 años. Acitretina: para psoriasis pustulosa y palmoplantar.
Anti-TNF (adalimumab, infliximab). Anti-IL-17 (secukinumab, ixekizumab): PASI 90 en el 60 - 70 %. Anti-IL-23 (guselkumab, risankizumab): PASI 90 en el 70 - 85 %, posología cómoda. Inhibidores de JAK/TYK2 (deucravacitinib): vía oral.
Acupuntura como Tratamiento
La acupuntura ha sido estudiada en la psoriasis con foco en sus efectos inmunomoduladores, particularmente en la modulación de la respuesta Th17 y en la reducción de citocinas proinflamatorias como TNF-α e IL-17. Estudios experimentales demuestran que la acupuntura puede reducir la proliferación de queratinocitos y la angiogénesis dérmica en modelos animales.
Los mecanismos hipotetizados —aún sin validación clínica robusta en psoriasis humana— incluyen una posible modulación del eje hipotálamo-hipófisis-suprarrenal, reducción del estrés oxidativo cutáneo, efectos en la microcirculación local y modulación neuroendocrina del estrés (factor desencadenante reconocido de las crisis).
En la práctica clínica, la acupuntura se considera una terapia complementaria, con beneficio potencial en el control del prurito, la reducción del estrés y la mejora de la calidad de vida. No sustituye las terapias dermatológicas convencionales o biológicas en las formas moderadas a graves.
Pronóstico
La psoriasis es una enfermedad crónica sin cura, pero con un control excelente en la era de los biológicos. Las formas leves responden bien a las terapias tópicas. Las formas moderadas a graves, antes de difícil control, ahora pueden alcanzar piel limpia o casi limpia con biológicos.
El principal riesgo a largo plazo es cardiovascular. Las personas con psoriasis grave tienen un riesgo de infarto 3 veces mayor y una expectativa de vida 5 años menor que la población general. El control adecuado de la inflamación sistémica con biológicos puede reducir ese riesgo cardiovascular, además de mejorar la piel.
Mitos y Hechos
Mito frente a hecho
La psoriasis es contagiosa.
La psoriasis no es contagiosa de ninguna manera. Es una enfermedad autoinmune/inmunomediada con base genética. No puede transmitirse por el tacto, los besos, las relaciones sexuales o cualquier otra forma de contacto.
Mito frente a hecho
La psoriasis es solo una enfermedad de la piel.
La psoriasis es una enfermedad inflamatoria sistémica. Además de la piel, puede afectar las articulaciones (artritis psoriásica en el 30 %) y se asocia con un mayor riesgo cardiovascular, diabetes tipo 2, depresión y síndrome metabólico.
Mito frente a hecho
El sol siempre mejora la psoriasis.
La exposición solar moderada puede mejorar las lesiones por la acción del UVB, pero la quemadura solar puede provocar el efecto Köbner (empeoramiento de las lesiones). La exposición debe ser gradual y controlada, nunca excesiva.
Cuándo Buscar Ayuda
Preguntas Frecuentes
Preguntas Frecuentes
No. La psoriasis es una enfermedad autoinmune genética, completamente no contagiosa. No se transmite por contacto físico, por compartir objetos, por el agua ni por ninguna otra vía. Los familiares tienen un riesgo aumentado únicamente por compartir genes de susceptibilidad, no por contagio.
No existe cura para la psoriasis, pero los tratamientos modernos —especialmente los biológicos— permiten una remisión completa prolongada en la mayoría de las personas con enfermedad moderada a grave. Muchos pacientes alcanzan «piel limpia» (PASI 100) con biológicos anti-IL-17 o anti-IL-23, manteniendo la remisión durante años de tratamiento continuado.
Los desencadenantes más comunes incluyen: estrés emocional (el más frecuente), infecciones estreptocócicas (especialmente para la psoriasis gutata), traumatismos físicos (fenómeno de Köbner), medicamentos (betabloqueantes, litio, AINE, antimaláricos), consumo de alcohol, tabaquismo y variaciones hormonales. Identificar y evitar los desencadenantes individuales es parte esencial del tratamiento.
Sí. La psoriasis es una enfermedad sistémica asociada con comorbilidades importantes: artritis psoriásica (en el 20 - 30 % de los pacientes), síndrome metabólico, diabetes tipo 2, enfermedad cardiovascular, enfermedad inflamatoria intestinal, depresión y ansiedad. Se recomienda el cribado activo de estas comorbilidades en todas las personas con psoriasis.
Estudios clínicos preliminares sugieren que la acupuntura, como terapia complementaria, puede contribuir a la reducción del prurito, al manejo del estrés y a la mejora de la calidad de vida en algunos pacientes. Los hallazgos sobre la reducción del PASI son heterogéneos y la evidencia actual no respalda el uso de la acupuntura como sustituto de las terapias convencionales (tópicos, fototerapia, sistémicos convencionales y biológicos). Los mecanismos sobre inmunomodulación (IL-17, IL-23, TNF-α) son hipotéticos, derivados en parte de modelos experimentales. El dermatólogo y el médico acupunturista evalúan conjuntamente la idoneidad en cada caso.
Los biológicos aprobados para psoriasis (anti-IL-17: secukinumab, ixekizumab, bimekizumab; anti-IL-23: risankizumab, guselkumab, tildrakizumab; anti-TNF: adalimumab) tienen un excelente perfil de seguridad con décadas de datos. Requieren cribado de tuberculosis latente, hepatitis y otras pruebas antes del inicio. Están contraindicados en infecciones activas graves. El seguimiento regular con el dermatólogo es esencial.
La artritis psoriásica debe sospecharse en personas con psoriasis que presentan: dolor y rigidez en las articulaciones (especialmente matutina), dactilitis (dedo «en salchicha»), entesitis (dolor en los tendones, especialmente en el calcáneo), dolor lumbar inflamatorio (empeora con el reposo, mejora con el ejercicio) y alteraciones ungueales extensas. El diagnóstico precoz es crucial para prevenir el daño articular permanente.
La evidencia sugiere que la dieta mediterránea (rica en omega-3, frutas, verduras y aceite de oliva) puede reducir la inflamación sistémica y complementar el tratamiento. La obesidad es un factor de riesgo reconocido para psoriasis más grave y empeora la respuesta a los biológicos. El alcohol empeora la psoriasis e interfiere con medicamentos hepatotóxicos como el metotrexato. La pérdida de peso en personas con obesidad mejora significativamente la respuesta terapéutica.
La psoriasis pediátrica —que representa el 30 % de los casos— se trata con corticosteroides tópicos de potencia adecuada, análogos de la vitamina D tópicos y, para la enfermedad moderada a grave, fototerapia UVB. Varios biológicos (secukinumab, etanercept, adalimumab) ya tienen aprobación pediátrica. El impacto psicológico en la escuela y en las relaciones sociales debe evaluarse y tratarse activamente.
La psoriasis ungueal —con pitting, onicólisis, mancha de aceite e hiperqueratosis subungueal— es la manifestación más difícil de tratar. Los corticosteroides y los análogos de la vitamina D intralesionales (inyectados en la matriz ungueal) tienen una eficacia moderada. Los biológicos sistémicos, especialmente anti-IL-17, son los más eficaces para la psoriasis ungueal grave. La presencia de onicólisis grave es un factor de riesgo para artritis psoriásica.
Leia Também
Aprofunde seu conhecimento com artigos relacionados