Você já sentiu uma dor muscular persistente, localizada, que parece não ir embora com analgésicos comuns? Uma dor que irradia para outras partes do corpo e vem acompanhada de rigidez e cansaço? Você pode estar sofrendo da Síndrome da Dor Miofascial (SDM). Embora comum, essa condição é frequentemente mal compreendida e subdiagnosticada, levando a tratamentos ineficazes e frustração. Para lançar luz sobre este problema, a Associação Chinesa para o Estudo da Dor reuniu um grupo de especialistas para criar um guia detalhado sobre o diagnóstico e tratamento da SDM, publicado no World Journal of Clinical Cases.
Este consenso de especialistas visa padronizar a abordagem médica da SDM, oferecendo uma ferramenta valiosa para médicos de diversas áreas. O documento explora desde a definição e as causas da síndrome até suas manifestações clínicas e as mais modernas opções de tratamento, com o objetivo de melhorar a qualidade de vida de milhões de pessoas que convivem com essa dor crônica.
O Que Causa a Síndrome da Dor Miofascial?
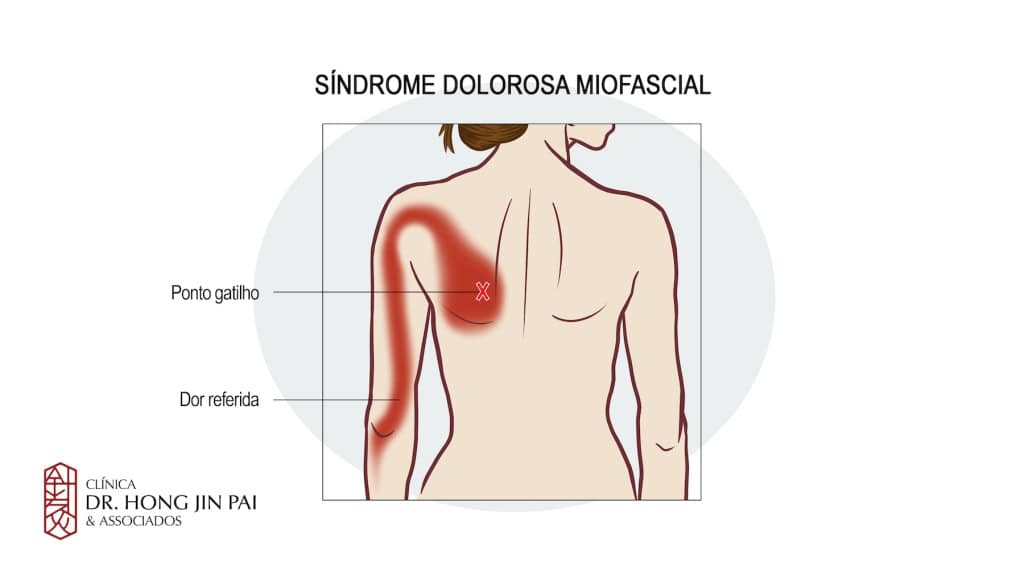
A Síndrome da Dor Miofascial é definida como uma condição de dor crônica que afeta os músculos e as fáscias – o tecido conjuntivo que os envolve. Sua principal característica é a presença de pontos-gatilho miofasciais (PGMs), que são nódulos sensíveis dentro de uma faixa muscular tensa. Quando pressionados, esses pontos não só causam dor local, mas também uma dor referida, que é sentida em outra área do corpo.
Fatores de Risco e Gatilhos
A origem exata da SDM ainda não é totalmente compreendida, mas acredita-se que ela resulte de uma combinação de fatores. A hipótese mais aceita envolve um ciclo vicioso iniciado por sobrecarga ou trauma muscular. Imagine trabalhadores de escritório, músicos ou dentistas, que mantêm posturas estáticas e inadequadas por longos períodos. Essa tensão constante pode levar a microlesões nas fibras musculares.
| Causa / Fator | Descrição |
|---|---|
| Trauma ou lesão muscular | Impactos diretos ou sobrecarga repetitiva podem formar pontos-gatilho. |
| Postura inadequada | Posições prolongadas (p. ex., sentado no computador) tensionam certos músculos. |
| Estresse e tensão emocional | Aumento do tonus muscular associado ao estresse favorece a dor miofascial. |
| Desequilíbrio biomecânico | Assimetrias no corpo (pé chato, escoliose) sobrecarregam grupos musculares. |
| Sedentarismo | Falta de alongamento e fortalecimento agrava a sensibilidade dos músculos. |
Essas lesões desencadeiam uma resposta inflamatória e uma crise energética local. O músculo contraído comprime os vasos sanguíneos, diminuindo o fluxo de sangue e oxigênio e dificultando a eliminação de resíduos metabólicos. Esse ambiente bioquímico alterado irrita as terminações nervosas, causando dor e perpetuando a contração muscular. Esse ciclo leva à formação dos pontos-gatilho.
Os especialistas dividem as causas em dois grupos:
- Fatores Predisponentes: Incluem lesões musculares agudas, estresse muscular contínuo, tensão mental, fadiga excessiva, sono inadequado e resfriamento intenso dos músculos.
- Fatores de Risco: Abrangem alterações hormonais (como na menopausa), deficiências nutricionais (especialmente de vitamina B e ferro), infecções crônicas e instabilidade biomecânica local.
Sinais e Sintomas: Como Reconhecer a Dor Miofascial
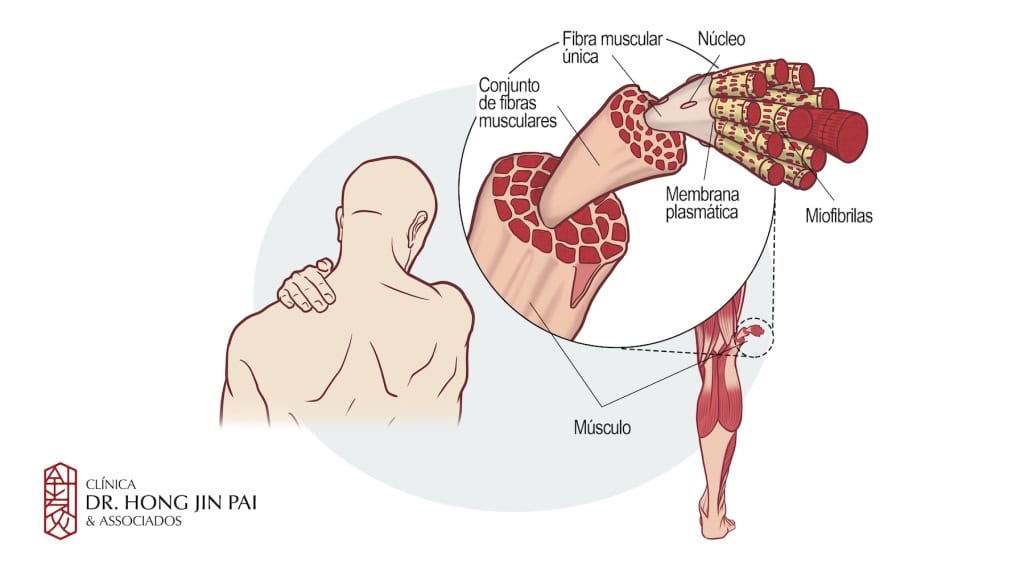
As manifestações da SDM podem ser variadas e facilmente confundidas com outras doenças, o que torna o diagnóstico um desafio. Os sintomas não se limitam à dor.
Sintomas Comuns
- Dor Regional: Geralmente descrita como uma dor profunda, em peso ou latejante. Pode ser constante ou intermitente e piora com o frio, a fadiga ou a sobrecarga muscular, melhorando com calor e atividade leve.
- Rigidez e Limitação de Movimento: Os músculos afetados ficam rígidos e fracos, com diminuição da resistência.
- Disfunção Autonômica: Na área do ponto-gatilho podem ocorrer sudorese, palidez, pele fria ou arrepios.
- Distúrbios Proprioceptivos: Tontura, zumbido e desequilíbrio podem ocorrer, especialmente quando a SDM afeta os músculos do pescoço e da cabeça.
- Depressão e Ansiedade: A dor crônica e a busca incessante por um diagnóstico podem levar a transtornos de humor, que, por sua vez, diminuem o limiar de dor, criando outro ciclo vicioso.
- Distúrbios do Sono: A dor noturna frequentemente interfere na qualidade do sono.
| Sintoma | Características |
|---|---|
| Pontos-gatilho palpáveis | Áreas endurecidas que, ao serem pressionadas, geram dor local e referida. |
| Rigidez muscular | Dificuldade em movimentar-se, principalmente ao acordar ou após repouso. |
| Espasmos involuntários | Contrações súbitas e dolorosas, mais frequentes no pescoço e ombros. |
| Dor referida | Sensação de dor irradiada para áreas distintas do ponto-gatilho. |
| Fadiga e cansaço | Músculos doloridos levam a sensação geral de exaustão. |
Achados no Exame Físico
O diagnóstico da SDM é essencialmente clínico, baseado na palpação e na história do paciente, já que não existem exames laboratoriais ou de imagem específicos para confirmá-la. Durante o exame, o médico procura por:
- Bandas Tênsas: Um grupo de fibras musculares endurecidas que podem ser sentidas ao palpar o músculo.
- Pontos-Gatilho (PGMs): Nódulos extremamente sensíveis dentro dessas bandas. A pressão sobre um PGM ativo reproduz a dor referida característica do paciente.
- Resposta de Contração Local: Uma pequena e rápida contração das fibras musculares da banda tensa quando o ponto-gatilho é estimulado (pela palpação ou por uma agulha).
- Movimento Restrito: A dor causada pelos pontos-gatilho pode limitar a capacidade de alongar completamente o músculo afetado.
Embora não confirmem o diagnóstico, exames como a ultrassonografia de alta resolução e a elastografia podem ajudar a visualizar as alterações estruturais na fáscia e nos músculos, como nódulos e áreas de maior rigidez, auxiliando na precisão dos tratamentos.
Diferenciando a SDM de Outras Condições
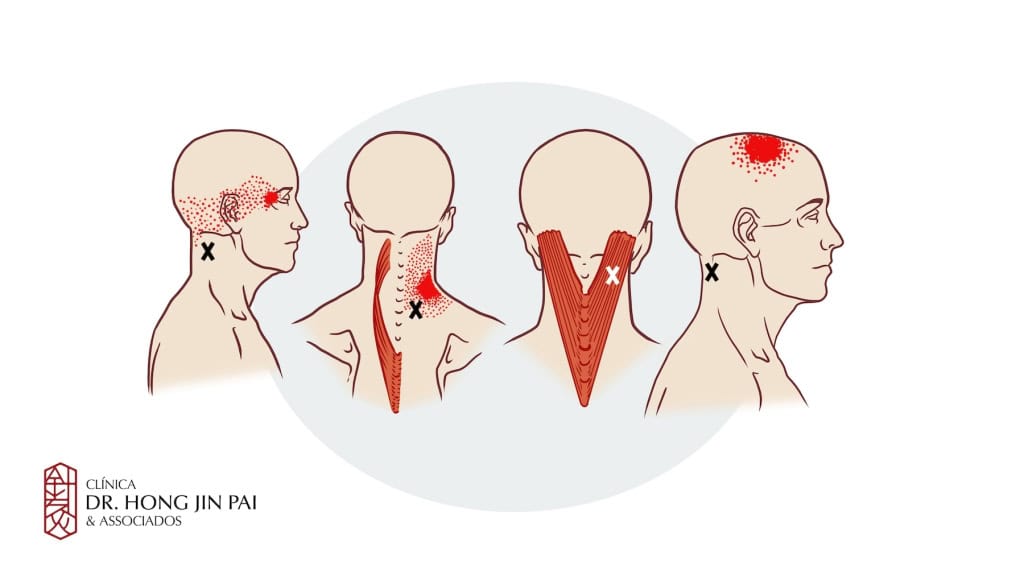
A dor muscular generalizada pode ser sintoma de várias doenças. O consenso de especialistas destaca a importância de diferenciar a SDM de outras condições para garantir o tratamento correto.
SDM vs. Fibromialgia
Esta é a confusão mais comum. Embora ambas causem dor crônica, existem diferenças cruciais:
- Localização da Dor: Na SDM, a dor é regional e limitada a músculos específicos. Na fibromialgia, a dor é difusa e generalizada, afetando múltiplos locais do corpo.
- Pontos Dolorosos: A SDM tem pontos-gatilho em bandas musculares tensas que causam dor referida. A fibromialgia tem “tender points” (pontos sensíveis), que doem localmente à pressão, mas não causam dor referida nem estão associados a bandas tensas.
- Sintomas Associados: Fadiga intensa e distúrbios do sono são muito mais proeminentes e universais na fibromialgia.
- Resposta ao Tratamento Local: A injeção de anestésico em um ponto-gatilho da SDM geralmente proporciona alívio completo da dor, o que não acontece nos “tender points” da fibromialgia.
Outras condições a serem consideradas no diagnóstico diferencial incluem polimialgia reumática, síndrome da fadiga crônica e polimiosite, cada uma com características clínicas e laboratoriais distintas.
Estratégias de Tratamento: Uma Abordagem Multidisciplinar
O tratamento da SDM deve ser individualizado e, idealmente, multidisciplinar. O objetivo principal é desativar os pontos-gatilho, aliviar a dor, restaurar a função muscular e corrigir os fatores perpetuantes.
Terapias de Reabilitação Física
A fisioterapia é um pilar no tratamento. Técnicas como a terapia por ondas de choque extracorpóreas ajudam a relaxar os músculos tensos e a desfazer aderências. Outras modalidades incluem eletroterapia, fototerapia, manipulação, alongamento e o uso de kinesiology tape para dar suporte aos músculos e aliviar a dor.
Tratamento Medicamentoso
Os medicamentos são usados para aliviar os sintomas. A escolha depende da intensidade da dor e da presença de comorbidades como ansiedade ou depressão.
- Anti-inflamatórios Não Esteroides (AINEs): Como ibuprofeno e celecoxibe, podem aliviar a dor, mas devem ser usados na menor dose eficaz e pelo menor tempo possível.
- Relaxantes Musculares: Tizanidina e eperisona ajudam a quebrar o ciclo de tensão muscular e dor.
- Antidepressivos: Medicamentos como a duloxetina e a amitriptilina são eficazes no tratamento da dor crônica, mesmo na ausência de depressão, pois atuam nas vias da dor no sistema nervoso central.
- Reguladores de Canais Iônicos: Gabapentina e pregabalina são úteis, especialmente quando há um componente de dor neuropática.
- Opioides: Reservados para casos de dor severa e refratária a outros tratamentos.
Técnicas com Agulhas
A estimulação mecânica dos pontos-gatilho com agulhas é uma das formas mais eficazes de desativá-los.
- Agulhamento a Seco (Dry Needling): Consiste na inserção de uma agulha de acupuntura fina diretamente no ponto-gatilho para provocar a resposta de contração local e “resetar” o músculo.
- Acupuntura: Técnicas da medicina tradicional chinesa que também mostram eficácia, com efeito analgésico e anti-inflamatório.
Terapias Injetáveis
A injeção de substâncias nos pontos-gatilho, muitas vezes guiada por ultrassom para maior precisão e segurança, é um tratamento muito utilizado.
- Anestésicos Locais: A injeção de lidocaína ou ropivacaína no ponto-gatilho bloqueia imediatamente a dor e ajuda a relaxar o músculo.
- Toxina Botulínica: Em casos selecionados, a toxina botulínica tipo A pode ser injetada para promover um relaxamento muscular prolongado, bloqueando a liberação de acetilcolina na junção neuromuscular.
- Injeção de Oxigênio-Ozônio: Uma alternativa que, além do efeito mecânico, possui propriedades anti-inflamatórias e analgésicas, sem os efeitos colaterais dos corticosteroides.
Tratamento por Radiofrequência (RF)
A tecnologia de radiofrequência, guiada por ultrassom, oferece uma opção minimamente invasiva para casos mais difíceis.
- RF Térmica por Coagulação: Utiliza calor ($75^{\circ}C$) para desativar o ponto-gatilho e desnaturar as terminações nervosas anormais em áreas sem nervos importantes próximos.
- RF Pulsada: Utiliza pulsos de alta voltagem com baixa temperatura ($42^{\circ}C$), sendo mais segura para tratar músculos próximos a nervos importantes. O campo eletromagnético gerado modula a transmissão da dor sem causar dano térmico.
Psicoterapia e Educação em Dor
Lidar com a dor crônica tem um impacto psicológico significativo. O consenso ressalta a importância de abordar os aspectos de ansiedade e depressão com terapias como a cognitivo-comportamental. Educar o paciente sobre sua condição, ensinando-o a identificar e evitar fatores desencadeantes e a praticar exercícios de alongamento, é fundamental para o sucesso do tratamento a longo prazo e para a prevenção de recorrências.
| Tratamento | Mecanismo | Frequência / Notas |
|---|---|---|
| Alongamentos específicos | Alívio da tensão e aumento da flexibilidade muscular. | Diários, 2–3 vezes ao dia, 30 s por alongamento. |
| Fisioterapia manual | Liberação miofascial e massagem terapêutica em pontos-gatilho. | 1–2×/semana, conforme avaliação do especialista. |
| Dry needling | Agulhamento seco para desativar pontos-gatilho profundos. | 1×/semana, 4–6 sessões. |
| Terapia de calor local | Relaxamento do músculo e dilatação de vasos sanguíneos. | 20 min antes da sessão ou aplicação caseira. |
| Exercícios de fortalecimento | Melhora do suporte postural e prevenção de recidivas. | 3×/semana, sob orientação profissional. |
| Medicação (analgésicos / anti-inflamatórios) | Redução da dor e inflamação muscular. | Conforme prescrição médica. |
Conclusão: O Caminho para o Alívio
A Síndrome da Dor Miofascial é uma condição complexa, mas tratável. O consenso de especialistas reforça que o sucesso terapêutico depende de um diagnóstico preciso, da eliminação dos fatores perpetuantes e de uma abordagem de tratamento abrangente e personalizada.
A chave para a recuperação está na combinação de diferentes estratégias, desde a reabilitação física e terapias manuais até procedimentos intervencionistas guiados por tecnologia. Acima de tudo, a educação e o engajamento do paciente são cruciais. Compreender a doença, adotar hábitos de vida saudáveis e seguir um plano de tratamento e exercícios padronizados são os passos essenciais para romper o ciclo da dor e reconquistar a qualidade de vida.
Referências
- Lu Y, Cheng J, Fan B, Liu YQ, Yu SY, Zhang DY, Fu ZJ, Song XJ, Yi XB, Cheng ZX, Liu XL, Fu KY, Ma K, Huang D, Yang XQ, Xiao LZ, Ma ZY, Jin Y, Dong Z, Han JS. ICD-11 Chinese compilation of chronic pain classification. Zhongguo Tengtong Yixue Zazhi 2018; 24: 801-805 [DOI: 10.3969/j.issn.1006-9852.2018.11.001]
- Saxena A, Chansoria M, Tomar G, Kumar A. Myofascial pain syndrome: an overview. J Pain Palliat Care Pharmacother 2015; 29: 16-21 [PMID: 25558924 DOI: 10.3109/15360288.2014.997853]
- Han J, Fan B. Painology. Beijing: Peking University Medical Press, 2012: 320
- Simons DG. Cardiology and myofascial trigger points: Janet G. Travell’s contribution. Tex Heart Inst 2003; 30: 3-7 [PMID: 12638663]
- Ma Y, Bu H, Jia JR, Zhang X. [Progress of research on acupuncture at trigger point for myofascial pain syndrome]. Zhongguo Zhen Jiu 2012; 32: 573-576 [PMID: 22741275]
- Bron C, Dommerholt JD. Etiology of myofascial trigger points. Curr Pain Headache Rep 2012; 16: 439-444 [PMID: 22836591 DOI: 10.1007/s11916-012-0289-4]
- Hoyle JA, Marras WS, Sheedy JE, Hart DE. Effects of postural and visual stressors on myofascial trigger point development and motor unit rotation during computer work. J Electromyogr Kinesiol 2011; 21: 41-48 [PMID: 20580571 DOI: 10.1016/j.jelekin.2010.04.006]
- Barnes JF. Myofascial release for craniomandibular pain and dysfunction. Int J Orofacial Myology 1996; 22: 20-22 [PMID: 9487821]
- Hong CZ, Simons DG. Pathophysiologic and electrophysiologic mechanisms of myofascial trigger points. Arch Phys Med Rehabil 1998; 79: 863-872 [PMID: 9685106 DOI: 10.1016/s0003-9993(98)90371-9]
- Fernández-de-las-Peñas C, Dommerholt J. Myofascial trigger points: peripheral or central phenomenon? Curr Rheumatol Rep 2014; 16: 395 [PMID: 24264721 DOI: 10.1007/s11926-013-0395-2]
- Huang Q, Zhuang X, Tan S. Diagnosis and treatment of myofascial trigger points pain. Nanning: Guangxi Science and Technology Press, 2010: 392
- Fleckenstein J, Zaps D, Rüger LJ, Lehmeyer L, Freiberg F, Lang PM, Irnich D. Discrepancy between prevalence and perceived effectiveness of treatment methods in myofascial pain syndrome: results of a cross-sectional, nationwide survey. BMC Musculoskelet Disord 2010; 11: 32 [PMID: 20149248 DOI: 10.1186/1471-2474-11-32]
- Partanen JV, Ojala TA, Arokoski JP. Myofascial syndrome and pain: A neurophysiological approach. Pathophysiology 2010; 17: 19-28 [PMID: 19500953 DOI: 10.1016/j.pathophys.2009.05.001]
- Mense S, Simons DG, Russell IJ. Muscle pain. Understanding its nature, diagnosis, and treatment. Philadelphia: Lippincott Williams & Wilkins, 2001: 385
- Weller JL, Comeau D, Otis JAD. Myofascial Pain. Semin Neurol 2018; 38: 640-643 [PMID: 30522139 DOI: 10.1055/s-0038-1673674]
- Morikawa Y, Takamoto K, Nishimaru H, Taguchi T, Urakawa S, Sakai S, Ono T, Nishijo H. Compression at Myofascial Trigger Point on Chronic Neck Pain Provides Pain Relief through the Prefrontal Cortex and Autonomic Nervous System: A Pilot Study. Front Neurosci 2017; 11: 186 [PMID: 28442987 DOI: 10.3389/fnins.2017.00186]
- Fernández-de-Las-Peñas C, Dommerholt J. International Consensus on Diagnostic Criteria and Clinical Considerations of Myofascial Trigger Points: A Delphi Study. Pain Med 2018; 19: 142-150 [PMID: 29025044 DOI: 10.1093/pm/pnx207]
- Jin F, Guo Y, Wang Z, Badughaish A, Pan X, Zhang L, Qi F. The pathophysiological nature of sarcomeres in trigger points in patients with myofascial pain syndrome: A preliminary study. Eur J Pain 2020; 24: 1968-1978 [PMID: 32841448 DOI: 10.1002/ejp.1647]
- Stecco A, Gesi M, Stecco C, Stern R. Fascial components of the myofascial pain syndrome. Curr Pain Headache Rep 2013; 17: 352 [PMID: 23801005 DOI: 10.1007/s11916-013-0352-9]
- Devereux F, O’Rourke B, Byrne PJ, Byrne D, Kinsella S. Effects of Myofascial Trigger Point Release on Power and Force Production in the Lower Limb Kinetic Chain. J Strength Cond Res 2019; 33: 2453-2463 [PMID: 29481454 DOI: 10.1519/JSC.0000000000002520]
- Duarte FCK, Hurtig M, Clark A, Simpson J, Srbely JZ. Association between naturally occurring spine osteoarthritis in geriatric rats and neurogenic inflammation within neurosegmentally linked skeletal muscle. Exp Gerontol 2019; 118: 31-38 [PMID: 30615897 DOI: 10.1016/j.exger.2019.01.002]
- Rivers WE, Garrigues D, Graciosa J, Harden RN. Signs and Symptoms of Myofascial Pain: An International Survey of Pain Management Providers and Proposed Preliminary Set of Diagnostic Criteria. Pain Med 2015; 16: 1794-1805 [PMID: 26052626 DOI: 10.1111/pme.12780]
- Vulfsons S, Minerbi A. The Case for Comorbid Myofascial Pain-A Qualitative Review. Int J Environ Res Public Health 2020; 17 [PMID: 32709141 DOI: 10.3390/ijerph17145188]
- Cummings M, Baldry P. Regional myofascial pain: diagnosis and management. Best Pract Res Clin Rheumatol 2007; 21: 367-387 [PMID: 17512488 DOI: 10.1016/j.berh.2006.12.006]
- Simons DG, Travell JG, Simons LS. Protecting the ozone layer. Arch Phys Med Rehabil 1990; 71: 64 [PMID: 2297313]
- Kim SA, Yang KI, Oh KY, Young H. Association Between Sleep Quality and Myofascial Pain Syndrome in Korean Adults: Questionnaire Based Study. J Muscoskel Pain 2014; 22: 232-236 [DOI: 10.3109/10582452.2014.883036]
- Wolfe F, Clauw DJ, Fitzcharles MA, Goldenberg DL, Häuser W, Katz RL, Mease PJ, Russell AS, Russell IJ, Walitt B. 2016 Revisions to the 2010/2011 fibromyalgia diagnostic criteria. Semin Arthritis Rheum 2016; 46: 319-329 [PMID: 27916278 DOI: 10.1016/j.semarthrit.2016.08.012]
- Dasgupta B, Cimmino MA, Kremers HM, Schmidt WA, Schirmer M, Salvarani C, Bachta A, Dejaco C, Duftner C, Jensen HS, Duhaut P, Poór G, Kaposi NP, Mandi P, Balint PV, Schmidt Z, Iagnocco A, Nannini C, Cantini F, Macchioni P, Pipitone N, Del Amo M, Espigol-Frigolé G, Cid MC, Martínez-Taboada VM, Nordborg E, Direskeneli H, Aydin SZ, Ahmed K, Hazleman B, Silverman B, Pease C, Wakefield RJ, Luqmani R, Abril A, Michet CJ, Marcus R, Gonter NJ, Maz M, Carter RE, Crowson CS, Matteson EL. 2012 Provisional classification criteria for polymyalgia rheumatica: a European League Against Rheumatism/American College of Rheumatology collaborative initiative. Arthritis Rheum 2012; 64: 943-954 [PMID: 22389040 DOI: 10.1002/art.34356]
- Fukuda K, Straus SE, Hickie I, Sharpe MC, Dobbins JG, Komaroff A. The chronic fatigue syndrome: a comprehensive approach to its definition and study. International Chronic Fatigue Syndrome Study Group. Ann Intern Med 1994; 121: 953-959 [PMID: 7978722 DOI: 10.7326/0003-4819-121-12-199412150-00009]
- Chinese Medical Association Rheumatology Branch. Guidelines for the diagnosis and treatment of polymyositis and dermatomyositis. Zhongguo Fengshi Bingxue Zazhi 2010; 14: 828-831 [DOI: 10.3760/cma.j.issn.1007-7480.2010.12.008]
- Borg-Stein J, Iaccarino MA. Myofascial pain syndrome treatments. Phys Med Rehabil Clin N Am 2014; 25: 357-374 [PMID: 24787338 DOI: 10.1016/j.pmr.2014.01.012]
- Moore N, Duong M, Gulmez SE, Blin P, Droz C. Pharmacoepidemiology of non-steroidal anti-inflammatory drugs. Therapie 2019; 74: 271-277 [PMID: 30477749 DOI: 10.1016/j.therap.2018.11.002]
- Harirforoosh S, Asghar W, Jamali F. Adverse effects of nonsteroidal antiinflammatory drugs: an update of gastrointestinal, cardiovascular and renal complications. J Pharm Pharm Sci 2013; 16: 821-847 [PMID: 24393558 DOI: 10.18433/j3vw2f]
- Knadler MP, Lobo E, Chappell J, Bergstrom R. Duloxetine: clinical pharmacokinetics and drug interactions. Clin Pharmacokinet 2011; 50: 281-294 [PMID: 21366359 DOI: 10.2165/11539240-000000000-00000]
- Wiffen PJ, Derry S, Bell RF, Rice AS, Tölle TR, Phillips T, Moore RA. Gabapentin for chronic neuropathic pain in adults. Cochrane Database Syst Rev 2017; 6: CD007938 [PMID: 28597471 DOI: 10.1002/14651858.CD007938.pub4]
- Wagstaff AJ, Bryson HM. Tizanidine. A review of its pharmacology, clinical efficacy and tolerability in the management of spasticity associated with cerebral and spinal disorders. Drugs 1997; 53: 435-452 [PMID: 9074844 DOI: 10.2165/00003495-199753030-00007]
- Inturrisi CE. Clinical pharmacology of opioids for pain. Clin J Pain 2002; 18: S3-13 [PMID: 12479250 DOI: 10.1097/00002508-200207001-00002]
- Zhang Y, Lao L, Chen H, Ceballos R. Acupuncture Use among American Adults: What Acupuncture Practitioners Can Learn from National Health Interview Survey 2007? Evid Based Complement Alternat Med 2012; 2012: 710750 [PMID: 22474517 DOI: 10.1155/2012/710750]
- Wang G, Gao Q, Li J, Tian Y, Hou J. Impact of Needle Diameter on Long-Term Dry Needling Treatment of Chronic Lumbar Myofascial Pain Syndrome. Am J Phys Med Rehabil 2016; 95: 483-494 [PMID: 27333534 DOI: 10.1097/PHM.0000000000000401]
- Li X, Wang R, Xing X, Shi X, Tian J, Zhang J, Ge L, Li L, Yang K. Acupuncture for Myofascial Pain Syndrome: A Network Meta-Analysis of 33 Randomized Controlled Trials. Pain Physician 2017; 20: E883-E902 [PMID: 28934793]
- Tough EA, White AR, Cummings TM, Richards SH, Campbell JL. Acupuncture and dry needling in the management of myofascial trigger point pain: a systematic review and meta-analysis of randomised controlled trials. Eur J Pain 2009; 13: 3-10 [PMID: 18395479 DOI: 10.1016/j.ejpain.2008.02.006]
- Choi YH, Jung SJ, Lee CH, Lee SU. Additional effects of transcranial direct-current stimulation and trigger-point injection for treatment of myofascial pain syndrome: a pilot study with randomized, single-blinded trial. J Altern Complement Med 2014; 20: 698-704 [PMID: 25083759 DOI: 10.1089/acm.2013.0243]
- Nouged E, Dajani J, Ku B, Al-Eryani K, Padilla M, Enciso R. Local Anesthetic Injections for the Short-Term Treatment of Head and Neck Myofascial Pain Syndrome: A Systematic Review with Meta-Analysis. J Oral Facial Pain Headache 2019; 33: 183-198 [PMID: 30893405 DOI: 10.11607/ofph.2277]
- Metin Ökmen B, Ökmen K, Altan L. Comparison of the Efficiency of Ultrasound-Guided Injections of the Rhomboid Major and Trapezius Muscles in Myofascial Pain Syndrome: A Prospective Randomized Controlled Double-blind Study. J Ultrasound Med 2018; 37: 1151-1157 [PMID: 29048132 DOI: 10.1002/jum.14456]
- Pai RS, Vas L. Ultrasound-Guided Intra-articular Injection of the Radio-ulnar and Radio-humeral Joints and Ultrasound-Guided Dry Needling of the Affected Limb Muscles to Relieve Fixed Pronation Deformity and Myofascial Issues around the Shoulder, in a Case of Complex Regional Pain Syndrome Type 1. Pain Pract 2018; 18: 273-282 [PMID: 28434187 DOI: 10.1111/papr.12596]
- Raeissadat SA, Rayegani SM, Sadeghi F, Rahimi-Dehgolan S. Comparison of ozone and lidocaine injection efficacy vs dry needling in myofascial pain syndrome patients. J Pain Res 2018; 11: 1273-1279 [PMID: 29988746 DOI: 10.2147/JPR.S164629]
- Safarpour Y, Jabbari B. Botulinum toxin treatment of pain syndromes – an evidence based review. Toxicon 2018; 147: 120-128 [PMID: 29409817 DOI: 10.1016/j.toxicon.2018.01.017]
- Lugo LH, García HI, Rogers HL, Plata JA. Treatment of myofascial pain syndrome with lidocaine injection and physical therapy, alone or in combination: a single blind, randomized, controlled clinical trial. BMC Musculoskelet Disord 2016; 17: 101 [PMID: 26911981 DOI: 10.1186/s12891-016-0949-3]
- Diep D, Ko J, Lan J, Koprowicz KT, Ko G. Benefits, Safety, and Adjunct Modality Prevalences of Long-Term Botulinum Toxin Injections for Cervical Dystonia and Myofascial Neck Pain: A Retrospective Cohort Study. J Pain Res 2020; 13: 1297-1304 [PMID: 32581571 DOI: 10.2147/JPR.S254032]
- Zhou JY, Wang D. An update on botulinum toxin A injections of trigger points for myofascial pain. Curr Pain Headache Rep 2014; 18: 386 [PMID: 24338700 DOI: 10.1007/s11916-013-0386-2]
- Kim DY, Kim JM. Safety and Efficacy of PrabotulinumtoxinA (Nabota) Injection for Cervical and Shoulder Girdle Myofascial Pain Syndrome: A Pilot Study. Toxins (Basel) 2018; 10 [PMID: 30177597 DOI: 10.3390/toxins10090355]
- Lu XH, Chang XL, Liu SL, Xu JY, Gou XJ. Ultrasound-Guided Inactivation of Trigger Points Combined with Muscle Fascia Stripping by Liquid Knife in Treatment of Postherpetic Neuralgia Complicated with Abdominal Myofascial Pain Syndrome: A Prospective and Controlled Clinical Study. Pain Res Manag 2020; 2020: 4298509 [PMID: 32509046 DOI: 10.1155/2020/4298509]
- Tirelli U, Cirrito C, Pavanello M, Piasentin C, Lleshi A, Taibi R. Ozone therapy in 65 patients with fibromyalgia: an effective therapy. Eur Rev Med Pharmacol Sci 2019; 23: 1786-1788 [PMID: 30840304 DOI: 10.26355/eurrev_201902_17141]
- Bevacqua B, Fattouh M. Pulsed radiofrequency for treatment of painful trigger points. Pain Pract 2008; 8: 149-150 [PMID: 18366471 DOI: 10.1111/j.1533-2500.2008.00182.x]
- Lu Z, Gao C, Song W. Radiofrequency Pain Management. Zhengzhou: Henan Science and Technology Press, 2008: 145-147
- Cho IT, Cho YW, Kwak SG, Chang MC. Comparison between ultrasound-guided interfascial pulsed radiofrequency and ultrasound-guided interfascial block with local anesthetic in myofascial pain syndrome of trapezius muscle. Medicine (Baltimore) 2017; 96: e6019 [PMID: 28151904 DOI: 10.1097/MD.0000000000006019]
- Niraj G. Pathophysiology and Management of Abdominal Myofascial Pain Syndrome (AMPS): A Three-Year Prospective Audit of a Management Pathway in 120 Patients. Pain Med 2018; 19: 2256-2266 [PMID: 29444277 DOI: 10.1093/pm/pnx343]
- Park SM, Cho YW, Ahn SH, Lee DG, Cho HK, Kim SY. Comparison of the Effects of Ultrasound-Guided Interfascial Pulsed Radiofrequency and Ultrasound-Guided Interfascial Injection on Myofascial Pain Syndrome of the Gastrocnemius. Ann Rehabil Med 2016; 40: 885-892 [PMID: 27847719 DOI: 10.5535/arm.2016.40.5.885]
- Bonder JH, Chi M, Rispoli L. Myofascial Pelvic Pain and Related Disorders. Phys Med Rehabil Clin N Am 2017; 28: 501-515 [PMID: 28676361 DOI: 10.1016/j.pmr.2017.03.005]
- Buskila D. Fibromyalgia, chronic fatigue syndrome, and myofascial pain syndrome. Curr Opin Rheumatol 2000; 12: 113-123 [PMID: 10751014 DOI: 10.1097/00002281-200003000-00005]
- Kim M, Lee M, Kim Y, Oh S, Lee D, Yoon B. Myofascial Pain Syndrome in the Elderly and Self-Exercise: A Single-Blind, Randomized, Controlled Trial. J Altern Complement Med 2016; 22: 244-251 [PMID: 26910293 DOI: 10.1089/acm.2015.0205]
- Vadivelu N, Urman RD, Hines RL. Essentials of Pain Management. London: Springer-Verlag New York Inc, 2011
CRM-SP 19759 / RQE 3179 | Atua no tratamento de reabilitação em atletas, dor aguda e dor crônica (cervicalgia, lombalgia, enxaqueca). Médico especialista em Fisiatria e Acupuntura. Colaborador do CEIMEC – Centro de Estudo Integrado de Medicina Chinesa
