O que é Sudorese Noturna?
Sudorese noturna (ou suores noturnos) refere-se a episódios de transpiração excessiva durante o sono, intensos o suficiente para encharcar roupas de cama e pijamas, independentemente da temperatura ambiente. Diferência-se da transpiração normal do sono — que pode ocorrer em noites quentes ou com excesso de cobertores — por sua intensidade desproporcional e recorrência.
Clinicamente, distingue-se a sudorese noturna verdadeira da simples sensação de calor ao dormir. Na sudorese verdadeira, o paciente acorda encharcado de suor, frequentemente precisando trocar roupas e lençóis, mesmo em ambiente com temperatura controlada. Essa distinção é fundamental para orientar a investigação diagnóstica.
A prevalência na população geral é estimada entre 10% e 41%, dependendo dos critérios utilizados. Embora frequentemente benigna — especialmente quando associada à menopausa — a sudorese noturna pode ser um sinal de alerta para condições médicas graves que exigem investigação cuidadosa.
Termorregulação Alterada
A sudorese noturna resulta de desregulação do termostato hipotalâmico, que dispara a transpiração mesmo sem elevação real da temperatura corporal.
Múltiplas Causas
Desde alterações hormonais da menopausa até infecções, neoplasias e efeitos de medicamentos — a investigação deve ser sistemática.
Sinal de Alerta
Quando acompanhada de perda de peso, febre e linfadenopatia, a sudorese noturna pode indicar linfoma ou tuberculose — condições que exigem diagnóstico urgente.
Fisiopatologia da Termorregulação
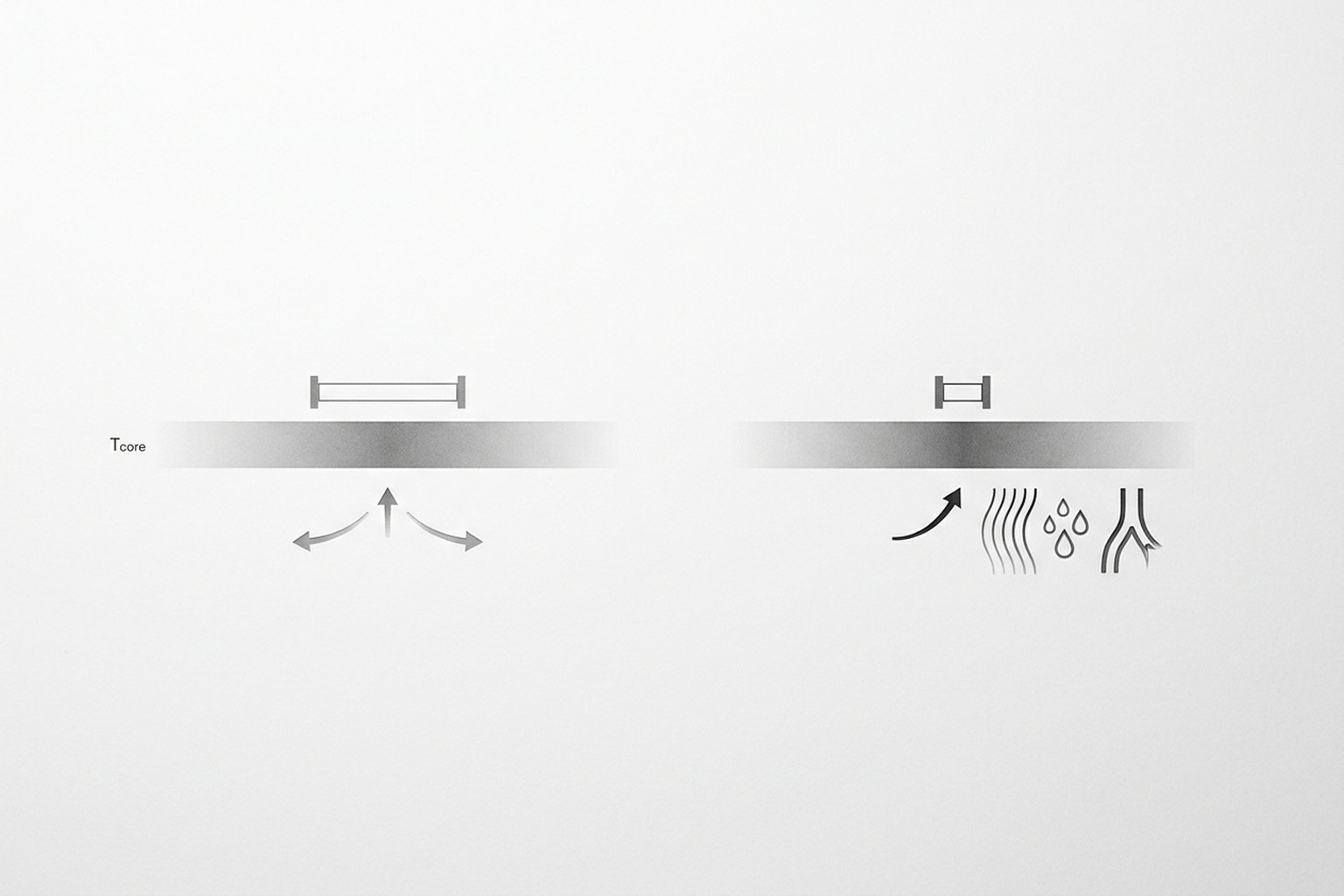
A temperatura corporal é regulada pela área pré-óptica do hipotálamo anterior, que funciona como um termostato biológico. Esse centro integra informações de termorreceptores periféricos (pele) e centrais (sangue), mantendo a temperatura corporal dentro de uma faixa estreita chamada zona termoneutra.
Quando a temperatura corporal ultrapassa o limite superior da zona termoneutra, o hipotálamo ativa respostas de dissipação de calor: vasodilatação cutânea (para irradiar calor) e sudorese (para perder calor por evaporação). Na sudorese noturna, essa zona termoneutra está anormalmente estreitada — ou seja, variações mínimas de temperatura disparam respostas de sudorese que seriam desnecessárias em condições normais.
Mecanismo na Menopausa
Na menopausa e perimenopausa, a queda dos níveis de estrogênio altera a neurotransmissão no hipotálamo. O estrogênio modula os receptores de serotonina e norepinefrina na área pré-óptica, e sua deficiência estreita a zona termoneutra. Isso faz com que elevações de temperatura de apenas 0,1-0,2 °C — que seriam ignoradas normalmente — disparem um episódio vasomotor completo: vasodilatação, sudorese profusa e sensação de calor intenso.
A neuroquinina B (NKB), produzida pelos neurônios KNDy (kisspeptina/neuroquinina B/dinorfina) do núcleo infundibular hipotalâmico, é um mediador central desse processo. A descoberta desse mecanismo abriu caminho para novos tratamentos farmacológicos — como os antagonistas do receptor NK3 — e explica, em parte, como a acupuntura pode modular essa via ao influenciar a neurotransmissão hipotalâmica.
Sintomas e Apresentação Clínica
A apresentação clínica varia conforme a causa subjacente, mas há um padrão comum nos episódios de sudorese noturna verdadeira. Caracterizar o padrão e os sintomas acompanhantes é essencial para direcionar a investigação.
Características da Sudorese Noturna
- 01
Transpiração intensa durante o sono
Suor suficiente para encharcar pijama e lençóis, independente da temperatura do quarto.
- 02
Despertar noturno
O paciente acorda durante o episódio, frequentemente com sensação de calor intenso ou "ondas de calor".
- 03
Necessidade de trocar roupas de cama
A intensidade do suor exige troca de pijama e, frequentemente, de lençóis no meio da noite.
- 04
Rubor cutâneo
Vermelhidão na face, pescoço e tórax superior pode acompanhar a sudorese, especialmente em episódios vasomotores.
- 05
Calafrios pós-episódio
Após a sudorese profusa, a evaporação do suor causa resfriamento rápido e calafrios.
- 06
Perturbação do sono
Fragmentação do sono com fadiga diurna, irritabilidade e dificuldade de concentração como consequências.
Diagnóstico
O diagnóstico da sudorese noturna começa pela distinção entre sudorese verdadeira e transpiração relacionada ao ambiente. A anamnese detalhada é o instrumento mais importante, investigando padrão temporal, sintomas associados, medicamentos em uso e história clínica completa.
A investigação laboratorial é guiada pela suspeita clínica. Quando a causa não é evidente (como menopausa em mulher na faixa etária esperada), uma avaliação sistemática é necessária para excluir causas potencialmente graves.
🏥Investigação da Sudorese Noturna
Fonte: Baseado em diretrizes de medicina interna
Avaliação Inicial
- 1.Hemograma completo com diferencial (leucocitose, linfocitose, citopenias)
- 2.VHS e PCR (marcadores inflamatórios)
- 3.Glicemia de jejum e HbA1c (hipoglicemia noturna)
- 4.TSH e T4 livre (hipertireoidismo)
- 5.FSH e estradiol em mulheres (confirmação de menopausa)
- 6.Radiografia de tórax (linfadenopatia mediastinal, infecções)
Investigação Complementar (conforme suspeita)
- 1.Sorologias (HIV, hepatites, mononucleose)
- 2.PPD ou IGRA e baciloscopia (tuberculose)
- 3.LDH e beta-2 microglobulina (linfoproliferativas)
- 4.Cortisol urinário de 24h (feocromocitoma, Cushing)
- 5.TC de tórax/abdome (linfadenopatia oculta, massas)
- 6.Biópsia de linfonodo (se linfadenopatia persistente)
CAUSAS PRINCIPAIS DE SUDORESE NOTURNA
| CATEGORIA | EXEMPLOS | PISTAS CLÍNICAS |
|---|---|---|
| Hormonal | Menopausa, perimenopausa, andropausa | Mulher 45-55 anos, fogachos diurnos, irregularidade menstrual |
| Infecciosa | Tuberculose, HIV, endocardite, brucelose | Febre, perda de peso, exposição epidemiológica |
| Neoplásica | Linfoma de Hodgkin/não-Hodgkin, leucemia | Linfadenopatia, perda ponderal, prurido, sintomas B |
| Medicamentosa | Antidepressivos (ISRS), hipoglicemiantes, antipiréticos | Início temporal com medicamento, dose-dependente |
| Endócrina | Hipertireoidismo, feocromocitoma, diabetes | Taquicardia, tremor, hipoglicemia noturna |
| Idiopática | Sudorese noturna sem causa identificável | Investigação completa negativa, bom estado geral |
Diagnóstico Diferencial
A sudorese noturna é um sintoma, não um diagnóstico. A distinção entre as diferentes etiologias depende dos sintomas acompanhantes, da história clínica e de exames complementares direcionados.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico Diferencial
Menopausa e Perimenopausa
- Fogachos diurnos e noturnos
- Irregularidade menstrual
- Idade entre 45-55 anos
- Sintomas vasomotores típicos
Testes Diagnósticos
- FSH elevado
- Estradiol baixo
Linfoma
- Linfadenopatia indolor
- Perda ponderal >10% em 6 meses
- Febre inexplicada
- Prurido generalizado
Testes Diagnósticos
- Hemograma
- LDH
- TC de tórax/abdome
- Biópsia linfonodal
Tuberculose
- Tosse crônica >3 semanas
- Febre vespertina
- Perda de peso
- Contato com caso ativo
Testes Diagnósticos
- PPD/IGRA
- Baciloscopia
- Radiografia de tórax
Hipertireoidismo
- Intolerância ao calor diurna
- Perda de peso com apetite aumentado
- Taquicardia
- Tremor fino
Testes Diagnósticos
- TSH suprimido
- T4 livre elevado
Efeito de Medicamentos
- Relação temporal com início do fármaco
- ISRS, venlafaxina, tamoxifeno
- Hipoglicemiantes em diabéticos
- Dose-dependente
Testes Diagnósticos
- Suspensão ou troca do medicamento como teste terapêutico
Sudorese Noturna na Menopausa
A menopausa é a causa mais comum de sudorese noturna em mulheres entre 45 e 55 anos. Os episódios vasomotores — fogachos e sudorese — afetam 75-85% das mulheres na transição menopausal e podem persistir por 7 a 11 anos, com maior intensidade nos 2 primeiros anos após a última menstruação. A sudorese noturna menopausal ocorre tipicamente no primeiro terço da noite, associada a despertares abruptos com sensação de calor ascendente.
O impacto na qualidade de vida é substancial: fragmentação do sono, fadiga diurna, irritabilidade, dificuldade de concentração e redução da produtividade laboral. Estudos longitudinais demonstram que a intensidade dos sintomas vasomotores correlaciona-se com maior risco cardiovascular e menor densidade mineral óssea, sugerindo que os fogachos são um marcador de risco metabólico, não apenas um incômodo.
Sudorese Noturna e Linfoma
A sudorese noturna é um dos três "sintomas B" clássicos do linfoma de Hodgkin (os outros sendo febre > 38 °C inexplicada e perda ponderal > 10% em 6 meses). A presença de sintomas B têm implicação prognóstica e influência o estadiamento e a escolha do tratamento. No linfoma não-Hodgkin, a sudorese noturna também pode estar presente, embora com menor valor prognóstico independente.
A sudorese associada ao linfoma tende a ser profusa (encharcar a roupa de cama), persistente e sem relação com a temperatura ambiente. Diferência-se da sudorese menopausal pela presença de linfadenopatia indolor (cervical, axilar ou inguinal), prurido generalizado, fadiga intensa e, frequentemente, hepatoesplenomegalia. A presença de qualquer destes achados em paciente com sudorese noturna justifica investigação hematológica imediata.
Tuberculose
A tuberculose ativa é causa clássica de sudorese noturna, especialmente em regiões endêmicas como o Brasil. A tríade clássica — tosse produtiva crônica, febre vespertina e sudorese noturna — deve levantar suspeita imediata, particularmente em pacientes com exposição epidemiológica (contato domiciliar, profissionais de saúde, populações vulneráveis). As formas extrapulmonares podem apresentar sudorese noturna como sintoma predominante, sem tosse, dificultando o diagnóstico.
Causas Medicamentosas
Diversos medicamentos podem causar sudorese noturna como efeito adverso. Os antidepressivos inibidores seletivos da recaptação de serotonina (ISRS) e a venlafaxina estão entre os mais frequentes, afetando até 20% dos usuários. O tamoxifeno (usado no tratamento do câncer de mama) causa sintomas vasomotores em proporção significativa das pacientes. Hipoglicemiantes orais e insulina podem causar sudorese noturna por hipoglicemia, especialmente quando a dose noturna é excessiva.
A relação temporal entre o início do medicamento e os sintomas é a pista diagnóstica mais importante. A suspensão ou troca do fármaco, quando possível e segura, funciona como teste terapêutico. É fundamental que essa decisão seja tomada pelo médico assistente, nunca por iniciativa própria do paciente.
Tratamento Convencional
O tratamento da sudorese noturna depende fundamentalmente da causa subjacente. Quando há uma etiologia específica — infecção, neoplasia, distúrbio endócrino — o tratamento da condição de base resolve a sudorese. Quando a causa é hormonal (menopausa) ou idiopática, o tratamento é sintomático e multimodal.
Para os sintomas vasomotores da menopausa, a terapia hormonal (TH) continua sendo o tratamento mais eficaz. No entanto, nem todas as pacientes são candidatas ou desejam TH, o que torna as alternativas não hormonais particularmente relevantes.
OPÇÕES DE TRATAMENTO PARA SUDORESE NOTURNA
| TRATAMENTO | MECANISMO | EVIDÊNCIA | INDICAÇÃO PRINCIPAL |
|---|---|---|---|
| Terapia hormonal (TH) | Reposição estrogênica normaliza zona termoneutra | Forte (nível A) | Sintomas vasomotores da menopausa |
| Inibidores de recaptação (venlafaxina, paroxetina) | Modulação serotoninérgica/noradrenérgica hipotalâmica | Moderada-Forte | Contraindicação à TH ou preferência da paciente |
| Gabapentina | Modulação de canais de cálcio, efeito central | Moderada | Sudorese noturna predominante, insônia associada |
| Clonidina | Agonista alfa-2 central, reduz tônus simpático | Moderada | Pacientes com hipertensão concomitante |
| Oxibutinina | Anticolinérgico, bloqueia sudorese | Moderada | Sudorese generalizada, hiperidrose |
| Antagonistas do receptor NK3 | Bloqueio de neuroquinina B no hipotálamo | Forte (emergente) | Novo alvo terapêutico para fogachos |
| Acupuntura | Modulação hipotalâmica, equilíbrio autonômico | Moderada | Terapia complementar, recusa de TH |
Acupuntura como Tratamento
A acupuntura têm sido investigada no manejo dos sintomas vasomotores da menopausa, incluindo sudorese noturna. Ensaios clínicos randomizados e revisões sistemáticas sugerem redução na frequência e intensidade dos episódios em subgrupos de pacientes, embora a magnitude do efeito versus controle ativo seja modesta e parte da literatura mostre resultados heterogêneos. A persistência dos efeitos após o tratamento e variável entre estudos.
Os mecanismos neurofisiológicos propostos envolvem modulação de vias centrais e periféricas. A estimulação de pontos específicos parece ativar fibras aferentes que convergem para núcleos do tronco encefálico e para a área pré-óptica do hipotálamo, com hipoteses de influência sobre a zona termoneutra e sobre o tônus simpático — mecanismos plausíveis, mas ainda parcialmente caracterizados em humanos.
Dados experimentais sugerem que a acupuntura pode influenciar a liberação de serotonina, norepinefrina e beta-endorfinas — neurotransmissores envolvidos na termorregulação. Trata-se de hipoteses mecanísticas que ajudam a racionalizar os achados clínicos, não de vias causais plenamente estabelecidas.
Mecanismos Neurofisiológicos Propostos
No nível periférico, a inserção das agulhas parece ativar mecanorreceptores e fibras A-delta e C, gerando aferências que podem modular o tônus simpático segmentar e a vasoatividade cutânea. No nível central, essas aferências convergem para áreas hipotalâmicas envolvidas na resposta vasomotora — um racional biológico para os achados clínicos, ainda que a caracterização completa esteja em desenvolvimento.
Estudos preliminares de neuroimagem funcional (fMRI) sugerem que a acupuntura pode alterar a conectividade entre hipotálamo, ínsula e córtex pré-frontal — regiões envolvidas na percepção térmica e na regulação autonômica. Esses dados são exploratorios e não devem ser apresentados como explicação definitiva dos efeitos clínicos.
Em modelos experimentais, a eletroacupuntura em diferentes frequências têm sido associada a liberação de peptídeos opioides endógenos. O quanto dessa modulação opioide contribui para os efeitos clínicos sobre a sudorese e o sono na menopausa permanece uma hipotese razoável, não um mecanismo comprovado.
Cronograma do Tratamento com Acupuntura
Fase 1
1-2 semanasAvaliação e Início
Avaliação médica completa para investigar causas tratáveis. Início de sessões semanais de acupuntura. Orientação sobre medidas comportamentais.
Fase 2
3-8 semanasTratamento Intensivo
Sessões semanais com foco na redução da frequência e intensidade dos episódios. Avaliação de resposta a cada 4 sessões.
Fase 3
8-12 semanasConsolidação
Espaçamento progressivo das sessões para quinzenal. A maioria dos pacientes apresenta redução significativa dos episódios nesta fase.
Fase 4
3-6 mesesManutenção
Sessões mensais de manutenção para sustentar os benefícios. Reavaliação periódica com possibilidade de alta conforme estabilidade clínica.
Prognóstico
O prognóstico da sudorese noturna depende inteiramente da causa subjacente. Quando secundária à menopausa, os sintomas são autolimitados — embora possam persistir por anos. A resolução espontânea ocorre na maioria das mulheres, mas o tempo é variável e imprevisível.
Para a sudorese noturna menopausal, o estudo SWAN (Study of Women's Health Across the Nation) demonstrou que a duração mediana dos sintomas vasomotores é de 7,4 anos, mas pode chegar a mais de 10 anos em algumas mulheres. Mulheres que iniciam os fogachos na perimenopausa tendem a ter sintomas mais prolongados. O tratamento — seja com TH, acupuntura ou fármacos alternativos — visa melhorar a qualidade de vida durante esse período, não necessariamente abreviar sua duração natural.
Quando a sudorese noturna é causada por infecção (tuberculose, HIV), o tratamento adequado da infecção resolve a sudorese completamente. Em neoplasias hematológicas, a resolução da sudorese é um dos marcadores de resposta ao tratamento quimioterápico. A sudorese noturna idiopática — quando investigação extensiva não identifica causa — têm prognóstico favorável, embora possa persistir cronicamente com intensidade variável.
Mitos e Fatos
Mito vs. Fato
Sudorese noturna é sempre sinal de doença grave.
Na grande maioria dos casos, a sudorese noturna é benigna — associada à menopausa, ao ambiente de sono ou a medicamentos. Embora possa indicar condições graves, estas são a minoria.
Só mulheres na menopausa têm sudorese noturna.
Homens e mulheres jovens também podem ter sudorese noturna. Infecções, medicamentos, distúrbios endócrinos e causas idiopáticas afetam ambos os sexos em qualquer faixa etária.
A acupuntura funciona apenas por efeito placebo na sudorese noturna.
Parte dos ensaios clínicos com controle sham sugere benefício da acupuntura real sobre a simulada, embora a diferença entre grupos seja modesta em vários estudos e a resposta placebo seja notoriamente alta em pesquisas de sintomas vasomotores. Os mecanismos neurofisiológicos propostos são plausíveis, mas ainda em caracterização.
Terapia hormonal é a única opção eficaz para suores da menopausa.
Embora a TH seja o tratamento mais eficaz, alternativas como acupuntura, venlafaxina, gabapentina e antagonistas NK3 oferecem opções para mulheres que não podem ou não desejam usar hormônios.
Quando Procurar Ajuda Médica
Perguntas Frequentes sobre Sudorese Noturna
Sudorese noturna refere-se a episódios de transpiração excessiva durante o sono, intensos o suficiente para encharcar roupas de cama e pijama, independentemente da temperatura ambiente. É considerada anormal quando ocorre repetidamente, não é explicada por excesso de cobertores ou quarto quente, e interfere na qualidade do sono. A prevalência na população geral varia de 10% a 41%. A distinção entre sudorese verdadeira e transpiração ambiental é o primeiro passo da avaliação médica.
As causas mais comuns incluem: alterações hormonais (menopausa e perimenopausa em mulheres, andropausa em homens), medicamentos (antidepressivos ISRS, tamoxifeno, hipoglicemiantes), infecções (tuberculose, HIV, endocardite), distúrbios endócrinos (hipertireoidismo, feocromocitoma, diabetes com hipoglicemia noturna) e neoplasias (linfoma, leucemia). Em muitos casos a causa é idiopática, ou seja, não identificável após investigação completa. A menopausa responde pela maioria dos casos em mulheres entre 45 e 55 anos.
A sudorese noturna é um dos três sintomas B clássicos do linfoma, junto com febre inexplicada acima de 38 °C e perda de peso involuntária superior a 10% em 6 meses. A presença simultânea de linfadenopatia indolor (linfonodos aumentados no pescoço, axilas ou virilha), prurido generalizado e fadiga intensa reforça a suspeita. Nesses casos, a investigação com hemograma, LDH, exames de imagem e biópsia linfonodal é prioritária. Porém, é importante enfatizar que a grande maioria dos casos de sudorese noturna não está relacionada a câncer.
Os principais medicamentos associados são: antidepressivos inibidores seletivos da recaptação de serotonina (ISRS) como fluoxetina, sertralina e paroxetina; venlafaxina (inibidor de recaptação de serotonina e norepinefrina); tamoxifeno (usado no câncer de mama); hipoglicemiantes e insulina (por causarem hipoglicemia noturna). A sudorese noturna também pode ocorrer como parte da defervescência (queda térmica) ao final do ciclo febril, seja ela espontânea ou acelerada por antipiréticos — isso não configura "rebote", é parte da termorregulação homeostática. A relação temporal entre o início do medicamento e os sintomas é a pista mais importante. Nunca suspenda medicamentos por conta própria — consulte seu médico.
Os mecanismos propostos envolvem possível modulação da termorregulação hipotalâmica e do tônus autonômico. A hipotese e que a estimulação de pontos específicos gere aferências que influenciam a área pré-óptica do hipotálamo e a chamada zona termoneutra, com efeitos secundarios sobre serotonina, norepinefrina e peptídeos opioides endógenos. Trata-se de um racional biológico consistente com estudos exploratorios de neuroimagem, mas não de uma via causal plenamente comprovada em humanos.
Um protocolo típico envolve 8 a 15 sessões semanais na fase inicial, seguidas de espaçamento progressivo para sessões quinzenais e depois mensais de manutenção. O estudo ACOM demonstrou benefícios significativos com 15 sessões padronizadas. Na prática clínica, a maioria dos pacientes percebe melhora a partir da quarta a sexta sessão. O médico acupunturista avalia individualmente a resposta e ajusta o intervalo e a duração do tratamento. Os efeitos costumam se manter por até 6 meses após o término do ciclo.
A acupuntura médica é muito segura quando realizada por médico acupunturista qualificado. Os efeitos adversos mais comuns são leves e autolimitados: pequenos hematomas nos locais de inserção, dor momentânea durante a inserção da agulha e, raramente, sonolência transitória. Contraindicações incluem distúrbios graves de coagulação, uso de anticoagulantes em doses elevadas e infecção ativa nos locais de inserção. Antes de iniciar o tratamento, o médico realiza avaliação para confirmar que a sudorese noturna não requer investigação de causa específica.
Não de forma generalizada. A terapia hormonal (TH), quando indicada, continua sendo o tratamento mais eficaz para sintomas vasomotores da menopausa e a decisão de iniciar, manter ou suspender TH cabe ao ginecologista. Para pacientes que não podem ou não desejam usar TH (por exemplo, após câncer de mama hormônio-dependente ou trombose prévia), a acupuntura e uma opção não hormonal que pode ser considerada — com magnitude de efeito menor que a TH e com resposta variável entre pacientes. Qualquer substituição terapêutica deve ser discutida com o médico responsável.
O prognóstico depende da causa. Quando secundária a infecções (tuberculose, por exemplo), o tratamento adequado resolve completamente a sudorese. Na menopausa, os sintomas são autolimitados mas podem persistir por 7 a 11 anos — o tratamento visa melhorar a qualidade de vida durante esse período. A sudorese medicamentosa resolve com ajuste ou troca do fármaco. A sudorese idiopática pode persistir cronicamente com intensidade variável. Em todos os cenários, o tratamento adequado — seja com acupuntura, farmacoterapia ou combinação — proporciona controle significativo dos sintomas.
Medidas comportamentais complementam o tratamento médico: mantenha o quarto fresco (18-20 °C), use roupas de cama e pijamas de fibras naturais (algodão, linho), evite álcool e comidas apimentadas nas horas antes de dormir, mantenha peso saudável (a adiposidade dificulta a termorregulação), pratique exercício físico regular (mas não nas 3 horas antes de dormir), e mantenha um diário de episódios para identificar gatilhos individuais. Essas medidas isoladamente podem reduzir a frequência dos episódios em 20-30% e potencializam o efeito da acupuntura ou de fármacos.
Leia Também
Aprofunde seu conhecimento com artigos relacionados