Qué son
Los antidepresivos utilizados en el dolor crónico son una clase heterogénea que comparte un punto crucial: el efecto analgésico es distinto del antidepresivo y ocurre, en buena parte de los casos, a dosis menores que las psiquiátricas. Tomar amitriptilina o duloxetina para el dolor no significa que el médico considere el dolor como psicológico: significa que la molécula modula activamente las vías neurales de procesamiento del dolor, un efecto bien establecido en farmacología e independiente del estado de ánimo.
Las clases relevantes en medicina del dolor son tres: los tricíclicos (ATC) —amitriptilina, nortriptilina— con mecanismo multifacético (inhibición de la recaptación de serotonina y noradrenalina, bloqueo de canales de sodio y antagonismo NMDA parcial); los IRSN (inhibidores de la recaptación de serotonina y noradrenalina) —duloxetina y venlafaxina—, con perfil más enfocado en los neurotransmisores de la modulación descendente; y los ISRS (sertralina, fluoxetina, escitalopram), utilizados en depresión, pero con poca evidencia analgésica en dolor aislado y, por tanto, no recomendados como analgésicos de elección.
Analgésico ≠ psiquiátrico
La amitriptilina y la duloxetina tienen un efecto analgésico directo en dolor neuropático, fibromialgia y migraña, generalmente a dosis menores que las usadas en depresión.
Modulación descendente
Aumentan la serotonina y la noradrenalina en las vías descendentes inhibitorias del dolor, fortaleciendo la capacidad del sistema nervioso central de silenciar las señales nociceptivas.
La titulación lenta es crítica
Inicio con dosis baja, aumento gradual y un tiempo de 2-6 semanas hasta el efecto. La educación sobre las expectativas es lo que más determina la adherencia y el éxito.
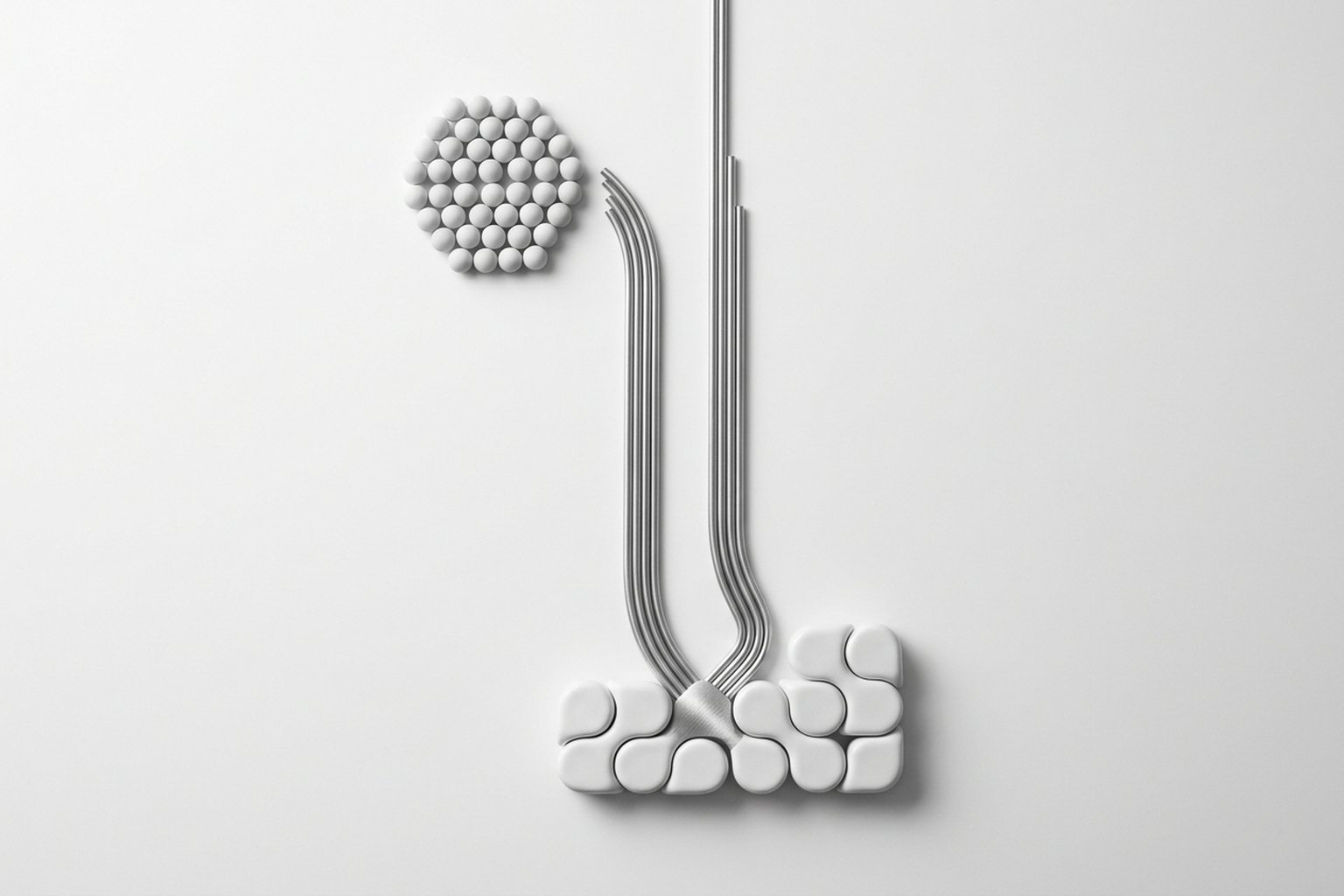
Mecanismo de acción
El mecanismo analgésico central es la modulación descendente del dolor. El sistema nervioso central tiene vías inhibitorias que descienden del mesencéfalo (sustancia gris periacueductal, PAG) hacia la médula rostroventral (RVM) y, desde allí, hacia el asta dorsal medular, donde silencian las señales nociceptivas antes de que asciendan a la corteza. La serotonina y la noradrenalina son los principales neurotransmisores de esta vía. Los tricíclicos y los IRSN aumentan la disponibilidad de estos neurotransmisores en la hendidura sináptica, con el resultado de que las vías descendentes son más activas y el dolor menos intenso.
Los tricíclicos suman dos efectos secundarios relevantes: el bloqueo de los canales de sodio (útil en dolor neuropático, como hacen los anticonvulsivos) y el antagonismo NMDA parcial (modulación de la sensibilización central). Esto explica por qué la amitriptilina mantiene una eficacia robusta en dolor neuropático incluso comparada con moléculas más modernas. La duloxetina y la venlafaxina tienen un perfil más estrecho —sin bloqueo de sodio ni NMDA—, pero son mejor toleradas en buena parte de los pacientes. Cuando el dolor y la depresión coexisten (situación muy común en dolor crónico), el efecto antidepresivo adicional es un beneficio, pero no es condición necesaria para que aparezca el efecto analgésico.
Vía farmacológica de los antidepresivos en el dolor
Inhibición de la recaptación de serotonina y noradrenalina
Los tricíclicos (amitriptilina, nortriptilina) y los IRSN (duloxetina, venlafaxina) bloquean los transportadores SERT y NET en la hendidura sináptica, aumentando la permanencia de los neurotransmisores.
Aumento de los neurotransmisores en las vías descendentes
La serotonina y la noradrenalina quedan más disponibles en las vías inhibitorias que descienden del PAG → RVM → asta dorsal medular.
Fortalecimiento de la modulación descendente del dolor
Las vías inhibitorias se vuelven más activas y silencian las señales nociceptivas en el asta dorsal antes de que lleguen a la corteza: menor intensidad de dolor percibido.
Efectos secundarios (bloqueo de sodio, NMDA) + antidepresivo
Los tricíclicos suman bloqueo de canales de sodio (efecto en dolor neuropático) y antagonismo NMDA parcial (sensibilización central). El efecto sobre el ánimo es adicional y útil en casos con depresión coexistente.
Evidencia científica
La evidencia sobre los antidepresivos en el dolor es una de las más consistentes de la medicina del dolor moderna y diferencia con claridad qué moléculas funcionan en qué condiciones. El error popular es tratar a los «antidepresivos» como un bloque homogéneo; las diferencias entre tricíclicos, IRSN e ISRS son decisivas tanto clínica como farmacológicamente.
La revisión Cochrane de Moore et al. (2015) sobre amitriptilina en dolor neuropático sintetizó decenas de ensayos y consolidó un NNT en torno a 4-6 para alivio clínicamente relevante: un nivel robusto para un analgésico oral. La revisión Cochrane de Lunn et al. (2014) estableció a la duloxetina como primera línea en neuropatía diabética dolorosa, con eficacia consistente y mejor tolerabilidad que los tricíclicos en buena parte de los pacientes. En la fibromialgia, Busch et al. (Cochrane 2017) y la guía EULAR incluyen a la duloxetina entre las opciones farmacológicas con mayor respaldo, asociada a ejercicio estructurado.
En dolor neuropático en sentido amplio, la guía de Finnerup et al. (Lancet Neurology 2015) posiciona a los tricíclicos (amitriptilina, nortriptilina) y a los IRSN (duloxetina, venlafaxina) como primera línea, junto a los anticonvulsivos (gabapentina, pregabalina). En la profilaxis de la migraña, la amitriptilina se recomienda desde hace décadas con respaldo consistente: la revisión de Silberstein (Cephalalgia) y las guías posteriores mantienen la indicación. En dolor musculoesquelético crónico, la duloxetina está aprobada por la FDA para la lumbalgia crónica y la artrosis, con metanálisis que muestran una ganancia modesta pero consistente en dolor y función.
En contraste, los ensayos con ISRS (fluoxetina, sertralina, escitalopram) en dolor aislado —neuropático o fibromialgia— no muestran de manera consistente un beneficio analgésico relevante. La explicación biológica es directa: los ISRS aumentan la serotonina, pero no la noradrenalina, y la modulación descendente del dolor requiere ambos. Eso no significa que los ISRS no tengan papel en pacientes con dolor crónico: cuando hay depresión o ansiedad significativas coexistentes, el tratamiento psiquiátrico mejora indirectamente el sufrimiento asociado al dolor. Pero el efecto es sobre el ánimo, no sobre el dolor de forma directa.
Indicaciones
Las indicaciones basadas en evidencia son condición-específicas: no «dolor crónico en general». Elegir el antidepresivo adecuado para el cuadro adecuado es lo que separa el uso racional de la prescripción genérica.
🔍Indicaciones de los antidepresivos en el dolor
Amitriptilina o duloxetina como primera línea (Finnerup et al. 2015). La nortriptilina es una opción en adultos mayores por su perfil anticolinérgico más leve.
La amitriptilina (dosis baja por la noche) y la duloxetina cuentan con mayor evidencia; la duloxetina está aprobada por la FDA. Integrar con ejercicio estructurado (recomendación EULAR).
La duloxetina está aprobada por la FDA para lumbalgia crónica y artrosis; ganancia modesta y consistente en dolor y función. Útil cuando el AINE está contraindicado.
Amitriptilina 10-50 mg por la noche: uso consolidado en guías desde hace décadas. Beneficio en la reducción de la frecuencia y la intensidad.
La amitriptilina es la opción con mejor evidencia para profilaxis; una dosis baja (10-25 mg por la noche) suele ser suficiente.
Cuando una depresión significativa acompaña al dolor —situación muy común en dolor crónico—, los tricíclicos y los IRSN ofrecen un doble beneficio (analgésico + antidepresivo).
Cómo se utilizan
Tres principios orientan el uso racional: la titulación lenta desde una dosis baja, la paciencia clínica porque el efecto tarda 2-6 semanas y las dosis analgésicas típicamente menores que las psiquiátricas. La interrupción prematura por «no estar funcionando» es una de las principales causas de fracaso terapéutico aparente: educar al paciente sobre las expectativas es, en sí misma, una intervención clínica.
ABORDAJE CLÍNICO DEL USO
Evaluación médica + ECG basal según el perfil
Anamnesis dirigida (sueño, apetito, ánimo, medicaciones en uso), exploración cardiovascular y ECG basal en pacientes mayores de 60 años, cardiopatía conocida o al iniciar un tricíclico.
Titulación lenta desde dosis baja
Amitriptilina 10-25 mg por la noche como inicio típico; duloxetina 30 mg/día; venlafaxina 37,5 mg/día. Aumento quincenal según tolerancia y respuesta, nunca partiendo de la dosis objetivo.
Reevaluación en 2-6 semanas
Tiempo necesario para que aparezca el efecto analgésico. Evaluar dolor, sueño, efectos adversos y ajustar dosis. Educación continua sobre las expectativas y el motivo de la prescripción.
Mantenimiento o descontinuación gradual
Si es eficaz, mantener con reevaluaciones periódicas. Si es ineficaz o intolerable, cambiar o descontinuar; siempre con descontinuación GRADUAL (especialmente con duloxetina y venlafaxina, que causan síndrome de discontinuación si se interrumpen abruptamente).

Antidepresivos para el dolor disponibles en Brasil
La disponibilidad en Brasil es amplia. La amitriptilina y la nortriptilina tienen genéricos consolidados y están en el SUS; el costo mensual es bajo, lo que favorece la adherencia en poblaciones con restricción financiera. La duloxetina tiene cobertura parcial en el SUS y disponibilidad amplia en seguros privados y particulares. La venlafaxina varía en cobertura entre planes. Todos los ítems listados requieren prescripción médica.
ANTIDEPRESIVOS PARA EL DOLOR EN BRASIL
| PRINCIPIO ACTIVO | MARCAS | PRESENTACIÓN | RANGO ADULTO (DOLOR) | OBSERVACIONES |
|---|---|---|---|---|
| Amitriptilina | Tryptanol, Amytril, genérico | 10-25 mg-75 mg comp. | 10-75 mg/día por la noche | Anticolinérgica; evitar en adultos mayores (Beers) |
| Nortriptilina | Pamelor | 10-25-75 mg comp. | 10-75 mg/día | Menos anticolinérgica que la amitriptilina; opción en adultos mayores |
| Duloxetina | Cymbalta, Velija, Dual, Alois, Cymbi, genérico | 30-60 mg cápsula | 30-60 mg/día (hasta 120 mg en fibromialgia) | Náuseas iniciales; descontinuación gradual |
| Venlafaxina | Efexor XR, Alenthus XR, Venlift OD, Vensat, Venlaxin, Efex XR, genérico | 37,5-75-150 mg cápsula LP | 75-225 mg/día | Monitorizar PA en uso crónico (puede elevarla) |
Una observación práctica sobre costo y adherencia: la amitriptilina genérica cuesta una fracción del precio de las alternativas más nuevas y, en buena parte de los cuadros de dolor neuropático y fibromialgia, ofrece una eficacia comparable. En pacientes con perfil favorable (sin contraindicaciones cardíacas, sin glaucoma de ángulo cerrado, sin hipertrofia prostática significativa), comenzar por amitriptilina es una decisión racional; si la tolerancia es limitada, considerar nortriptilina o migrar a duloxetina. El uso continuo exige reevaluación periódica.
Posología, interacciones y poblaciones especiales
Adultos mayores. Preferir nortriptilina sobre amitriptilina: menos anticolinérgica y, por tanto, menor riesgo de estreñimiento, retención urinaria y confusión. Se recomienda un ECG basal en todos los pacientes que inician un tricíclico después de los 60 años. En el uso de IRSN, atención al riesgo de hiponatremia (SIADH), especialmente en las primeras semanas.
Cardiopatía. El ECG basal es obligatorio al iniciar un tricíclico: hay riesgo de prolongación del intervalo QT y de arritmias. Evitar en arritmia ventricular, IAM reciente o bloqueos de conducción significativos.
Glaucoma de ángulo cerrado. Los tricíclicos están contraindicados por el efecto anticolinérgico sobre el ángulo iridocorneal. En el glaucoma de ángulo abierto, su uso puede ser aceptable con evaluación oftalmológica.
Embarazadas. La amitriptilina suele considerarse aceptable cuando es necesaria; si el ISRS es la elección, debe evitarse la paroxetina (señal de malformación cardíaca). La duloxetina cuenta con datos más limitados: decisión compartida con obstetricia.
Lactancia. La amitriptilina y la duloxetina cuentan con datos razonables en lactancia, con excreción láctea relativamente baja. Discutir con obstetricia y pediatría antes de iniciar en madres lactantes.
Efectos adversos, riesgos y contraindicaciones
El perfil de riesgo de los antidepresivos en el dolor es molécula-específico: tricíclicos, IRSN e ISRS tienen perfiles diferentes. La mayoría de los efectos adversos son dosis-dependientes y mejoran con titulación lenta, pero algunos exigen atención específica.
Contraindicaciones importantes. Tricíclicos: hipersensibilidad; IAM reciente, arritmia ventricular o bloqueo de rama significativo; glaucoma de ángulo cerrado; hipertrofia prostática con retención; uso concomitante de IMAO. Duloxetina: hepatopatía significativa, glaucoma de ángulo cerrado no tratado, insuficiencia renal grave (CrCl < 30 mL/min). Venlafaxina: la hipertensión no controlada es una precaución fuerte. En todos: uso de IMAO concomitante o en las 2 últimas semanas (lavado).
Limitaciones y lo que aún no se sabe
Los antidepresivos en el dolor son una de las clases con mejor perfil de evidencia y menor barrera de costo, pero enfrentan limitaciones clínicas y, sobre todo, estigma que reduce la adherencia. Separar lo que sabemos de lo que aún no sabemos es parte esencial de la conversación con el paciente.
Mito frente a hecho
Tomar un antidepresivo para el dolor significa que mi médico cree que mi dolor es psicológico
NO. La amitriptilina y la duloxetina cuentan con evidencia robusta de analgesia en dolor neuropático y fibromialgia, a dosis a menudo MENORES que las usadas en depresión, mediante mecanismos distintos del efecto antidepresivo. La modulación descendente del dolor por serotonina y noradrenalina está biológicamente bien establecida y es independiente de la depresión.
Lagunas de la evidencia
El tiempo hasta el efecto genera descontinuaciones prematuras. El paciente espera un efecto en días (como con los AINE) y, al no sentir mejoría en 1-2 semanas, interrumpe. El efecto analgésico tarda 2-6 semanas en manifestarse plenamente: educar al paciente sobre este plazo es una intervención clínica y, cuando se hace bien, aumenta sustancialmente la adherencia.
La tolerabilidad limita a una parte de los pacientes. Entre el 20-30 % de los pacientes que inician amitriptilina o duloxetina la descontinúan por efectos adversos: náuseas, sedación, aumento de peso, efectos anticolinérgicos. La titulación lenta reduce bastante estos problemas, pero no los elimina por completo. En quienes no toleran la primera opción, el cambio entre tricíclico e IRSN (o viceversa) suele permitir mantener la clase.
El estigma sigue siendo una barrera significativa. La confusión pública entre «antidepresivo» y «medicamento psiquiátrico para quien tiene depresión» lleva a los pacientes a resistirse a la prescripción o a interrumpirla en silencio. El trabajo clínico de explicar por qué se prescribió el medicamento —modulación del dolor, dosis analgésicas menores— suele ser decisivo para la adherencia.
Los datos a largo plazo son limitados. La mayoría de los ensayos cubre 8-12 semanas. El efecto en uso continuado más de 2 años, el impacto en la función cognitiva de adultos mayores con uso prolongado y las estrategias ideales de descontinuación y reinicio siguen siendo áreas con datos parciales: la conducta individualizada con reevaluaciones periódicas es el estándar razonable.
Relación con la acupuntura médica
Los antidepresivos y la acupuntura médica actúan sobre mecanismos distintos: los primeros sobre los neurotransmisores de la modulación descendente (serotonina, noradrenalina); la acupuntura sobre la neuromodulación local y central (sustancia gris periacueductal, opioides endógenos, modulación autonómica). No hay interacciones farmacológicas descritas, lo que permite la combinación en un plan coordinado por el médico. La lógica práctica: en parte de los cuadros, ambos pueden complementarse; en algunos pacientes intolerantes, la adición de acupuntura puede contribuir al manejo del dolor, pero cualquier ajuste o descontinuación del antidepresivo es decisión médica y debe seguir un descenso gradual cuando esté indicado.
ANTIDEPRESIVOS FRENTE A ACUPUNTURA MÉDICA
| ASPECTO | ANTIDEPRESIVOS | ACUPUNTURA |
|---|---|---|
| Dolor neuropático | Alto | Bajo-moderado |
| Fibromialgia | Alto (duloxetina) | Moderado |
| Profilaxis de la migraña | Alto (amitriptilina) | Moderado-alto |
| Efecto en depresión coexistente | Alto | Moderado (adyuvante) |
| Uso prolongado | Sí, con reevaluación periódica | Perfil favorable con reevaluación periódica |
| Interacción con otros fármacos | Frecuente | Sin interacciones farmacológicas descritas |
Cuándo consultar al médico
El uso de un antidepresivo en el dolor siempre implica seguimiento médico, por la clase, la titulación, las interacciones y las poblaciones de riesgo. Algunos signos requieren contacto precoz y otros caracterizan una emergencia clínica.
Preguntas frecuentes sobre los antidepresivos en el dolor
No. La amitriptilina tiene dos aplicaciones clínicas bien establecidas y distintas: depresión (a dosis típicamente de 75-150 mg/día) y dolor (a dosis de 10-75 mg/día). El efecto analgésico ocurre por la modulación de las vías descendentes del dolor —aumento de serotonina y noradrenalina, junto al bloqueo de canales de sodio y al antagonismo NMDA parcial— y es independiente del efecto antidepresivo. Las indicaciones analgésicas con mayor evidencia son el dolor neuropático, la fibromialgia, la profilaxis de la migraña y la cefalea tensional crónica. Tomar amitriptilina para el dolor NO significa que el médico considere el dolor psicológico.
El efecto analgésico de los antidepresivos no es inmediato como el de los AINE o el paracetamol. Depende de adaptaciones neuroplásticas en las vías descendentes del dolor: aumento sostenido de neurotransmisores, ajustes en los receptores y en la conectividad sináptica. Esas adaptaciones tardan 2-6 semanas en estabilizarse. Es un tiempo análogo al del efecto antidepresivo en depresión, y existe por la misma razón biológica. Informar al paciente sobre este plazo es uno de los factores que más determinan el éxito o el fracaso: la interrupción a las 1-2 semanas porque «no funciona» es una causa común de fracaso aparente.
Depende del perfil del paciente. Amitriptilina, ventajas: bajo costo (genérico consolidado), evidencia robusta en dolor neuropático y fibromialgia, efecto colateral útil en pacientes con insomnio (sedación nocturna). Desventajas: perfil anticolinérgico (boca seca, estreñimiento, retención), riesgo cardiovascular en adulto mayor o cardiópata, ganancia de peso. Duloxetina, ventajas: mejor tolerabilidad en adulto mayor, sin efectos anticolinérgicos importantes, aprobada por la FDA para lumbalgia crónica y artrosis además de para neuropatía diabética y fibromialgia. Desventajas: mayor costo, náuseas iniciales comunes, síndrome de discontinuación marcado, elevación leve de la PA. En adulto joven sin cardiopatía, la amitriptilina es una elección racional; en adulto mayor o cardiópata, duloxetina o nortriptilina suelen ser las preferidas.
La interrupción exige conversación médica y, en la mayoría de los casos, descontinuación GRADUAL. La duloxetina y la venlafaxina causan síndrome de discontinuación si se interrumpen abruptamente: mareo, síntomas «pseudogripales», parestesias, sensación de «descargas eléctricas». Los tricíclicos también pueden provocar síntomas si se interrumpen de golpe, aunque en menor grado. La estrategia habitual es reducir la dosis a lo largo de semanas, con seguimiento clínico. En dolor neuropático o fibromialgia que respondieron bien, muchos pacientes consiguen descontinuar tras 6-12 meses de control sintomático; en profilaxis de la migraña, el protocolo suele ser mantener durante 6-12 meses e intentar un descenso gradual si la frecuencia de las crisis disminuyó.
Algunos sí, más que otros. La amitriptilina y la mirtazapina tienen una asociación consistente con ganancia de peso en uso prolongado, por el efecto antihistamínico (aumento del apetito) y por la reducción de la actividad física asociada a la sedación. La duloxetina y la venlafaxina tienden a ser más neutras en cuanto al peso; algunos pacientes pierden peso en las primeras semanas por las náuseas. Los ISRS varían: la sertralina y el escitalopram suelen ser más neutros; la paroxetina tiene mayor asociación con ganancia de peso. Si la ganancia de peso es un problema clínico importante, conversar con el médico opciones de cambio o intervención nutricional/ejercicio asociadas; no interrumpir el medicamento por cuenta propia.
Leia Também
Aprofunde seu conhecimento com artigos relacionados