¿Qué es la cervicobraquialgia?
Cervicobraquialgia es el término clínico que describe el dolor originado en la columna cervical que se irradia al miembro superior: hombro, brazo, antebrazo y, en algunos casos, mano y dedos. A diferencia de la cervicalgia aislada (dolor solo en el cuello), la cervicobraquialgia indica afectación o irritación de estructuras neurales o dolor referido somático profundo.
La afección puede deberse a la compresión de raíces nerviosas cervicales (radiculopatía), irritación discal, disfunción facetaria con dolor referido o puntos gatillo miofasciales en la musculatura cervical y escapular. La diferenciación entre el dolor radicular (neural) y el dolor referido (somático) es fundamental para orientar el tratamiento.
La cervicobraquialgia es una de las consultas más frecuentes en ortopedia y en clínicas del dolor, y representa una causa importante de incapacidad funcional del miembro superior y de baja laboral.
Dolor irradiado
El dolor se origina en el cuello y se propaga al hombro, al brazo y, en algunos casos, hasta los dedos de la mano.
Componente neural
Con frecuencia implica compresión o irritación de raíces nerviosas cervicales (C5, C6, C7 o C8).
Déficit funcional
Puede provocar debilidad, hormigueo y adormecimiento en el brazo, lo que afecta a las actividades cotidianas y laborales.
Epidemiología
La radiculopatía cervical, principal causa de cervicobraquialgia, tiene una incidencia anual de 83 por 100.000 habitantes. La franja etaria más afectada se sitúa entre los 45 y los 54 años. Las raíces C6 y C7 son las más comprometidas, con un 60-70 % de los casos.
En adultos jóvenes (20-40 años), la causa más frecuente es la hernia discal cervical aguda. En adultos mayores (por encima de los 55 años) predominan las alteraciones espondilóticas (osteofitos, estenosis foraminal degenerativa). Los factores de riesgo incluyen el trabajo con vibraciones, las posturas cervicales sostenidas, el tabaquismo y los antecedentes de traumatismo cervical previo.
Fisiopatología
La cervicobraquialgia puede clasificarse en dos mecanismos fisiopatológicos diferentes, con implicaciones terapéuticas distintas: el dolor radicular (neuropático) y el dolor referido somático.
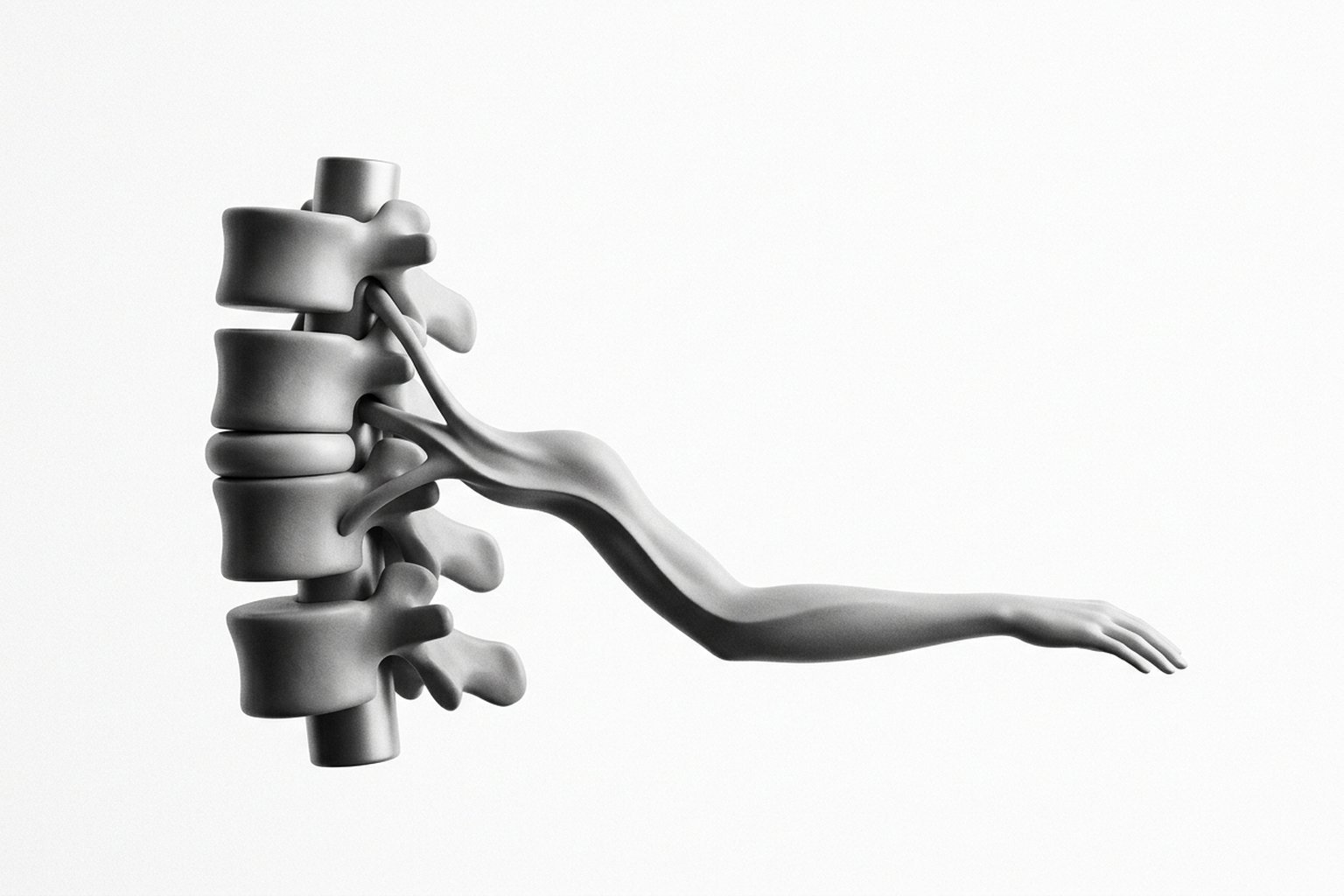
Radiculopatía cervical (dolor neuropático)
La compresión mecánica de una raíz nerviosa cervical en el foramen intervertebral provoca inflamación perirradicular con liberación de TNF-α, IL-1β y prostaglandina E2. Estos mediadores sensibilizan los nociceptores del ganglio de la raíz dorsal y generan un dolor neuropático que sigue el dermatoma correspondiente.
La hernia discal comprime la raíz directamente (mecanismo mecánico), mientras que la espondilosis cervical reduce el foramen neural a través de osteofitos e hipertrofia facetaria (mecanismo degenerativo). En ambos casos, la cascada inflamatoria es tan importante como la compresión mecánica para la generación del dolor.
Dolor referido somático
Las estructuras cervicales profundas (articulaciones facetarias, discos, ligamentos) comparten inervación segmentaria con el miembro superior. La estimulación nociceptiva de estas estructuras puede generar dolor percibido en el hombro, el brazo y el antebrazo sin compresión neural verdadera. Este mecanismo explica las cervicobraquialgias con pruebas de imagen normales.
Los puntos gatillo en la musculatura escalena, el trapecio superior, el elevador de la escápula y el infraespinoso también generan patrones de dolor referido que imitan la radiculopatía cervical.
Síntomas
Los síntomas de la cervicobraquialgia varían según la raíz nerviosa afectada y el mecanismo del dolor. El dolor irradiado al miembro superior es el síntoma cardinal, a menudo acompañado de alteraciones sensitivas y, en los casos más graves, de déficit motor.
🔍Síntomas de la cervicobraquialgia
Dolor que comienza en el cuello y se propaga por el hombro, el brazo, el antebrazo y, en algunos casos, hasta los dedos, siguiendo el trayecto de la raíz afectada.
Parestesias en patrón de dermatoma: C6, pulgar e índice; C7, dedo medio; C8, anular y meñique.
C5, deltoides y bíceps; C6, extensores de la muñeca y bíceps; C7, tríceps y flexores de la muñeca; C8, interóseos de la mano.
La extensión y la rotación ipsilateral empeoran el dolor al reducir el foramen neural (maniobra de Spurling).
Limitación de la amplitud de movimiento cervical, especialmente la extensión y la rotación hacia el lado sintomático.
La tos, el estornudo y el esfuerzo abdominal (maniobra de Valsalva) pueden agravar el dolor radicular.
PATRÓN DE AFECTACIÓN POR RAÍZ NERVIOSA
| RAÍZ | DOLOR / PARESTESIA | DEBILIDAD | REFLEJO ALTERADO |
|---|---|---|---|
| C5 | Hombro lateral, brazo lateral proximal | Deltoides, bíceps | Bicipital |
| C6 | Brazo lateral, antebrazo, pulgar e índice | Bíceps, extensores de la muñeca | Braquiorradial |
| C7 | Brazo posterior, antebrazo dorsal, dedo medio | Tríceps, flexores de la muñeca | Tricipital |
| C8 | Antebrazo medial, anular y meñique | Interóseos, flexores de los dedos | Ninguno específico |
Diagnóstico
El diagnóstico de la cervicobraquialgia es clínico, basado en una historia detallada del patrón de irradiación del dolor y en pruebas provocativas específicas. Las pruebas complementarias están indicadas para confirmar la causa y evaluar la gravedad.
🏥Evaluación clínica de la cervicobraquialgia
Fonte: Guías de evaluación de la columna cervical
Pruebas provocativas
- 1.Test de Spurling: la compresión axial con extensión y rotación ipsilateral reproduce el dolor irradiado (especificidad 93-100 %)
- 2.Test de distracción cervical: la tracción axial alivia el dolor (sensibilidad 44 %, especificidad 90 %)
- 3.Test de abducción del hombro (Bakody): la mano sobre la cabeza alivia el dolor radicular
- 4.Test de tensión del miembro superior (ULTT): reproduce el dolor con el estiramiento neural
Evaluación neurológica
- 1.Evaluación de la fuerza segmentaria: deltoides (C5), bíceps (C6), tríceps (C7), interóseos (C8)
- 2.Sensibilidad en dermatomas: tacto leve y discriminación de dos puntos
- 3.Reflejos profundos: bicipital (C5-C6), braquiorradial (C6), tricipital (C7)
- 4.Signos de mielopatía: signo de Hoffmann, clonus, Babinski (indican compresión medular)
PRUEBAS COMPLEMENTARIAS EN LA CERVICOBRAQUIALGIA
| PRUEBA | INDICACIÓN | HALLAZGOS |
|---|---|---|
| Resonancia magnética cervical | Prueba de elección para evaluar discos y raíces | Hernia discal, estenosis foraminal, compresión radicular |
| Electroneuromiografía (ENMG) | Confirma la radiculopatía y descarta la neuropatía periférica | Denervación en miotoma específico, conducción nerviosa |
| Tomografía cervical | Evalúa el componente óseo (osteofitos, estenosis) | Espondilosis, estenosis foraminal ósea |
| Radiografía funcional | Evalúa inestabilidad y alineación | Pérdida de lordosis, inestabilidad segmentaria |
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Síndrome del desfiladero torácico
- Parestesias en el lado cubital del antebrazo y de la mano
- Empeora con los brazos elevados
- Test de Roos positivo (3 min de elevación)
Pruebas diagnósticas
- Test de Adson
- ENMG con maniobras provocativas
Capsulitis adhesiva del hombro
- Limitación global del rango de movimiento del hombro
- Dolor nocturno en el hombro
- Sin parestesias distales
Pruebas diagnósticas
- Exploración del hombro con rango pasivo limitado
Tendinopatía del manguito rotador
- Dolor en el hombro con arco doloroso
- Sin irradiación por debajo del codo
- Debilidad específica de los rotadores
Pruebas diagnósticas
- Tests de Jobe, Patte, Gerber
Síndrome del túnel carpiano
- Parestesias en el territorio del nervio mediano (pulgar a anular)
- Empeora por la noche
- Signos de Tinel y Phalen positivos
Pruebas diagnósticas
- ENMG con conducción nerviosa en la muñeca
Tumor de Pancoast
- Dolor progresivo en el hombro y el brazo
- Síndrome de Horner (ptosis, miosis, anhidrosis)
- Pérdida de peso, tabaquismo
Pruebas diagnósticas
- Radiografía y TC de tórax
Tratamientos
La mayoría de los pacientes con cervicobraquialgia (75-90 %) mejoran con tratamiento conservador en 8-12 semanas. El abordaje combina el control del dolor, la neurodinámica, los ejercicios cervicales y la modificación de los factores agravantes.
OPCIONES DE TRATAMIENTO PARA LA CERVICOBRAQUIALGIA
| TRATAMIENTO | MECANISMO | EVIDENCIA | CONSIDERACIONES |
|---|---|---|---|
| Medicación (AINE, gabapentina) | Antiinflamatoria, neuromodulación | Moderada | Fase aguda — AINE + gabapentina para el dolor neuropático |
| Ejercicios cervicales y neurodinámica | Control motor, deslizamiento neural | Fuerte | Base del tratamiento conservador — inicio precoz |
| Acupuntura / electroacupuntura | Modulación nociceptiva, antiinflamatoria | Moderada-fuerte | Adyuvante eficaz para el control del dolor |
| Tracción cervical | Apertura foraminal, reducción de la compresión | Moderada | Intermitente, con cautela — contraindicada en inestabilidad |
| Infiltración epidural cervical | Antiinflamatoria perirradicular potente | Moderada | Casos refractarios al tratamiento conservador > 6 semanas |
| Bloqueo foraminal selectivo | Diagnóstico y terapéutico de la raíz específica | Moderada | Confirma el nivel y proporciona alivio temporal |
| Cirugía (discectomía/fusión) | Descompresión neural directa | Fuerte (en casos seleccionados) | Indicada en déficit motor progresivo o refractariedad |
CRONOGRAMA DE TRATAMIENTO CONSERVADOR
Control del dolor agudo
AINE, gabapentina/pregabalina si hay dolor neuropático, acupuntura para la analgesia, reposo relativo con movilización precoz. Collarín cervical durante un tiempo limitado (máximo 1-2 semanas).
Movilización neural y ejercicios
Técnicas de neurodinámica (deslizamiento neural), ejercicios de estabilización cervical, terapia manual suave. Mantenimiento de la acupuntura.
Fortalecimiento y propiocepción
Progresión de la carga en los ejercicios cervicales y escapulotorácicos, entrenamiento propioceptivo, corrección postural.
Reincorporación funcional
Reincorporación gradual a las actividades laborales y deportivas. Orientaciones ergonómicas. Programa de mantenimiento.
Acupuntura y laserterapia
La acupuntura es una opción terapéutica con buena evidencia para la cervicobraquialgia, ya que actúa sobre múltiples mecanismos del dolor. Los metanálisis muestran una eficacia superior al tratamiento convencional aislado en la reducción del dolor y la mejora funcional.
Entre los mecanismos se incluyen: la inhibición segmentaria de la transmisión nociceptiva en las raíces C5-C8, la modulación descendente inhibitoria (a través de la sustancia gris periacueductal), la reducción de las citocinas proinflamatorias perirradiculares (TNF-α, IL-1β) y la relajación de la musculatura paravertebral y escalena que contribuye a la compresión neural.
La electroacupuntura con alternancia de frecuencias (2/100 Hz) muestra un efecto analgésico más robusto para el dolor neuropático, ya que libera simultáneamente encefalinas (2 Hz) y dinorfinas (100 Hz). Los puntos a lo largo del trayecto de la raíz afectada — paravertebrales cervicales, hombro, brazo y antebrazo — se seleccionan según el nivel radicular.
Laserterapia en la cervicobraquialgia
La laserterapia de baja intensidad (fotobiomodulación) aplicada sobre el foramen neural y a lo largo del trayecto del nervio afectado muestra un efecto neuroprotector y antiinflamatorio. El mecanismo implica un aumento de la actividad de la citocromo c oxidasa, una mayor producción de ATP en el nervio comprimido y la reducción del edema perineural.
La combinación del láser sobre los forámenes cervicales con la acupuntura en puntos a lo largo del miembro superior ofrece un abordaje multimodal que trata simultáneamente la fuente cervical (inflamación foraminal) y el dolor irradiado (modulación periférica y central).
Pronóstico
El pronóstico de la cervicobraquialgia es favorable en la mayoría de los casos. Con un tratamiento conservador adecuado, entre el 75 % y el 90 % de los pacientes presentan resolución o mejoría significativa de los síntomas en 8-12 semanas. La historia natural de la hernia discal cervical tiende a la reabsorción espontánea en muchos casos.
Entre los factores de peor pronóstico se incluyen: el déficit motor en el momento de la presentación, la estenosis foraminal ósea (frente a la hernia discal), la duración prolongada de los síntomas antes del tratamiento, la presencia de mielopatía cervical y las comorbilidades psicosociales (catastrofización, ansiedad, insatisfacción laboral).
Mitos y hechos
Mito frente a hecho
La hernia de disco cervical siempre necesita cirugía.
Solo entre el 5 % y el 10 % de los pacientes con cervicobraquialgia requieren cirugía. La mayoría de las hernias mejora con tratamiento conservador y muchas se reabsorben de forma espontánea.
Tengo que usar collarín cervical durante varias semanas.
El uso prolongado del collarín está desaconsejado: debilita la musculatura y retrasa la recuperación. Si es necesario, se limita a 1-2 semanas en la fase aguda.
El hormigueo en el brazo siempre significa compresión nerviosa.
El hormigueo puede tener un origen muscular (puntos gatillo), vascular (desfiladero torácico), postural o incluso emocional. No siempre indica radiculopatía.
El reposo absoluto es el mejor tratamiento.
La movilización precoce y los ejercicios pautados aceleran la recuperación. El reposo prolongado en cama empeora el pronóstico y favorece la cronificación.
Cuándo buscar ayuda médica
Preguntas frecuentes sobre la cervicobraquialgia
La cervicobraquialgia puede deberse a una hernia discal cervical (causa principal en jóvenes), espondilosis cervical con estenosis foraminal (causa principal en adultos mayores), disfunción de las articulaciones facetarias con dolor referido, puntos gatillo miofasciales en la musculatura cervical y escapular, o síndrome del desfiladero torácico. La identificación de la causa específica es fundamental para el tratamiento adecuado.
La cirugía está indicada en casos de déficit motor progresivo (debilidad que empeora), mielopatía cervical (signos de compresión medular como dificultad para caminar) o dolor radicular intenso refractario al tratamiento conservador adecuado durante 6-12 semanas. Solo entre el 5 % y el 10 % de los pacientes requieren cirugía. La decisión debe basarse en la correlación entre la clínica y las pruebas de imagen.
Sí. La acupuntura modula la transmisión nociceptiva en las raíces cervicales, reduce la inflamación perirradicular y relaja la musculatura que contribuye a la compresión neural. La electroacupuntura con alternancia de frecuencias (2/100 Hz) es particularmente eficaz para el dolor neuropático. La combinación con laserterapia en los forámenes cervicales aporta un efecto antiinflamatorio adicional. Los estudios muestran mejoría de las parestesias, con frecuencia ya en las primeras sesiones.
Con un tratamiento conservador adecuado, entre el 75 % y el 90 % de los pacientes mejoran de forma significativa en 8-12 semanas. El dolor suele ser el primer síntoma en mejorar, seguido de las parestesias. La recuperación de la fuerza puede tardar más (3-6 meses). Factores como la duración de los síntomas antes del tratamiento, la presencia de déficit motor y el tipo de lesión (hernia frente a espondilosis) influyen en el tiempo de recuperación.
Un ciclo típico incluye de 8 a 12 sesiones, realizadas 2 veces por semana en la fase aguda y semanalmente en la fase de mantenimiento. La mejoría de las parestesias suele apreciarse entre la 2.ª y la 4.ª sesión. El médico acupuntor ajusta el protocolo según la raíz nerviosa afectada, utiliza puntos a lo largo del dermatoma correspondiente y combina acupuntura manual, electroacupuntura y láser.
Sí, los ejercicios son fundamentales y deben iniciarse de forma precoz, respetando los límites del dolor. En la fase aguda son prioritarios los ejercicios de neurodinámica (deslizamiento neural) y los isométricos cervicales. Progresivamente se introducen ejercicios de estabilización cervical, fortalecimiento escapulotorácico y entrenamiento propioceptivo. Los ejercicios que empeoran el dolor irradiado deben modificarse, no abandonarse.
Leia Também
Aprofunde seu conhecimento com artigos relacionados