¿Qué es la radiculopatía cervical?
La radiculopatía cervical es una afección neurológica resultante de la compresión, irritación o inflamación de una raíz nerviosa en la columna cervical. El resultado es un dolor irradiado al miembro superior (braquialgia), con frecuencia acompañado de adormecimiento, hormigueo o debilidad muscular en el territorio de la raíz afectada.
Las causas más comunes son la herniación discal (predominante en pacientes más jóvenes, de 20 a 45 años) y la espondilosis cervical con estenosis foraminal (predominante en pacientes mayores de 50 años). Ambas conducen al estrechamiento del foramen intervertebral por donde emerge la raíz nerviosa.
La buena noticia es que la mayoría de los casos de radiculopatía cervical mejora con tratamiento conservador. Los estudios de historia natural demuestran que entre el 80 % y el 90 % de los pacientes presenta una mejoría significativa en 2-3 meses sin necesidad de cirugía.
Dolor radicular
El dolor sigue el trayecto del nervio comprimido — desde el cuello hasta el brazo, el antebrazo o la mano, en patrón dermatomérico.
C6 y C7, las más comunes
Las raíces C6 y C7 se ven afectadas en más del 70 % de los casos, lo que corresponde a los niveles C5-C6 y C6-C7.
Evolución favorable
Entre el 80 % y el 90 % de los pacientes mejora con tratamiento conservador en 2-3 meses.
Epidemiología
La incidencia anual de la radiculopatía cervical es de aproximadamente 83 casos por cada 100 000 habitantes. Afecta por igual a hombres y mujeres, con un pico de incidencia entre los 50 y los 54 años. La raíz C7 es la más frecuentemente afectada (45-60 %), seguida de C6 (20-25 %), C8 (10-15 %) y C5 (5-10 %).
Fisiopatología
La raíz nerviosa cervical puede comprimirse por distintos mecanismos. La herniación discal implica la protrusión del núcleo pulposo a través del anillo fibroso, lo que comprime la raíz nerviosa adyacente. En la espondilosis, los osteofitos, la hipertrofia de las articulaciones uncovertebrales y facetarias y el engrosamiento ligamentario estrechan progresivamente el foramen neural.
Además de la compresión mecánica, existe un componente inflamatorio químico significativo. El material del núcleo pulposo liberado en la herniación contiene fosfolipasa A2, citocinas inflamatorias (TNF-alfa, IL-1, IL-6) y óxido nítrico, que irritan la raíz nerviosa y causan edema y disfunción neural incluso sin compresión mecánica directa.
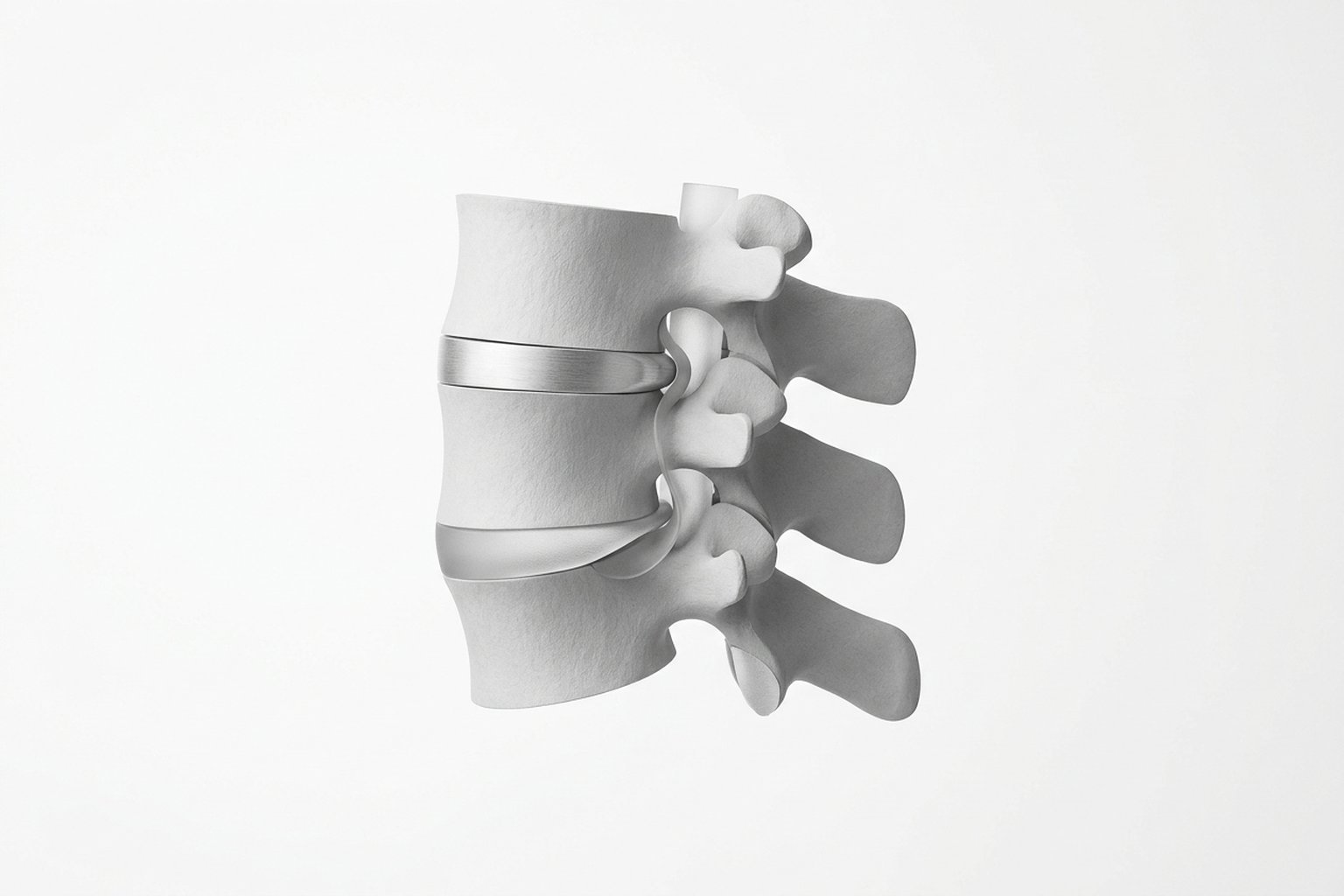
El dolor radicular resulta de la activación de nociceptores en los nervi nervorum (nervios de los nervios), de la inflamación del ganglio de la raíz dorsal y de la sensibilización de las neuronas del asta dorsal de la médula. Los déficits sensitivos y motores reflejan el bloqueo de la conducción en las fibras aferentes y eferentes de la raíz comprimida.
Síntomas
La presentación clínica depende de la raíz afectada. El síntoma principal es el dolor que irradia desde el cuello al miembro superior con un patrón dermatomérico específico. El dolor suele describirse como lancinante, urente o eléctrico.
PATRÓN POR RAÍZ NERVIOSA
| RAÍZ | ÁREA DE DOLOR/ADORMECIMIENTO | DEBILIDAD MUSCULAR | REFLEJO AFECTADO |
|---|---|---|---|
| C5 | Hombro lateral, brazo lateral | Deltoides, bíceps | Bicipital |
| C6 | Brazo lateral, pulgar e índice | Bíceps, extensores de la muñeca | Braquiorradial |
| C7 | Dedo medio, cara posterior del antebrazo | Tríceps, flexores de la muñeca | Tricipital |
| C8 | Dedo anular y meñique, cara medial del antebrazo | Interóseos, flexores de los dedos | Ninguno específico |
Síntomas comunes de la radiculopatía cervical
- 01
Dolor cervical con irradiación al brazo
Dolor que sigue el trayecto del nervio comprimido. Puede agravarse con los movimientos del cuello, sobre todo con la extensión y la rotación hacia el lado afectado.
- 02
Parestesias (adormecimiento y hormigueo)
Alteración sensitiva en el dermatoma de la raíz afectada: pulgar e índice (C6), dedo medio (C7), meñique y anular (C8).
- 03
Debilidad muscular
Debilidad en el miotoma correspondiente. Puede ser sutil y percibirse como dificultad para sujetar objetos o abrir tapas.
- 04
Signo de Spurling positivo
Dolor reproducido por la extensión y rotación del cuello hacia el lado afectado con compresión axial: prueba provocativa clásica.
- 05
Alivio con la abducción del hombro
El «signo de abducción del hombro» (mano sobre la cabeza) alivia la tensión sobre la raíz y reduce el dolor: hallazgo sugestivo de radiculopatía.
- 06
Dolor nocturno
El dolor puede empeorar por la noche y dificultar encontrar una postura cómoda para dormir.
Diagnóstico
El diagnóstico es fundamentalmente clínico, basado en la historia y en la exploración neurológica. La resonancia magnética es la prueba de elección para confirmar y localizar la compresión, pero solo está indicada cuando hay duda diagnóstica, signos de mielopatía o cuando se contempla un tratamiento quirúrgico.
🏥Evaluación diagnóstica
Fonte: Directrices de la North American Spine Society (NASS)
Exploración neurológica
- 1.Prueba de Spurling: extensión + rotación + compresión axial
- 2.Prueba de distracción cervical: la tracción alivia el dolor
- 3.Prueba de abducción del hombro: la mano sobre la cabeza alivia
- 4.Evaluación de dermatomas, miotomas y reflejos
- 5.Exclusión de signos de mielopatía (signo de Hoffmann, Babinski, marcha atáxica)
Pruebas de imagen
- 1.RM cervical: estándar de referencia para visualizar el disco, la médula y las raíces
- 2.TC cervical: alternativa si la RM está contraindicada; mejor para evaluar osteofitos
- 3.Radiografía cervical: evaluación del alineamiento, de la inestabilidad y de la espondilosis
Electroneuromiografía (ENMG)
- 1.Indicada cuando hay dudas entre radiculopatía y neuropatía periférica
- 2.Confirma denervación en el miotoma afectado
- 3.Puede ser normal en las primeras 3 semanas (esperar a la degeneración walleriana)
Diagnóstico diferencial
El dolor cervical con irradiación al miembro superior puede tener diversas causas además de la radiculopatía. Un diagnóstico diferencial preciso evita tratamientos inadecuados e identifica afecciones que requieren atención urgente.
DIAGNÓSTICO DIFERENCIAL
Diagnóstico diferencial
Síndrome del desfiladero torácico
Leer más →- Síntomas en todo el miembro superior
- Empeora al elevar los brazos
- Prueba de Adson positiva
Pruebas diagnósticas
- Prueba de Adson
- Doppler arterial
- RM cervicotorácica
Síndrome del túnel carpiano
Leer más →- Dermatoma mediano
- Phalen positivo
- Empeora por la noche
Pruebas diagnósticas
- EMG
Tendinopatía del manguito rotador
Leer más →- Dolor localizado en el hombro
- Empeora con la elevación
- Sin irradiación distal
Pruebas diagnósticas
- RM del hombro
- Ecografía
Mielopatía cervical
- Signos de NMS: hiperreflexia, Babinski
- Disfunción vesical
- Marcha inestable
- Mielopatía = evaluación neuroquirúrgica
Pruebas diagnósticas
- RM cervical urgente
Dolor miofascial cervical
Leer más →- Puntos gatillo sin déficit neurológico
- EMG normal
- Responde a la punción
La acupuntura puede ser útil como adyuvante en el manejo del dolor miofascial cervical
Radiculopatía frente a síndrome del túnel carpiano y manguito rotador
El síndrome del túnel carpiano (STC) se confunde con frecuencia con la radiculopatía C6, ya que ambos causan parestesias en el pulgar, el índice y el dedo medio. La diferenciación es importante: en el STC, los síntomas se restringen al dermatoma mediano (pulgar, índice, dedo medio), las pruebas de Phalen y Tinel son positivas, los síntomas empeoran por la noche y al sujetar objetos, y el EMG confirma la neuropatía del nervio mediano en el carpo. En la radiculopatía C6 hay dolor que irradia desde el cuello, el signo de Spurling es positivo y el reflejo bicipital puede estar reducido. Ambas afecciones pueden coexistir («síndrome del doble aplastamiento»).
La tendinopatía del manguito rotador causa dolor en el hombro que puede irradiar al brazo, lo que simula una radiculopatía C5-C6. La distinción clave es que el dolor del manguito se localiza en el hombro y en la cara lateral del húmero, empeora con la abducción y la rotación específica del hombro y no irradia más allá del codo. Las pruebas especiales del hombro (Neer, Hawkins, Jobe) son positivas. La ecografía y la RM del hombro confirman la patología del manguito.
Mielopatía cervical: señal de alarma obligatoria
La mielopatía cervical es una complicación de la espondilosis cervical grave y requiere una evaluación neuroquirúrgica urgente. A diferencia de la radiculopatía (motoneurona inferior), la mielopatía produce signos de motoneurona superior: hiperreflexia de los miembros inferiores, clonus, Babinski, signo de Hoffmann, marcha espástica inestable y disfunción vesical. Cualquier paciente con dolor cervical y estos signos debe contar con una RM cervical urgente y una derivación al neurocirujano. La radiculopatía sin mielopatía tiene un pronóstico mucho más favorable con tratamiento conservador.
El dolor miofascial cervical es una causa muy común de dolor cervical con irradiación a los miembros superiores que simula radiculopatía. A diferencia de la radiculopatía, no hay déficit neurológico (fuerza, reflejos y sensibilidad normales), el EMG es normal y la RM no muestra correlación con los síntomas. El dolor miofascial responde bien a la punción seca y a la acupuntura: es una de las indicaciones más consistentes para la acupuntura médica en el contexto cervical.
Síndrome del desfiladero torácico
El síndrome del desfiladero torácico (SDT) implica la compresión del plexo braquial o de los vasos subclavios entre la clavícula, la primera costilla y los músculos escalenos. Causa dolor, parestesias y debilidad en todo el miembro superior, con frecuencia con empeoramiento al elevar los brazos por encima de la cabeza. A diferencia de la radiculopatía (irradiación dermatomérica específica del cuello), el SDT afecta a todo el miembro superior sin un patrón radicular claro. La prueba de Adson (disminución del pulso radial con hiperextensión y rotación del cuello) puede ser positiva. El diagnóstico de confirmación requiere Doppler arterial y RM cervicotorácica.
La acupuntura puede contribuir al manejo de la radiculopatía cervical mediante mecanismos aún en investigación: entre los propuestos se encuentran la reducción del espasmo muscular paravertebral (que puede agravar la compresión foraminal), la modulación central del dolor neuropático y los efectos sobre la microcirculación local. El médico acupuntor debe confirmar el diagnóstico antes de iniciar el tratamiento y mantener la vigilancia ante signos de mielopatía que requieran derivación neuroquirúrgica.
Tratamiento
El tratamiento conservador es la primera línea para la gran mayoría de los casos. La cirugía se reserva para los pacientes con mielopatía cervical, déficit motor progresivo o dolor refractario tras 6-12 semanas de tratamiento conservador adecuado.
Fase aguda
0-2 semanasControl del dolor con AINE, analgésicos y, cuando esté indicado, ciclo corto de corticosteroide oral. El collarín cervical blando puede usarse brevemente para mayor comodidad (no más de 1-2 semanas). Modificación de actividades.
Fase subaguda
2-6 semanasFisioterapia: tracción cervical, ejercicios de movilización, fortalecimiento de la musculatura estabilizadora, educación postural. Gabapentina o pregabalina si persiste un componente neuropático.
Fase de recuperación
6-12 semanasPrograma de ejercicios progresivos, retorno gradual a las actividades. Si la respuesta es parcial: inyección epidural cervical de corticosteroide (fluoroscopia obligatoria).
Cirugía
Si es refractaria o hay mielopatíaDiscectomía y fusión cervical anterior (ACDF): estándar de referencia. Foraminotomía posterior mínimamente invasiva. Artroplastia cervical (disco artificial) en casos seleccionados.
Acupuntura como tratamiento
La acupuntura se considera una opción complementaria para la radiculopatía cervical; la evidencia específica es limitada (Cochrane 2016 — Trinh — concluyó insuficiencia de datos de calidad). Entre los mecanismos propuestos, aún en investigación, figuran la modulación de las vías descendentes inhibitorias del dolor, una posible reducción de la inflamación perirradicular, la relajación de la musculatura paravertebral y la mejora de la microcirculación local.
El abordaje puede incluir punción paravertebral cervical, puntos a lo largo del trayecto del nervio afectado en el miembro superior, puntos distales para la modulación central del dolor y electroacupuntura. La estimulación de puntos cervicales puede reducir el espasmo muscular protector y contribuir al alivio sintomático local; el impacto directo sobre la compresión foraminal no está demostrado. La punción paravertebral cervical baja y torácica alta debe realizarla el médico acupuntor con la técnica adecuada, dado el riesgo, raro pero documentado, de neumotórax.
La acupuntura puede resultar particularmente útil en la fase subaguda, como complemento de la fisioterapia, y como alternativa para pacientes con intolerancia a los antiinflamatorios o que desean reducir el uso de medicamentos.
Pronóstico
El pronóstico de la radiculopatía cervical es, en general, favorable. Aproximadamente entre el 80 % y el 90 % de los pacientes mejora de forma significativa con tratamiento conservador en 2-3 meses. La reabsorción parcial o total del material herniado está documentada en estudios de seguimiento con RM.
Los pacientes que requieren cirugía también presentan buenos resultados, con una tasa de satisfacción superior al 85-90 % para la discectomía cervical anterior. La recurrencia en el mismo nivel es poco frecuente, pero a largo plazo puede aparecer enfermedad degenerativa en niveles adyacentes.
Mitos y hechos
Mito frente a hecho
La hernia de disco cervical siempre requiere cirugía.
La gran mayoría (80-90 %) de las radiculopatías cervicales por hernia de disco mejora sin cirugía. El disco herniado puede reabsorberse parcialmente con el tiempo. La cirugía se reserva para los casos con mielopatía, déficit motor progresivo o dolor refractario al tratamiento conservador.
Mito frente a hecho
Una protrusión discal en la RM significa que necesito tratamiento.
Las protrusiones discales son hallazgos extremadamente comunes en la población asintomática. La decisión de tratar debe basarse en los síntomas clínicos y en la correlación con los hallazgos de imagen, no en la imagen aisladamente.
Mito frente a hecho
El reposo absoluto es el mejor tratamiento.
El reposo prolongado puede empeorar la afección, ya que provoca desacondicionamiento muscular y rigidez. La actividad física modificada, los ejercicios terapéuticos y el retorno gradual a las actividades son más beneficiosos.
Cuándo buscar ayuda
Preguntas frecuentes
Preguntas Frecuentes
No. La gran mayoría (80-90 %) de las radiculopatías cervicales mejora con tratamiento conservador en 2-3 meses. El disco herniado puede reabsorberse parcialmente con el tiempo. La cirugía se reserva para: mielopatía cervical, déficit motor progresivo, dolor refractario tras 6-12 semanas de tratamiento conservador adecuado, o cuando la calidad de vida está gravemente comprometida. La decisión quirúrgica debe individualizarse y discutirse con el neurocirujano.
El diagnóstico de radiculopatía cervical es fundamentalmente clínico: se basa en la historia de dolor irradiado en patrón dermatomérico, parestesias, debilidad y pruebas provocativas (Spurling). La RM cervical es la prueba de confirmación de elección, pero solo está indicada cuando hay duda diagnóstica, signos de mielopatía o se contempla una intervención. Importante: la RM no debe solicitarse de forma rutinaria para una cervicalgia simple, ya que los hallazgos degenerativos son extremadamente frecuentes en adultos asintomáticos.
Porque las raíces nerviosas cervicales transportan fibras sensoriales que inervan el miembro superior. La raíz C6, por ejemplo, inerva el pulgar y el índice. Cuando esa raíz se comprime en el cuello, las señales de dolor viajan por el nervio hasta la zona que inerva: el cerebro «percibe» el dolor como procedente del brazo, aunque el origen esté en el cuello. Es el mismo principio por el que el dolor cardiaco puede irradiar al brazo izquierdo.
El collarín cervical blando puede proporcionar alivio a corto plazo al limitar los movimientos que agravan la compresión radicular. Sin embargo, no debe utilizarse durante más de 1-2 semanas, ya que el uso prolongado provoca atrofia de la musculatura cervical, aumenta la dependencia y retrasa la recuperación. La preferencia actual es por la movilización precoz con fisioterapia, que fortalece la musculatura estabilizadora y acelera la recuperación.
En la fase aguda son beneficiosos los ejercicios suaves de movilidad cervical dentro del rango indoloro. Conviene evitar los ejercicios que aumentan el dolor radicular, sobre todo la extensión cervical y la rotación hacia el lado afectado. En la fase subaguda son esenciales los ejercicios de estabilización cervical (fortalecimiento de los músculos profundos del cuello). La fisioterapia debe orientar y progresar el programa de ejercicios de forma individualizada.
La inyección epidural cervical de corticosteroide (transforaminal, guiada por fluoroscopia) puede proporcionar un alivio significativo del dolor radicular cuando el tratamiento conservador resulta insuficiente. Actúa reduciendo la inflamación perirradicular. El beneficio tiende a ser más pronunciado en los primeros 3 meses. Es un procedimiento de riesgo medio que debe realizar un especialista entrenado, con fluoroscopia obligatoria por seguridad. No modifica la historia natural de la enfermedad, pero permite la rehabilitación con menos dolor.
Los ensayos clínicos aleatorizados sugieren que la acupuntura puede reducir el dolor cervical y braquial en estos pacientes, aunque la calidad metodológica de los estudios es variable. Parte de la evidencia disponible indica beneficio cuando la acupuntura se suma a la fisioterapia convencional, sin sustituir el tratamiento estándar. Es una opción complementaria útil sobre todo en la fase subaguda y en pacientes que desean reducir el uso de medicamentos. La presencia de mielopatía, déficit motor progresivo o dolor refractario exige reevaluación y posible derivación neuroquirúrgica.
Con tratamiento conservador adecuado (analgésicos, fisioterapia), la mayoría de los pacientes presenta una mejoría progresiva en las primeras 4-8 semanas. Aproximadamente el 50 % mejora en las primeras 2-4 semanas y el 80-90 %, en 2-3 meses. Si no hay mejoría significativa tras 6 semanas de tratamiento conservador, debe reevaluarse el diagnóstico, considerar pruebas de imagen si no se han realizado y discutir opciones como la inyección epidural o la derivación quirúrgica.
La radiculopatía cervical aislada rara vez causa parálisis permanente. Sin embargo, la mielopatía cervical (compresión de la médula espinal, no solo de la raíz) puede provocar debilidad progresiva en los miembros. Si hay debilidad progresiva, marcha inestable, dificultad para usar las manos o alteraciones vesicales, es necesaria una evaluación neuroquirúrgica urgente. El tratamiento quirúrgico oportuno previene el déficit neurológico permanente.
Sí, las recurrencias son posibles, sobre todo en niveles diferentes. La degeneración discal es un proceso progresivo relacionado con la edad. No obstante, la recurrencia en el mismo nivel tratado quirúrgicamente es poco frecuente (5-10 %). El ejercicio regular de fortalecimiento cervical, una buena ergonomía (postura en el trabajo, altura del monitor), el mantenimiento del peso adecuado y evitar el tabaquismo son medidas preventivas importantes.
Lea También
Profundice su conocimiento con artículos relacionados